Медицинский эксперт статьи
Новые публикации
Трансуретральная резекция простаты
Последняя редакция: 23.04.2024

Весь контент Web2Health проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
От полового здоровья мужчины зависит не только его репродуктивная функция, но и качество жизни, самооценка, психоэмоциональное и физическое состояние. Некоторые проблемы в плане половой жизни могут возникать у мужчин любого возраста, но есть и такие, которые очень распространены среди мужчин 40 лет и старше. Речь идет о печально известных простатите и аденоме простаты, которые не только негативно влияют на половую функцию мужчины, но и создают препятствие для нормального оттока мочи из организма. А поскольку это состояние создает заметный дискомфорт для сильного пола и к тому же вызывает опасные для здоровья состояния, необходимость в лечении вышеуказанных патологий очевидна, и резекция простаты является одним из наиболее эффективных методов, если медикаментозная терапия не дает ожидаемых результатов.
Предстательная железа и методы ее лечения
Предстательная железа – это один из немногих внутренних органов, которые есть у мужчины, но отсутствуют у женщины. Железа относится к репродуктивной системе и ответственна за выработку жидкости, являющейся питательной средой для сперматозоидов – мужского семени. Секрет простаты смешивается со спермой и обеспечивает жизнеспособность маленьких «головастиков», благодаря которым возможно зарождение новой жизни.
Простата (а таково еще одно название предстательной железы) помогает мужчине стать отцом и не вызывает никаких неприятных симптомов до той поры, пока не начинает увеличиваться в размерах. Увеличение размеров простаты может происходить как результат длительного течения воспалительного процесса в органе (простатита). Многие мужчины не спешат со своей проблемой к врачу, что приводит к переходу болезни в хроническую форму. А длительно протекающее воспаление при отсутствии эффективного лечения приводит к разрастанию тканей пораженного органа (гиперплазия предстательной железы или проще аденома простаты).
Простатит и аденома простаты не являются единственными патологиями, при которых наблюдается увеличение органа в размерах. Как мы знаем, подобная ситуация может наблюдаться при бесконтрольном делении (пролиферации) злокачественных клеток внутри органа. В этом случае речь идет об онкологии, т.е. злокачественной опухоли.
Если аденома простаты – это доброкачественная опухоль, которая во время своего роста лишь сдавливает близлежащие органы, вызывая нарушение их работы, то карцинома простаты – это уже злокачественный процесс, при котором происходит не только рост опухоли за счет активного деления малигнизированных клеток, но также отравление организма токсическими веществами и гибель здоровых клеток.
Но как бы там ни было, и простатит, и аденома или карцинома простаты вызывают увеличение органа в размерах. А расположение предстательной железы таково, что она окружает уретру, по которой из организма мужчины выходит наружу моча и семенная жидкость (секрет простаты, смешанный со сперматозоидами). Понятно, что увеличение простаты в размерах влечет за собой сжатие уретрального канала. Отсюда проблемы не только с эрекцией, но и с мочеиспусканием.
Чем же грозит такая ситуация и какие симптомы могут указывать на увеличение размеров предстательной железы? Чаще всего мужчины жалуются на трудности в начале акта мочеиспускания, т.е. появляется ощущение наполненности мочевого пузыря, есть желание помочиться, но выделение мочи отсутствует либо оно болезненно. Мало того, желание посетить туалет по малой нужде возникает довольно часто, но количество выделяемой мочи намного меньше ожидаемого. Еще хуже то, что в ночное время количество позывов к мочеиспусканию увеличивается, при этом вероятность ложных позывов также растет.
Если акт мочеиспускания оказался продуктивным, мужчина надолго может застрять в туалете, поскольку моча будет выделяться тонкой струйкой или и вовсе по каплям. Со временем можно отмечать все более и продолжительные эпизоды гематурии, когда в моче обнаруживаются частицы крови.
Задержка мочи в организме, как один из вариантов застойных явлений, может приводить к раздражению стенок мочевого пузыря и инфекционно-воспалительным процессам в нем, образованию мочевых конкрементов (мочекаменная болезнь), воспалению почек и развитию почечнокаменной болезни, которые, в конце концов, влекут за собой недостаточность функции почек (почечная недостаточность).
Как видим, последствия разрастания простаты довольно плачевны для мужчин, поэтому еще до появления опасных осложнений нужно сделать все, чтобы избежать сдавливания уретры. Для купирования воспаления, вызывающего увеличение размеров предстательной железы, применяют медикаментозное лечение, но если оно не помогает, приходится прибегать к удалению некоторой части простаты, которая и вызывает сдавливание мочеиспускательного канала, или даже всего органа. Эта операция называется резекция простаты. Если речь идет о полном удалении предстательной железы, назначают радикальную резекцию или простатэктомию.
Показания
Поскольку удаление части предстательной железы, а тем более всех ее тканей, является серьезной и ответственной операцией, которая в дальнейшем может повлиять на репродуктивную функцию мужчины, операцию назначают лишь в тяжелых случаях, когда медикаментозное лечение не дало результатов, а состояние пациента вызывает опасения из-за возможных или уже развивающихся осложнений.
Оперативное вмешательство на предстательной железе показано следующим категориям пациентов:
- мужчины, страдающие от хронического простатита, вызывающего уплотнение тканей простаты,
- пациенты с хроническим течением воспалительного процесса в предстательной железе, у которых обнаружены камни внутри органа, в мочевом пузыре или в почках,
- пациенты с аденомой простаты, т.е. доброкачественной гиперплазией предстательной железы, которая обычно является последствием простатита,
- те, у кого был диагностирована карцинома простаты или рак предстательной железы (для облегчения симптомов и предупреждения распространения злокачественного процесса).
ТУР-операцию назначают тем, у кого ранее были операции, проводимые открытым способом, пациентам с заболеваниями, при которых полостные операции противопоказаны, молодым мужчинам, для которых важно сохранение половых функций.
Какие же симптомы, помимо образования камней, должны присутствовать у пациента, чтобы был назначен столь кардинальный метод лечения вышеописанных патологий:
- симптомы задержки мочи (интоксикация, нарушение водно-электролитного баланса, изменение цвета и запаха выделяемо жидкости, наличие песка в моче),
- сильные боли вначале акта мочеиспускания,
- участившиеся позывы к мочеиспусканию, часть из которых не заканчивались выделением мочи,
- частые ночные походы в туалет по малой нужде, количество которых превышает таковое в дневное время,
- медленный и длительный акт мочеиспускания, когда моча выделяется тонкой струйкой или капельно,
- наличие в моче крови, регистрируемое в течение некоторого времени.
Если эти симптомы удается купировать при помощи медикаментов, к удалению разросшихся частей простаты не прибегают.
Нужно понимать, что резекция простаты не является полноценным методом лечения вышеописанных болезней. Она лишь позволяет убрать опасные симптомы задержки мочи и предупредить связанные с этим осложнения. А при гиперплазии тканей простаты помогает также предотвратить переход процесса в злокачественную форму.
При раке предстательной железы удаление простаты помогает избежать метастазирования в другие органы, если проводится на ранней стадии заболевания.
Подготовка
Операции по удалению части органа или всех его тканей редко проводятся без предварительной подготовки, и резекция простаты не является исключением. Основная часть подготовительного процесса – это полное обследование пациента терапевтом, урологом, андрологом, включая необходимые лабораторные и инструментальные исследования.
Обязательными анализами являются:
- клинический анализ крови и анализ мочи,
- развернутый (биохимический) анализ крови,
- исследование свертываемости крови, называемое коагулограммой,
- посев на микрофлору, а также определение чувствительности выявленного возбудителя болезни к антибиотикам (это необходимо, поскольку перед операцией проводится курс противовоспалительной терапии с применением антибактериальных средств),
- исследование биоматериала на сифилис (анализ крови на RW), гепатит, ВИЧ-инфекцию (анализы можно сдавать по отдельности или в составе комплекса, который предлагают многие лаборатории),
Дополнительно может быть взята венозная кровь для определения группы крови и резус-фактора. Это особенно актуально, если ранее эти показатели не исследовались либо пациенту проводили процедуру переливания крови.
Помимо анализов терапевт назначает УЗИ органов малого таза (мочевой пузырь, простата), флюорографию или рентген легких, электрокардиографию. Последние два исследования важны с точки зрения введения анестезии, которая может быть как местной (спинальной), так и общей. Обязательными являются консультации уролога и анестезиолога.
Если воспаление простаты вызвано бактериальной микрофлорой, предварительно проводится эффективный курс антибиотикотерапии, который позволит предотвратить распространение инфекции во время операции и генерализацию воспалительного процесса.
У пациентов с повышенным риском кровотечений дата операции может быть отложена на 1-3 месяца, в течение которых проводится курс лечения кортикостероидами («Финасетрид», «Дутастерид» и др.), необходимый для уменьшения кровенаполнения сосудов простаты. Это должно снизить вероятность такого осложнения, как кровотечение во время операции.
Что касается непосредственно подготовки к операции, то пациента заранее предупреждают, что за 1,5-2 недели до назначенной даты операции он должен прекратить прием любых медикаментов, особенно антикоагулянтов, делающих кровь менее вязкой и способных спровоцировать кровотечения во время резекции. Если отказаться от лекарств человек не может (есть жизненно необходимые препараты при различных заболеваниях, прерывать прием которых недопустимо), он должен обязательно уведомить об этом врача.
С вечера перед операцией нужно провести гигиенические процедуры, сделать очистительную клизму и подготовить (обрить) область лобка. Ужин накануне операции должен быть ранним и неплотным. После 12 часов ночи употребление пищи и напитков придется ограничить, что связано с необходимостью применения наркоза.
Перед внедрением инвазивных техник курс антибиотикотерапии назначают всем в качестве профилактики инфекционного заражения. Непосредственно перед операцией проводят премедикацию, т.е. введение седативных препаратов для предупреждения соматовегетативных реакций.
Техника проведения Трансуретральная резекция простаты
Поскольку простата является внутренним половым органом мужчины и доступ к ней ограничен, перед пациентом и врачом встает вопрос выбора метода операции. Ранее все операции проводились надлобковым методом (трансвезикальная аденомэктомия), которая проводилась практически наощупь. Операция резекции простаты довольно востребованный метод решения проблемы разросшейся предстательной железы, и хирурги в свое время напрактиковались удалять орган или отдельные его части через разрез на передней брюшной стенке под общим наркозом, после чего рана ушивалась без коагулирования кровеносных сосудов.
Понятно, что такое хирургическое вмешательство подразумевало длительный реабилитационный период и негативно влияло на половые функции мужчины. К тому же всегда оставался риск послеоперационных кровотечений.
Постепенно с развитием медицины предпочтение стали отдавать трансуретральной резекции простаты (ТУРП) и лапароскопическому методу, которые относятся к категории малоинвазивных и имеют меньше побочных действий по сравнению с хирургической простатэктомией.
Лапароскопический метод относится к категории инновационных. Впервые о нем заговорили в 2002 году. По идее это та же самая хирургическая операция, но проводится она без больших разрезов на теле. На брюшной стенке спереди делаются 3 или 4 прокола (не более 10 мм), через которые внутрь по троакарам вводятся хирургические инструменты, видеокамера, отправляющая изображение на монитор компьютера, подсветка, воздух для улучшения видимости. Хирург управляет инструментами дистанционно, отслеживая ход операции на мониторе. Измельченные части простаты выводятся посредством дренажной трубки, вставляемой в один из проколов. Длительность операции порядка двух с половиной часов.
Преимуществами лапароскопического метода считаются:
- возможность удаления простаты больших размеров (более 120 см3),
- визуализация действий хирурга, обеспечивающая меньший риск повреждения здоровых тканей и неполного удаления разросшихся,
- низкий риск кровотечений и осложнений во время операции,
- сравнительно небольшая интенсивность болей,
- катетер после лапароскопической операции ставится на меньший срок, чем после вмешательства надлобковым методом,
- быстрый возврат к двигательной активности (ходить разрешается уже на следующий день после операции),
- более короткие сроки госпитализации по сравнению с традиционным методом,
- отсутствие некрасивых больших шрамов,
- низкий риск повторной операции,
- практически полное исчезновение симптомов болезни
- во многих случаях удавалось избежать недержания мочи после операции.
Трансуретальная резекция не относится к разряду новых методик. Она имеет довольно давнюю историю. Прототип резектоскопа, при помощи которого и проводится операция ТУР, был изобретен еще в конце XIX столетия. Речь идет о цистоскопе Макса Нитца, при помощи которого проводилась диагностика урологических заболеваний и прижигание тканей, препятствующих нормальному оттоку мочи.
Первый резектоскоп увидел свет благодаря Максу Штерну в 1926 году. Его изюминкой стала электрическая петля, которая позже многократно усовершенствовалась под ток высокой частоты, позволяющий не только удалять ткани, но и одновременно коагулировать (запаивать) кровеносные сосуды, которые начинали сильно кровоточить. Это заметно снижало риск опасных осложнений.

Трансуртральная резекция простаты – это особый вид операции, который не оставляет никаких следов на теле пациента, ведь для проведения процедуры введения резектоскопа внутрь не требуется делать разрезы или проколы тканей на поверхности тела. Дело в том, что доступ к простате осуществляется через уретральный канал.
Резектоскоп представляет собой трубку 7-10 мм в диаметре и около 30 см в длину с оптической системой (телескопом), клапанами для жидкости, используемой для промывания области операции, и набором инструментов для удаления и прижигания тканей (коагуляторы, петли, кюретки, электроножи). Как и в случае с лапароскопией врач получает возможность визуализировать свои действия, а не резать наощупь.
Сначала резектоскоп ( через мочеиспускательный канал продвигают в полость мочевого пузыря, осматривают сам орган и зону между мочевым пузырем и уретрой, где непосредственно и располагается простата. Далее происходит удаление тканей предстательной железы или непосредственно аденомы внутри нее электрической петлей или ножом, которые работают по типу экскаватора, т.е. удаляют орган по частям.
Мелкие части простаты попадают в мочевой пузырь, откуда они вымываются специальным инструментом. В конце операции врач осматривает полость мочевого пузыря и простаты. Если имеется кровоточащие сосуды, их запаивают коагулятором. Когда врач убедится, что риска кровотечения нет и все ткани простаты удалены из мочевого пузыря, резектоскоп извлекают, а вместо него в мочеиспускательный канал вводят трубку с баллоном на конце, называемую катетером Фолея.
Когда баллон оказывается внутри мочевого пузыря, в него закачивают жидкость, таким образом осуществляя тампонаду места расположения простаты, что предупреждает кровотечения и обеспечивает покой месту, где проводилась операция. Заполненный катетер уже не может выпадать наружу.
Катетер Фолея имеет не один, а три выхода, два из которых обеспечивают бесперебойное промывание внутренних тканей мочевого пузыря, а третий предназначен для заполнения-опорожнения баллона на конце катетера. Длительность промывания мочевика зависит от наличия крови в выводимой жидкости.
В нашей стране операции по ТУР-технологии активно проводятся, начиная с семидесятых годов прошлого столетия. Сначала речь шла о монополярной трансуретальной резекции. Электроды располагались на двух концах резекционной петли. Подаваемое на них напряжение нагревало нож до 400 градусов, что давало возможность одновременно иссекать ткани и коагулировать сосуды. Основным недостатком этого метода считалась опасность прохождения тока во время операции через все тело пациента. Понятно, что такая операция имела много противопоказаний, и в первую очередь она была запрещена при сердечно-сосудистых патологиях.
Позже технология была пересмотрена в пользу новой методики – биполярной трансуретральной резекции простаты. Для нее характерно нахождение и катода, и анода на одном конце петли, а значит, ток проходит строго между ними, снижая риск ожога здоровых тканей и других осложнений и давая возможность мужчинам с больным сердцем избавиться от дискомфорта, связанного с увеличением простаты, наиболее популярным и эффективным неинвазивным способом.
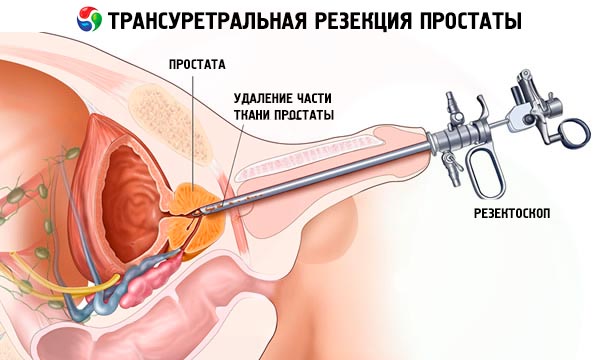
Преимущества ТУР-операции:
- низкий риск кровотечений, ведь сосуды во время операции коагулируются,
- минимальная травматизация тканей и-за отсутствия разрезов,
- возможность контролировать происходящее визуально,
- непродолжительный период реабилитации,
- минимум противопоказаний ,
- возможность одновременного решения различных проблем: удаление аденомы простаты, лечение рака (удаление предстательной железы проводится исключительно при онкологии), удаление камней в мочевом пузыре, рассечение стриктур уретры,
- отсутствие следов операции,
- возможность использования щадящей анестезии,
- меньший риск нарушения сексуальной функции, чем при полостной операции,
- эффективное лечение при рецидивах аденомы.
Еще более эффективным и безопасным современным методом лечения мужских проблем считается лазерная резекция простаты, которая проводится по аналогии с ТУР-операцией. Используется то же эндоскопическое оборудование, но вместо электрической петли все манипуляции выполняет сфокусированный пучок света (лазер).
При помощи лазера можно проводить 4 вида операций:
- Контактная лазерная (фотоселективная) вапоризация предстательной железы. Эта операция полный аналог обычной ТУР, но проводится она с использованием калий-титанил-фосфатного и литий-триборатного лазера. Ткани удаляются послойно, но не измельчаются, а выпариваются (иссушаются). При этом попадающие под действие лазера сосуды коагулируются, предотвращая сильные кровотечения. Этот метод имеет минимум осложнений, не влияет на эректильную функцию и подходит для лечения рака предстательной железы на любой стадии.
Недостатком метода считаются лишь высокая стоимость, большая длительность процедуры (около 2 часов) и отсутствие необходимого оборудования в государственных больницах.
- Лазерная энуклеация. Этот метод считается наиболее новым (чуть более 10 лет) и передовым для удаления органа. Для проведения операции используют эндоскопическое оборудование и гольмиевый лазер, которым разрезают разделенные доли простаты на части, удобные для извлечения, а не превращают в стружку, как при ТУР-операции. Капсула предстательной железы при этом не нарушается, а извлеченные части органа можно использовать для гистологического исследования.
Это также далеко не дешевый метод лечения. Операция может длиться от 1 до 2 часов в зависимости от размера органа.
- Лазерная абляция. Метод аналогичен предыдущему, но простата удаляется не полностью. Разросшиеся части простаты некротизируются (прижигаются) под воздействием все того же гольмиевого лазера. Отмершие ткани будут впоследствии выводиться с мочой.
- Интерстициальная коагуляция. Реже всего применяемый метод уменьшения размеров простаты при помощи разрезов в органе, сделанных при помощи лазера. Разрезы должны будут в будущем зарубцеваться, но интенсивность регенеративных процессов у разных мужчин различна. При больших размерах простаты методика не применяется.
Большим плюсом любой операции, проводимой при помощи лазера, считается минимизация риска кровотечений и инфицирования организма во время операции, а также отсутствие негативного влияния на потенцию, что очень важно в лечении молодых сексуально-активных пациентов, мечтающих о наследниках.
На выбор врача в отношении метода проведения операции оказывает влияние не столько желание пациента, сколько размер простаты. Так полостная операция проводится при размерах органа более 85 см3. Лапароскопия также возможна при чрезмерно увеличившейся простате (более 120 см3). А при помощи лазерной энуклеации можно удалять простату, разросшуюся даже до 200 см3.
Среди оставшихся методов для удаления большой аденомы до 120 см3 подходит лишь биполярная ТУР. Посредством монополярной операции можно удалять орган размером не более 80 см3, то же самое касается и лазерной вапоризации. Лазерную коагуляцию применяют редко и лишь при сравнительно небольших размерах предстательной железы (30-60 см3).
Противопоказания к проведению
Резекция простаты, как и любая другая серьезная операция, имеет свой немалый список абсолютных и относительных противопоказаний, которые могут стать препятствием для операции либо отложить ее на несколько дней или недель. Так любые хирургические вмешательства не проводятся, если у пациента повышена температура тела или артериальное давление, имеются острые инфекционные (бактериальные либо вирусные) заболевания. Но операция будет назначена, как только симптомы болезни уйдут.
То же самое касается курения и приема медикаментов, влияющих на свертываемость крови. Операция будет проведена спустя 2-3 недели после того, как пациент выкурит последнюю сигарету или завершит прием запрещенных в данном случае лекарств-антикоагулянтов.
Что касается абсолютных противопоказаний, то оперативное вмешательство не проводят при онкологических заболеваниях, за исключением рака предстательной железы на ранней стадии развития. Это вызвано опасностью распространения метастаз гематогенным путем, т.е. через кровь. Для лазерной вапоризации рак предстательной железы 3 и 4 стадии не является противопоказанием, в то время как обычная Тур проводится лишь на 1 и 2 стадии болезни.
Использование наркоза может выдвигать ограничения и для больных с проблемами в работе сердца или дыхательной системы, особенно в случае недостаточности функций жизненно важных органов. Наибольшее количество противопоказаний при использовании общего наркоза, который актуален для традиционного способа проведения операции надлобковым методом и лапароскопии. ТУР проводится преимущественно под воздействием спинальной анестезии.
Резекция простаты не проводится у пациентов старше 70 лет, организм которых в силу физиологического износа может попросту не вынести такой нагрузки.
Нежелательно проводить полостную операцию и пациентам с эндокринными нарушениями, такими как гипотиреоз (тиреотоксикоз), зоб, сахарный диабет, ожирение (для ТУР-операции эти патологии противопоказаниями не являются) из-за опасности различных послеоперационных осложнений. Возможен отказ в операции мужчинам, страдающим от тяжелых патологий кишечника и тем, у кого есть проблемы, не позволяющие вводить эндоскопическое оборудование в мочевыводящий канал (для ТУР). Опасно проводить операции в области малого таза и пациентам, у которых наблюдается расширение вен в тазовой области.
Велик риск сильных кровотечений у пациентов с гемофилией, что также становится препятствием для удаления органов. Тем не менее, лазерная вапоризация дает возможность помочь и людям с нарушениями свертываемости крови, ведь коагуляция сосудов происходит сразу же в момент их повреждения.
Как бы там ни было, но решение о возможности проведения операции у каждого конкретного пациента принимает лечащий врач, который несет ответственность за свое решение и жизнь человека, вверившего свою судьбу в его руки. Поэтому предпочтение всегда нужно отдавать профессионалам, имеющим достаточно знаний и опыта в этом направлении.
Последствия после процедуры
Каким бы методом ни проводилась резекция простаты ни один врач не может дать гарантий, что операция пройдет без негативных последствий. Больше всего их после проведения традиционной полостной операции. То, что она выполняется практически наощупь, требует от хирурга хороших знаний анатомии, детального изучения материалов УЗИ, ориентации в анатомических структурах, умения без визуального контроля различать здоровые ткани и патологически измененные. Ведь если ткани удалить не полностью, высок риск того, что они вновь начнут разрастаться.
Восстановительный период после открытых операций всегда более длительный и сопровождается ощутимым болевым синдромом, требующим приема обезболивающих препаратов. Если во время операции была занесена инфекция (а этого при открытых операциях исключать нельзя), дополнительно потребуется проведение курса антибиотикотерапии.
Хирургическая операция обычным способом подразумевает наличие довольно большого разреза на брюшной стенке, для заживления которого потребуется немало времени. При некачественной обработке свежего шва и манипуляциях с ним опять же есть риск инфицирования раны.
Неприятным последствием открытой операции является снижение сексуального влечения. Применение других методов снижает вероятность такого исхода, поэтому считаются более предпочтительными для пациентов молодого и среднего возраста. Полное отсутствие эрекции может наблюдаться после удаления простаты, если во время операции были задеты нервные волокна, ответственные за половые функции. Это необратимый процесс.
В большинстве случаев снижение сексуальной активности носит временный характер. Все-таки любая операция, даже практически безболезненная, является травмой для организма, и ему нужно время для восстановления некоторых функций. Со временем все приходит в норму, и мужчина продолжает жить полноценной жизнью. Если этого не происходит в течение длительного времени, придется пройти дополнительное исследования для выявления причин отсутствия эрекции.
Довольно частым последствием операций на простате, более характерным для надлобкового метода и ТУР-операций, считается ретроградная эякуляция, при которой во время эрекции мужчина испытывает оргазм, но выброса семени наружу не происходит. Это вовсе не значит, что спермы нет, просто она выбрасывается не в том направлении (не в уретру, а в мочевой пузырь). Некоторая часть спермы может все же выделяться во время полового акта, но большей частью она обнаруживается в моче, которая становится мутной и беловатой.
Нужно сказать, что на удовлетворенность от полового акта для обоих партнеров патология не влияет, а вот с зачатием ребенка могут быть проблемы. Ретроградная эякуляция лечится различными способами (медикаментозная терапия, рефлексотерапия, физпроцедуры, пластика сфинктера мочевого пузыря и уретры и т.д.). Но поскольку на сексуальную жизнь нарушение семяизвержения особо не влияет, а желание зачать ребенка возникает далеко не каждый день, в эти периоды можно попробовать проводить половой акт с наполненным мочевым пузырем, что не позволит сперме проскользнуть мимо входа в уретру.
При частичном удалении тканей простаты полное излечение наступает не во всех случаях. Частота рецидивов может отличаться в зависимости от метода проведения операции. Но даже при таком эффективном лечении, как лазерная резекция, вероятность рецидивов равна приблизительно 10 %. Правда, повторную операцию нужно будет проводить спустя несколько лет, когда ткани органа разрастутся настолько, что начнут сдавливать мочеиспускательный канал.
Осложнения после процедуры
Нужно сказать, что даже методы с наименьшим количеством побочных эффектов, к которым относят лапароскопию простаты, а также полное или частичное удаление предстательной железы лазером, не могут стопроцентно предупредить такое осложнение, как послеоперационные кровотечения. Даже воздействие лазером, позволяющее мгновенно коагулировать сосуды во время операции, не исключает возможных кровоизлияний в послеоперационном периоде, после того, как некротизированные ткани начинают понемногу отслаиваться. Особенно опасно это для людей с нарушениями свертываемости крови.
Нельзя исключать появления на месте удаленной простаты и в области уретры рубцовых соединений, спаек и стриктур. Последние могут стать причиной нарушения мочеиспускания, и облегчение для мужчины окажется временным. Впоследствии понадобятся новые операции по лечению осложнений. Распространенность подобных осложнений порядка 2-5 %.
Довольно опасным осложнением трансуретральной операции считается ТУР-синдром. Он связан с необходимостью промывания области операции во время хирургического вмешательства. Поскольку в это время происходит также повреждение сосудов, некоторая часть воды может смешиваться с кровью и попадать в кровеносную систему. Чем меньше простата и короче время операции, тем ниже риск подобного осложнения, которое может влиять на остроту зрения и вызывать нарушение сознания. В принципе, прием мочегонных препаратов после операции помогает довольно быстро забыть о подобных симптомах.
Иногда осложнения вызваны не особенностями проведения операции, а неаккуратностью или недостаточной компетентностью хирурга. Обычно они носят воспалительный характер и вызваны повреждением различных органов (уретра, мочевой пузырь, капсула простаты, кишечник) во время операции.
Еще одним можно сказать постыдным осложнением, которое возникает у 17-83% мужчин после резекции простаты различными методами, считается недержание мочи, что является психотравмирующим обстоятельством для взрослого мужчины. Такое последствие, связанное с нарушением иннервации наружного сфинктера уретры, наблюдается спустя время после операции. Оно может пройти самостоятельно (спустя год после операции число пациентов с данным осложнением снижается до 5-23%) или потребовать специального лечения.
Чем обусловлено нарушение работы сфинктера? При открытой полостной операции, особенно если проводится полное удаление простаты, есть вероятность повреждения нервных волокон, ответственных за сокращение мускулатуры сфинктера и мочевого пузыря. А во время операции с трансуретальным доступом происходит растяжение проксимального сфинктера, который контролирует подачу мочи в уретру. Все-таки операция может длиться 1-2 часа, в течение которого в мочеиспускательный канал будет вставлена трубка, диаметр которой велик для входного отверстия из уретры в мочевой пузырь.
Недержание мочи может отмечаться у пациентов после проведения операции любым из методов, но при лапароскопии вероятность такого осложнения ниже. Большую роль в появлении такого симптома могут сыграть лишний вес и возраст пациента. Есть взаимосвязь между частотой появления симптома и размером предстательной железы, сопутствующими патологиями, эпизодами энуреза в прошлом.
Это осложнения требует к себе особого внимания. И перед тем, как предпринимать какие-либо шаги по устранению проблемы, нужно провести некоторую диагностику, чтобы исключить инфекционный характер патологии. Обычно пациент сдает анализ мочи и бак посев на микрофлору, заполняет специальный опросник, где описывает все нюансы энуреза. В некоторых случаях выясняется, что недержание мочи стало следствием стресса, в качестве которого может выступать и сама операция.
Для определения степени энуреза проводится Pad – тест с использованием абсорбирующих прокладок. Объем теряемой мочи измеряется в течение часа. Если он меньше 10 г можно говорить о легкой степени недержания. Количество мочи в пределах 11-50 г говорит об умеренной степени, выше 51 г – о тяжелой патологии.
Возможно, понадобится осмотр невролога, проведение ректального и уродинамического исследования, уретроцистоскопии и нисходящей цистоуретрографии с контрастным веществом для выявления стриктур уретры и свищей.
Лечение вторичного энуреза чаще всего начинают спустя полгода-год после операции, ведь у большинства пациентов за это время проблема уходит самостоятельно вследствие компенсаторных возможностей организма. Если восстановление нормального мочеиспускания не происходит в течение этого времени, надежды на самостоятельное восстановление функций сфинктера не остается и приходится применять различные методы лечения.
Различают следующие этапы лечения недержания мочи после резекции простаты:
- Консервативная терапия, которая проводится в течение года:
- медикаментозная терапия (антихолинергические препараты, нормализующие сократительную способность сфинктера),
- лечебная физкультура для тренировки мышц тазового дна,
- электростимуляция мышц тазового дна.
- Оперативное лечение проводится при неэффективности длительного консервативного лечения:
- При легкой и умеренной степени недержания проводят малоинвазивную операцию под названием мужской слинг, которая заключается в размещении перед висячим отделом уретры специальных лент для обеспечения механической компрессии уретры для прекращения потери мочи между актами мочеиспускания.
- Тяжелая степень энуреза лечится путем имплантации искусственного сфинктера мочеиспускательного канала.
- Может также потребоваться операция по удалению рубцовой ткани, спаек, которые негативно влияют на работу органов мочеполовой системы, и это помогает восстановить нормальное выделение мочи.
Понятно, недержание мочи – это очень неприятное состояние, возникающее после операции резекции простаты и требующее довольно много времени на исправление ситуации. Но это не повод отказываться от оперативного вмешательства, позволяющего надолго решить проблему задержки мочи в организме и возникающих при этом осложнений. Лучше уж вылечить энурез, чем мучиться затем с больными почками.
По крайней мере, всегда есть выбор методов проведения операции и клиник с персоналом различного уровня. Никто не мешает посетить различные больницы и медицинские центры, поговорить с врачами, почитать отзывы в интернете от людей, которые уже перенесли операцию.
Уход после процедуры
Резекция простаты – операция, которая может проводиться различными методами. Но это не меняет отношения к ней, как к оперативному вмешательству, после которого организму потребуется некоторое время на восстановление, все-таки были повреждены некоторые его ткани, а функции органов мочеполовой системы могут оказаться нарушенными. Это говорит о том, что от пациента требуется определенная осторожность и выполнение требований врача, чтобы избежать опасных осложнений.
Вне зависимости от метода проведения операции после процедуры полного или частичного удаления простаты пациенту ставят катетер, который преследует 2 цели: разгрузку органов мочевыведения после операции и очистку мочевого пузыря от скапливающейся там крови, частиц некротизированных тканей, возможной инфекции. Постановка катетера после резекции простаты считается обязательной процедурой. Другое дело, что длительность его нахождения в организме при разных методах операции различна.
Дольше всего придется мириться с присутствием катетера пациентам, у которых операция проводилась традиционным открытым способом. В течение 7-10 дней из раны внутри организма может понемногу выделяться кровь, что требует постоянного промывания для предотвращения застойных явлений и инфицирования мочевого пузыря. В течение всего этого времени катетер будет находиться в мочеиспускательном канале, выводя мочу и промывные воды наружу.
После лапароскопии простаты длительность нахождения катетера уже меньше – от 2 до 4 дней в зависимости от интенсивности окрашивания выводимой жидкости в красный цвет. Если жидкость становится светло-розовой или не имеет необычной окраски, катетер изымают.
ТУР-операция в этом плане еще более приятна, ведь с катетером обычно приходится мириться не более 3 дней, а после лазерного лечения с практически мгновенной коагуляцией сосудов и минимальным риском инфицирования трубки могут быть удалены из уретры уже спустя сутки.
После того, как катетер будет изъят, пациент может отправляться домой, хотя в некоторых случаях это разрешено сделать и раньше. Во время нахождения катетера в организме и после удаления трубок из уретры мужчина может ощущать некоторый дискомфорт. Инородное тело в мочеиспускательном канале может вызывать болезненные спазмы и ложные позывы к мочеиспусканию. После его удаления могут ощущаться рези во время посещения туалета по малой нужде, моча иногда имеет розовый оттенок. Такие симптомы не считаются патологическими и самостоятельно проходят в течение недели.
После удаления катетера мужчины ощущают заметное облегчение. Мочиться становится намного приятнее, ведь жидкость начинает выделяться сильной струей. Но нужно понимать, что внутренние органы за столь короткий период полностью не могут восстановиться, а мочевому пузырю нужно вновь учиться нормально работать. Поэтому в первые дни после изъятия трубок не нужно ждать полного наполнения мочевика, в туалет рекомендуется ходить каждые полчаса, а на 3-5 день хотя бы раз в 1 час, тем более, что пить придется много.
Необходимость поступления большого количества жидкости в организм обусловлена различными причинами:
- с полуночи накануне операции пациенту не разрешают есть и пить, а значит требуется восполнение жидкости, при нормальном самочувствии пить пациенту могут разрешить уже спустя 2 часа после операции, а во кушать лишь на следующий день,
- малое поступление жидкости в организм делает мочу более концентрированной, что раздражает стенки мочевого пузыря и может спровоцировать воспаление,
- есть необходимость естественного промывания полости мочевого пузыря уже после удаления катетера, особенно если моча все еще остается окрашенной в розовый цвет (вместе с мочой могут еще какое-то время выводиться некротизированные ткани после прижигания лазером или током, их задержка в организме также нежелательна).
Пить пациенту придется много (речь идет не о спиртных напитках, а о воде, чае, компотах), но вот в еде последуют некоторые ограничения. На время восстановления организма придется отказаться от жирных, острых, сильно соленых, жареных и копченых блюд. А вот вареные и паровые блюда, любые кисломолочные продукты невысокой жирности, минеральная вода без газа будут лишь на пользу.
Если операция проводилась открытым методом или при помощи лапароскопичекиго оборудования, на теле остаются раны от разрезов и проколов, которые требуют антисептической обработки перекисью водорода или зеленкой, замены пастырей и повязок, удаления швов после того, как рана хорошо затянется. После открытой операции пациент может находиться в больнице более недели, в течение которой за раной следит медперсонал. По истечении времени нахождения в больнице за рубцующейся раной придется следить самостоятельно. Если наблюдаются сильные боли, врач назначает обезболивающие препараты
В этот период мужчине придется ограничить физическую активность. В течение нескольких дней после операции ему не разрешат вставать с постели и сильно напрягать мышцы таза. В принципе, ограничение физической активности (в течение 1,5 месяцев нельзя заниматься спортом, активно двигаться, поднимать тяжести, заниматься сексом) актуально для всех видов операции. Но после лапароскопии пациент может встать с постели спустя 1-2 дня, а после неинвазивных методов даже в те же сутки или на следующий день после операции.
Для предупреждения инфекционных осложнений пациентам в послеоперационном периоде назначают антибиотикотерапию препаратами широкого спектра действия. Длительность антибиотикотерапии 1-2 недели. После лазерного лечения, которое минимизирует риск инфекции, назначение антибиотиков не обязательно, но врачи предпочитают перестраховаться. К тому же антибиотикотерапия снижает риск развития воспалительных процессов, которые в восстановительном периоде очень некстати.
Чтобы снизить нагрузку на мышцы тазового дня и предупредить кровотечения пациентам нужно будет следить за своим стулом, не допуская запоров. Тем, у кого есть проблемы с пищеварением, возможно, придется принимать слабительные препараты, назначать которые должен лечащий врач. Вообще прием любых препаратов в течение нескольких дней после операции должен быть согласован с лечащим врачом, особенно если речь идет о лекарствах, влияющих на характеристики крови.
В первые дни после операции не рекомендуется делать резких движений, вскакивать с постели, приседать. Но гиподинамия также не будет способствовать восстановлению функций органов. После выхода из больницы пациентам рекомендуются ежедневные прогулки на воздухе, умеренная физическая активность, специальные упражнения для восстановления тонуса мочевыводящих органов.
Частым осложнением после операции резекции простаты считается недержание мочи. Чтобы восстановить сократительную способность уретрального сфинктера его нужно тренировать при помощи специальных упражнений. Возможно даже придется пройти специализированный курс лечения или прибегнуть к операции по устранению последствий.
Чтобы выздоровление шло быстрее и эффективнее, мужчинам нужно будет придерживаться здорового образа жизни. Для многих это прекрасный шанс отказаться от вредных привычек и начать новую жизнь.
Отзывы об операции
Мужчины со свойственной им гордыней и сдержанностью не особо любят распространяться о своих проблемах, особенно когда дело касается половой функции и деликатного вопроса мочевыделения. По этой причине они не слишком спешат поделиться своим горем с врачом, пока проблема не примет масштабы, требующие оперативного вмешательства. С этим же связано и малое количество отзывов об операции по резекции простаты в интернете. Кому же захочется рассказать на весь свет о том, что у тебя возникла такая деликатная проблемка, которая способна отразиться на половой жизни?!
Тем не менее, иногда можно встретить посты, где мужчины делятся результатами лечения своих друзей. Да и бывшие пациенты уролога в возрасте 65-75 лет, которым особо нечего уже стыдиться, могут кое-что поведать об эффективности оперативного лечения.
Нужно сразу сказать, что и те, и другие отзываются о хирургическом способе лечения очень восторженно, считая его наиболее радикальным методом лечения проблемы. Несмотря на возможные осложнения и нюансы проведения операции, измученные болезнью мужчины готовы уже на все, чтобы избавиться от болей и проблем с мочеиспусканием. Даже такое осложнение как недержание мочи мало кого останавливает.
Наибольшее количество положительных отзывов о лазерном лечении (лазерной вапоризации), ведь оно показывает минимальный риск таких осложнений, как кровотечения и снижение эректильной функции, что немаловажно для молодых мужчин. Да и недержание мочи в этом случае бывает нечасто. При лазерной энуклеации риск осложений в виде недержания мочи, нарушений эрекции, появления ретроградной эякуляции и небольших кровотечений несколько выше и приближается к ТУР-операции при помощи электрической петли.
Говоря о высокой стоимости ТУР-операций и лазерного лечения, многие бывшие пациенту утверждают, что медикаментозная терапия в течение нескольких лет выкачала из их карманов даже больше денег при том, что результат оказался отрицательным.
Отзывы пациентов и их друзей подтверждаются мнением врачей, которые отмечают улучшение оттока мочи и общего состояния пациентов после любой из операций по лечению предстательной железы. В принципе, если проведены все необходимые исследования и учтены противопоказания, операцию мужчины переносят хорошо, каким бы методом она ни была проведена. Другое дело длительность восстановительного периода, возможные осложнения и косметические следы на теле.
Самой бюджетной операцией считается надлобковая операция открытым методом, но она же дает максимальное число осложнений и рецидивов, имеет большое количество противопоказаний, а восстановление после нее занимает несколько месяцев (до полугода), в то время как после других операций мужчина полностью возвращается к нормальной жизни уже спустя 1,5 месяца. Несмотря на дешевизну немного мужчин решаются рискнуть своей эректильной функцией, которая после открытой операции зачастую остается нарушенной.
После лапароскопического вмешательства побочных эффектов немного. Недержание мочи обычно восстанавливается самостоятельно в течение полугода, временно может наблюдаться эректильная дисфункция, сильные кровотечения случаются крайне редко.
ТУР-операция, как и лазерное лечение, показывает наилучшие длительные результаты, хотя вероятность недержания мочи после уретрального доступа все же остается большой. Тем не менее, отзывов об осложнениях в интернете намного меньше, чем благодарностей врачам за хороший эффект после операции, что говорит о высокой эффективности метода. В конце концов, многое зависит от возраста пациента (чем старше пациент, тем труднее восстановить тонус сфинктера), своевременности обращения за помощью (размер простаты увеличивается постепенно, и чем она больше, тем дольше будет операция и выше риск осложнений), особенностей организма мужчины и имеющихся патологий.
Резекция простаты считается точной анатомической операцией и требует высокой компетентности врача в этой области. Но даже знания медицины, анатомии и хирургии не помогут, если врач не умеет правильно обращаться с инструментами, необходимыми для проведения того или иного вида операции. Чтобы результат был достойным, а количество осложнений минимальным, нужно ответственно отнестись к выбору клиники и хирурга, который будет проводить операцию, ведь от этого зависит мужское здоровье и восприятие себя как мужчины в будущем. Риск – благородное дело, но не тогда, когда речь заходит о жизни и здоровье человека.


 [
[