Медицинский эксперт статьи
Новые публикации
Нейропатия лучевого нерва
Последняя редакция: 12.03.2024

Весь контент Web2Health проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
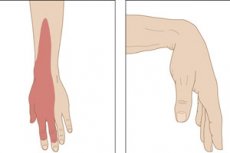
Движения рукой в локтевом суставе затруднены, она немеет, чувствуется слабость в запястье? Скорее всего, это радиальная невропатия или нейропатия лучевого нерва – заболевание периферической нервной системы.
По МКБ-10 такое состояние определяется как мононейропатия верхних конечностей и имеет код G56.3 – поражение лучевого нерва.
Код по МКБ-10
Эпидемиология
Среди неврологических патологий почти половина случаев приходится на долю периферических нейропатий. А при различных травмах верхних конечностей в среднем более 3,5% составляют повреждения нервов.
Частота развития травматической нейропатии лучевого нерва при закрытом переломе диафиза плечевой кости составляет 2,5-18%. Перелом вдоль нижней трети плечевой кости приводит к радиальной нейропатии у 15-25% пациентов. Острый компартмент-синдром возникает примерно в 6% случаев перелома костей предплечья. [1], [2]
Неизвестна клиническая статистика компрессионной и ишемической нейропатии верхних конечностей, но на туннельные синдромы приходится не менее 30% случаев.
Причины нейропатии лучевого нерва
Как и в случае других мононейропатий периферических нервов, ключевые причины нейропатии лучевого нерва (nervus radialis), выходящего из плечевого нервного сплетения (plexus brachialis) и следующего вдоль руки до запястья и пальцев, состоят в его травматическом или компрессионно-ишемическом поражении, которое приводит к определенным функциональным нарушениям.
И в зависимости от их этиологии и характера определяют виды радиальной невропатии. Так, травматическая и посттравматическая нейропатия лучевого нерва может быть результатом перелома плечевой кости (в частности, ее диафиза на стыке медиальной и дистальной третей), а также перелома, задевающего место прохождения нерва через межмышечную перегородку. [3]
Сильный вывих и перелом головки лучевой кости (являющейся частью локтевого сустава), а также перелом костей предплечья нередко становятся причиной травматического повреждения задней межкостной ветви лучевого нерва, иннервирующей заднюю группу мышц от локтевого до лучезапястного сустава.
При этом нерв может быть поврежден как самим переломом, так и в результате транспозиции фрагментов кости, установки фиксирующих устройств или вытяжения конечности. Также подобные последствия возможны из-за ятрогенных травм при артроскопии, эндопротезировании или синовэктомии локтевого сустава и даже при внутримышечных инъекциях в область плеча.
Один из наиболее распространенных видов нейропатий верхних конечностей – компрессионная нейропатия лучевого нерва при его защемлении и/или сдавлении:
- в подмышечной области (при травме плечевого сустава или длительном использовании костылей);
- на уровне средней трети плеча, между плечевой костью и головками трехглавой мышцы плеча – в спиралевидной борозде (плечемышечном канале);
- в предплечье – при прохождении глубоко залегающей задней межкостной ветви под фиброзным верхним краем мышцы-супинатора, известным как дуга или аркада Фрозе, а также на выходе поверхностной ветви лучевого нерва из-под плечелучевой мышцы предплечья – как осложнение травмы середины предплечья.
Связанная с недостаточностью местного кровоснабжения и гипоксией тканей ишемическая нейропатия лучевого нерва может быть следствием любого травматического и компрессионного воздействия, включая все названные выше.
Синдром заднего межкостного нерва (ветви лучевого нерва) или компартмент-синдром предплечья возникает, если нерв чуть ниже локтевого сустава сдавливается из-за повышения давления тканей в пространстве между мышечными фасциями. При этом ухудшается местная циркуляция крови и трофика тканей нерва со снижением функций нервных клеток. Такое же состояние может быть вызвано длительным сдавлением нерва фиброзными или костными новообразованиями. [4]
По своей сути и туннельная нейропатия лучевого нерва является компрессионно-ишемической, поскольку возникает из-за сдавления или ущемления данного нерва – его задней и поверхностной ветвей – при прохождении через суженные места (каналы или туннели). И среди туннельных нейропатий выделяют: сдавление в плечемышечном канале – синдром спирального канала; ниже локтевого сустава – синдромом супинатора; между блоковидным плечелоктевым суставом (сочленяющимся в локтевом суставе) и дистальной частью супинаторной мышцы – радиальный туннельный синдром; в лучевом канале запястья – синдром Вартенберга. [5]
Также читайте:
Факторы риска
Повышен риск развития нейропатии лучевого нерва при постоянных (в большинстве случаев, связанных с профессией) перенапряжениях верхних конечностей: действиях с повышенной силой захвата, частой сменой силовых супинаций и пронаций, приведением-отведением и вибрацией.
У пожилых людей с остеопорозом чаще бывают переломы костей плеча и предплечья и травмы суставов рук, поэтому они тоже в зоне повышенного риска периферических нейропатий.
Предрасполагающими факторами считаются заболевания суставов и околосуставных структур верхних конечностей, кисты, остеомы и опухолевые образования мягких тканей в области плеча, предплечья и запястья.
Кроме того, к рискам появления радиальной компрессионно-ишемической нейропатии специалисты относят индивидуальные анатомические отклонения (остеофиты, дополнительные сухожилия и межмышечные перегородки), а также некоторые системные заболевания обменного характера и хронические интоксикации. [6]
Патогенез
Основной механизм радиальной невропатии как при травматическом, так и при компрессионно-ишемическом поражении – блокирование передачи нервных импульсов по лучевому нерву, то есть нарушение функций ионных каналов мембран аксонов, приводящее к снижению возбудимости нейронов периферической нервной системы. Кроме того, поражение нерва может негативно отразиться на состоянии его миелиновой оболочки с очаговой потерей миелина.
Особенности патогенеза лучевой нейропатии напрямую зависят от степени повреждения нерва и могут принимать одну из трех форм. В форме нейропраксии компрессия происходит без повреждения волокон и оболочки нерва – с временным прерыванием передачи нервных сигналов и утратой функций. Но при длительной компрессии (как при туннельных нейропатиях) появляются дополнительные факторы: ишемические изменения с ухудшением микроциркуляции крови и отеком эндоневрия нервного ствола.
Более тяжелое повреждение в форме аксонотмезиса – с внутриствольным разрушением аксонов и их миелиновой оболочки по типу посттравматической дегенерации, с трансформацией моноцитов крови в макрофаги, с активизацией макрофагов и повышенной выработкой целого ряда провоспалительных цитокинов, обусловливающих воспалительную реакцию и появление невропатической боли.
Самой тяжелой формой повреждения является нейротмезис, при котором происходит полное разрушение сегмента нерва (его аксонов. миелина, эндоневрия нервного ствола и соединительнотканных структур).
Симптомы нейропатии лучевого нерва
Конкретные клинические проявления нейропатии лучевого нерва обусловлены степенью его альтерации и локализацией.
Травма лучевого нерва обычно вызывает симптомы в виде онемения и покалывания (парестезии) на тыльной стороне ладони, около первых трех пальцев (большого, указательного и среднего), а также проблем с выпрямлением руки и невралгии (жгучей боли). [7], [8], [9]
Если компрессионная нейропатия вызвана сдавлением нерва в верхней части плеча или в области подмышечной впадины, то первые признаки включают снижение кожной чувствительности дорсальной поверхности всей верхней конечности, а также трудности ее движения в сагиттальной плоскости – сгибания-разгибания в локтевом и лучезапястном суставах с таким состоянием, как свисающая кисть, то есть, слабостью запястья.
При радиальном туннельном синдроме также немеет тыльная сторона кисти и пальцев, ощущается жжение и боль в тыльной части большого пальца, боль с боковой стороны локтя и задней области предплечья. Пронация предплечья и сгибание запястья могут усиливать симптомы. [10]
Более детально о проявления данной мононейропатии в публикации – Симптомы поражения лучевого нерва и его ветвей
Осложнения и последствия
Последствием травматической радиальной нейропатии может стать периферический парез (слабость и онемение) или паралич руки, поскольку глубокая ветвь лучевого нерва обеспечивает двигательную иннервацию мышц, отвечающих за разгибание локтя, запястья и трех первых пальцев.
Денервация и потеря двигательной функции может осложняться постепенной атрофией мышц и миогенной контрактурой.
Кроме того, велика вероятность развития очагового воспаления ствола лучевого нерва –неврита.
Полное разрушение поврежденного участка нерва вызывает фиброз его ствола, что препятствует регенерации аксонов и приводит к инвалидности.
Диагностика нейропатии лучевого нерва
Повреждения лучевого нерва и периферическая нейропатия обычно диагностируются при физикальном осмотре пациента с использованием специальных тестов, определяющих силу иннервируемых мышц, наличие двигательных рефлексов, характер нарушений движения и уровень чувствительности верхних конечностей. [11]
Применяется инструментальная диагностика: электронейромиография (электрофизиологическое исследование нервной проводимости), рентгенография, УЗИ нервов, МРТ. [12], [13]
Дифференциальная диагностика
Дифференциальная диагностика проводится с нейропатией других нервов, берущих начало в плечевом сплетении (мышечно-кожного, срединного, локтевого и медиального кожного); с корешковыми синдромами и сенсорными нейропатиями при различных неврологических расстройствах ЦНС; с заболеваниями суставов и околосуставных структур верхней конечности (в том числе, с профессиональным тендовагинитом и синдромом де Кервена); с ранними проявлениями сирингомиелии и неврологической симптоматикой рассеянного склероза.
К кому обратиться?
Лечение нейропатии лучевого нерва
При нейропатии периферических нервов, в том числе лучевого, лечение может быть консервативным и оперативным.
Для снижения боли рекомендуется иммобилизация конечности с помощью функциональной шины или ортеза. С той же целью принимают лекарства:
- - нестероидные противовоспалительные средства – Ибупрофен, Целекоксиб и др.;
- - противосудорожные препараты (антиконвульсанты), например, Габапентин (Габантин, Габалепт).
Местно возможно использование гелей и мазей с диклофенаком натрия, геля Ремисид (с нимесулидом); активирующих местное кровообращение мазей с обезболивающим эффектом (Апизартрон, Меновазин, Гевкамон, Денебол и др.).
В крайних случаях прибегают к обезболиванию путем новокаиновой блокады.
Больше информации с материалах:
Инъекции глюкокортикоидов (Гидрокортизона, Метилпреднизолона, Триамцинолона) в зону около пораженного нерва направлены на снятие воспаления.
При ишемической нейропатии назначаются активизирующие микроциркуляцию ангиопротекторы – Агапурин Ретард (Пентоксифиллин) и др. а также витамины B1, B6 и B12.
Для улучшения передачи нервных импульсов парентерально применяются ингибиторы холинэстеразы Ипидакрин (Амиридин) или Галантамин (Нивалин).
Кроме того, назначают физиотерапевтическое лечение, в частности, мышечную электростимуляцию и другие аппаратные процедуры; подробнее в статье – Физиотерапия при неврите и невралгии периферических нервов. [14]
Когда боли купированы, необходима дозированная физическая нагрузка на мышцы верхних конечностей – ЛФК при нейропатии лучевого нерва, способствующая улучшению трофики тканей и нервно-мышечной проводимости. Упражнения на растяжку мышц плеча, предплечья и кистей рук подбираются индивидуально, с учетом общего состояния и конкретного диагноза. [15]
Многим пациентам помогает лечебный массаж при нейропатии лучевого нерва.
При нейропатической боли возможно лечение травами – фитотерапия. К числу наиболее распространенных растений, которые используются для снятия болевой симптоматики, относятся: листья гинкго билоба, которые улучшают циркуляцию крови в капиллярах при ишемическом поражении тканей; корни аира обыкновенного и куркумы; богатый цинком (необходимым для регенерации тканей) эстрагон; снижающий боли шафран посевной; экстракт листьев шалфея лекарственного и корней марены красильной.
Если нет клинического улучшения после длительного консервативного лечения, в зависимости от локализации и степени повреждения лучевого нерва – в тяжелых и прогрессирующих случаях – проводится хирургическое лечение.
Восстановить поврежденный нерв можно микрохирургической пересадкой, но чаще всего это операции, направленные на декомпрессию лучевого нерва, к примеру, при сдавлении поверхностной ветви сухожилием проводится его растягивающийся разрез или перемещение. Эффективность такого вмешательства достаточно высокая – до 50-80%, а сроки восстановления нервной проводимости колеблются от трех до четырех месяцев.
Профилактика
Основные меры профилактики заключатся в предупреждении травм и избыточных нагрузок верхних конечностей.
Прогноз
Восстановление функций нерва и перспективы выздоровления зависят от множества факторов. Например, невропатия лучевого нерва вследствие закрытого перелома плечевой кости излечивается в 92-95% случаев, правда, лечение может длиться от нескольких месяцев до трех-пяти лет.
Однако частичная двигательная дисфункция и потеря чувствительности при повреждении аксонов нервного волокна могут остаться навсегда. [16]
А вот при острой компрессионной нейропатии, симптомы которой проявляются в течение трех-четырех месяцев, прогноз практически всегда благоприятный.

