Медицинский эксперт статьи
Новые публикации
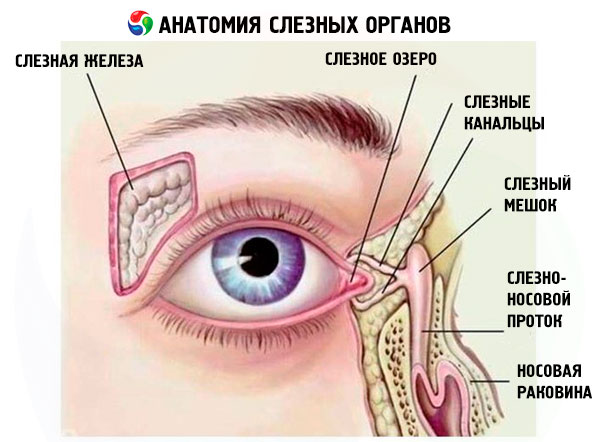
Обследование слезных органов
Последняя редакция: 23.04.2024

Весь контент Web2Health проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Наружное обследование слезных органов
- Краевой слезный ручеек обоих глаз исследуют с помощью щелевой лампы перед другими манипуляциями на веках или инстилляцией местных препаратов, которые могут изменить клиническую картину. Многие пациенты со слезостоянием не имеют выраженного слезотечения, но при осмотре у них выявляют высокий краевой слезный ручеек на пораженной стороне.
- Веки исследуют на предмет выворота слезной точки. Обычно нижние слезные точки обращены к глазному яблоку и не видны без выворота края век. Одна из самых распространенных причин выворота век и, следовательно, слезной точки - эктропион, который может иметь инволюционную, паралитическую или рубцовую этиологию. Такой эктропион может вовлечь и лакримальную часть слезной точки. Редкая причина слезотечения - синдром Centurion. У пациентов с этим синдромом слезотечение проявляется в детстве и связано с выворотом средней части века со смещением слезной точки из слезного озерца из-за сильно выступающей переносицы. Иногда застой слезы может быть вызван большим слезным мясцом, смещающим нижнюю слезную точку кнаружи от глазного яблока, или обструкцией нижней слезной точки избыточной складкой конъюнктивы (конъюнктивохалазис).
- Необходимо оценивать динамику закрытия века. Обычно при полном смыкании краев век слезные точки соединяются. У пациентов со слабостью нижнего века верхнее веко может выворачивать нижнее или перекрывать слезную точку.
- Слезную точку лучше исследовать в свете щелевой лампы. Кроме выворота, слезная точка может быть воспалена, стенозирована или обтурирована, иногда ресницей. Каналикулит характеризуется припухлостью слезной точки и выделением гноя при надавливании на канальцы пальцем или стеклянной палочкой. Патология у детей представлена недоразвитием слезной точки, добавочной слезной точкой или врожденной слезной фистулой.
- Слезный мешок вначале пальпируют. При нажатии на слезные канальцы можно наблюдать экспрессию слизистого содержимого у пациентов с мукоцеле в системе канальцев, но при наличии обструкции дистальнее нижнего конца слезного мешка. При остром дакриоцистите пальпация очень болезненна, и сильного давления лучше избегать. Иногда при пальпации слезного мешка обнаруживают уплотнение или опухоль.
- Тест на задержку (вымывание) флуоресцеина выполняется путем инстилляции флуоресцеина 2% в обе конъюнктивальные полости. Обычно через 3 мин флуоресцеин не остается или остается минимальное его количество. Длительная задержка его в конъюнктивальной полости указывает на недостаточность дренажа слезы.
Зондирование и промывание
Выполняют только после установления проходимости слезной точки. Под местной анестезией слабо изогнутую, тупую слезную канюлю на шприце, содержащем 2 мл гипертонического раствора, вставляют в нижнюю слезную точку и продвигают по ходу канальца. При попытке войти в слезный мешок, средняя стенка которого расположена напротив костной слезной ямки, канюля может упереться в твердую или мягкую стенку.
- Твердое препятствие. Если канюля входит в слезный мешок, она упирается в его медиальную стенку, через которую можно почувствовать твердую слезную кость. Это исключает полную обструкцию каналикулярной системы. Врач размещает палец над слезной ямкой и вводит раствор. Если раствор попадает в нос - у пациента слезные пути проходимы. При непроходимости носослезного канала раствор в нос не попадает, что означает либо стеноз слезных путей, либо нарушение механизма слезного насоса. В этой ситуации при ирригации слезный мешок увеличивается в размере и происходит обратный заброс жидкости через верхнюю слезную точку. Регургитированный материал может быть чистым, слизистым, слизисто-гнойным или гнойным, в зависимости от содержимого слезного мешка.
- Мягкое препятствие. Если канюля упирается и проксимальное соединение общего канальца и слезного мешка, т.е. в боковую стенку мешка, не достигнув его, ощущается мягкое сопротивление, поскольку канюля упирается в мягкие ткани общего канальца и боковой стенки мешка. При ирригации мешок не увеличивается в размере. В случае нижней обструкции канальцев рефлюкс раствора будет проходить через нижнюю слезную точку. Рефлюкс через верхнюю слезную точку указывает на проходимость и верхних, и нижних канальцев при обструкции общего канальца.
Тест Jones
Его проводят пациентам с предполагаемой частичной непроходимостью дренажной системы. У них более выражено слезостояние, но слезная система может быть хорошо проходима. Тест с окрашиванием не имеет значения при полной обструкции.
Канальцевая проба (первый тест) дифференцирует частичную обструкцию слезных проходов от первичной гиперсекреции слезы. Вначале закапывают флуоресцеин 2% в конъюнктивальпую полость. Примерно через 5 мим ватный тампон, смоченный местным анестетиком, вставляют в нижний носовой ход в месте выхода носослезного канала. Результат интерпретируют следующим образом.
- положительный: ватный тампон, извлеченный из носа и окрашенный флуоресцеином, указывает на проходимость слезных путей. Слезотечение связано с первичной гиперсекрецией, поэтому нет необходимости в дальнейших исследованиях;
- отрицательный: ватный тампон не окрашивается, следовательно, есть частичная обструкция (место неизвестно) или не работает слезный насос. В этой ситуации повторный тест выполняют немедленно.
У 22% здоровых людей первый тест Jones отрицательный.
Носовая проба (второй тест) выявляет вероятный участок частичной непроходимости на основании поступления флуоресцеина, мнетиллированного при первом тесте. Инсталляция местного анестетика смывает весь остаточный флуоресцеин. Затем в систему слезоотведения вводят физраствор, при этом ватный тампон находится у нижнего носового хода.
- положительный: окрашенный флуоресцеином физраствор попадает в нос, указывая на то, что флуоресцеин проник в слезный мешок. Таким образом подтверждается функциональная состоятельность верхних слезных путей, частичная обструкция носослезных путей исключена;
- отрицательный: неокрашенный физраствор попадает в нос, указывая на то. что флуоресцеин не попал в слезный мешок. Это означает частичную обструкцию верхнего слезного хода (слезной точки, канальцев или общего канальца) или нарушение механизма, присасывающего слезную жидкость.


 [
[