Chlamydia trachomatis (хламидия трахоматис)
В настоящее время известно 14 сероваров биовара Chlamydia trachomatis (хламидия трахоматис), которые вызывают более 20 нозологических форм:
- серовары А, В, В1, С вызывают трахому и конъюнктивит с внутри клеточными включениями;
- серовары D, G, H, I, J, К вызывают урогенитальный хламидиоз, конъюнктивит, пневмонию новорожденных, синдром Рейтера;
- серовары L1, L2, L1a, L2a - вызывают венерическую лимфогранулему.
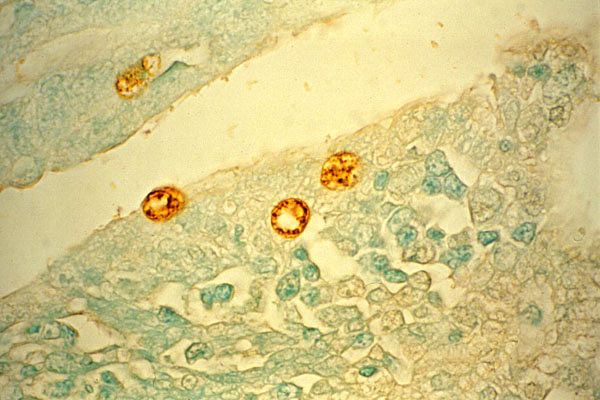
Трахома
Трахома - хроническое инфекционное заболевание, характеризующееся поражением конъюнктивы и роговицы, приводящее, как правило, к слепоте. При трахоме (от греч. trachys - шероховатый, неровный) поверхность роговицы выглядит неровной, бугристой в результате гранулематозного воспаления,
Возбудитель трахомы Chlamydia trachomatis (хламидия трахоматис) открыт в клетках роговицы в 1907 г. С. Провацеком и Л. Хальберштелтером, которые доказали контагиозностъ данного заболевания, заразив орангутангов материалом с соскобов конъюнктивы больного человека. Бактерия обнаруживается в цитоплазме клеток эпителия конъюнктивы в форме включений тельца Провачека-Хальберштелтера.
Эпидемиология трахомы
Трахома - антропоноз, передающийся контактно-бытовым путем (через руки, одежду, полотенца). Восприимчивость высокая, особенно в детском возрасте. Выявляются очаги заболевания. Трахома - заболевание эндемического характера. Заболевание встречается в странах Азии, Африки. Центральной и Южной Америки с низким уровнем жизни и санитарном культуры населения.
Патогенез и симптомы трахомы
Возбудитель в форме элементарных телец проникает через слизистые оболочки глаз и размножается внутриклеточно. Развивается фолликулярный керато-конъюнктивит, который прогрессирует на протяжении многих лет и оканчивается образованием рубцовой соединительной ткани, что приводит к слепоте. Часто при этом активизируется условно-патогенная флора, в результате чего воспалительный процесс приобретает смешанный характер.
Иммунитет после перенесенною заболевания не вырабатывается.
Микробиологическая диагностика трахомы
Для диагностики трахомы исследуют соскобы с конъюнктивы. Препараты окрашивают по Романовскому-Гимзе, при этом в мазках обнаруживаются цитоплазматические включения фиолетового цвета с красным центром, расположенные около ядра - тельца Провачека-Хальберштелтера.
Для обнаружения антигена проводят РИФ и ИФА.
Возможно выделение возбудителя в культуре клеток in vitro. Для пой цели используют культуры клеток McCoy, HeLa-229, Л-929 и др.
Лечение трахомы
Применяют антибиотики группы тетрациклина, индукторы интерферона и иммуномодуляторы.
Профилактика
Специфическая профилактика трахомы не разработана. Важны соблюдение мер личной гигиены и повышение санитарно-гигиенической культуры населения.
Урогенитальный хламидиоз (негонококковый уретрит)
Урогенитальный хламидиоз (негонококковый уретрит) - острое или хроническое заболевание, передающееся половым путем, поражающее мочеполовую систему, характеризующееся медленным течением с последующим развитием бесплодия.
Chlamydia trachomatis, серовары D-K, кроме патологии урогенитального тракта, способны вызывать поражения глаз (конъюнктивит с включениями), а также синдром Рейтера.
Эпидемиология урогенитального хламидиоза
Урогенитальный хламидиоз - антропонозная инфекция, источник заражения - больной человек. Путь заражения контактный, преимущественно половой. Возможны контактно-бытовой путь (в таких случаях развивается семейный хламидиоз), а также заражение при попадании на слизистую оболочку глаз при купании (конъюнктивит бассейнов).
Заболевание встречается очень часто (до 40-50% всех воспалительных заболеваний мочеполовой, системы вызываются хламидиями), но может оставаться нераспознанным (в 70-80% случаев инфекция протекает бессимптомно).
Патогенез и симптомы урогенитального хламидиоза
Chlamydia trachomatis (хламидия трахоматис) поражает эпителий слизистой оболочки урогенитального тракта. У мужчин первично инфицируется уретра, у женщин - шейка матки. При этом могут отмечаться незначительный зуд, слизисто-гнойные выделения. В дальнейшем наблюдается восходящая инфекция. В результате воспалительных процессов развивается мужское и женское бесплодие.
Хламидиозы протекают в виде инфекции, в ассоциации с гонококками и другими патогенными и условно-патогенными возбудителями. Инфицирование беременной представляет опасность как для матери, так и для плода: преждевременные роды, послеродовые осложнения, у новорожденных может наблюдаться конъюнктивит, менингоэнцефалит, сепсис, пневмонии. Возможно заражение при прохождении ребенка через родовой канал инфицированной матери.
Наряду с поражением отдельных органов для хламидиозов характерны также проявления системного типа (синдром Рейтера). Он характеризуется поражением мочеполовых органов (простатит), заболеванием глаз (конъюнктивит) и суставов (артрит). Болезнь протекает с ремиссиями и повторными атаками. Развитие заболевания связано с хламидийными антигенами, которые провоцируют иммунопатологические процессы у генетически предрасположенных лиц (70% заболевших имеют антиген гистосовместимости HLA В27).
Иммунитет после перенесенной инфекции не формируется. В крови инфицированных людей обнаруживаются специфические антитела, которые не имеют защитной функции.
Микробиологическая диагностика урогенитального хламидиоза
Материалом для исследования служат соскобы с эпителия уретры, цервикального канала, конъюнктивы. Возможен микроскопический метод исследования - препараты окрашивают по Романовскому-Гимзе и по Граму. С помощью РИФ и ИФА определяют антигены хламидий в исследуемом материале. Комплексное определение иммуноглобулинов классов М, G, А в РНГА,. РИФ и ИФА является наиболее имоверным методом и позволяет определить стадию развития. Применяются ПЦР и метод ДНК-гибридизации. При поражении урогенитального тракта используют культивирования возбудителя на культурах клеток.
Лечение урогенитального хламидиоза
Применяют антибиотики тетрациклинового ряда, макролиды, фторхинолоны в течение длительного времени (14-21 пень), а также препараты интерферона, индукторов интерферона и иммуномодуляторов.
Профилактика урогенитального хламидиоза
Специфическая профилактика урогенитального хламидиоза не разработана. Важны меры неспецифической профилактики заболеваний, передающихся половым путем, своевременное выявление и санация больных урогенитальным хламидиозом.
Венерическая лимфогранулема
Венерическая лимфогранулема - заболевание, характеризующееся поражением половых органов и регионарных лимфоузлов и симптомами генерализации инфекции. Заболевание вызывается Chlamydia trachomatis (хламидия трахоматис), серовары L1, L2, L1a, L2a
Эпидемиология венерической лимфогранулемы
Источник инфекции - больной человек. Путь сражении контактно-половой, значительно реже контактно-бытовой. Инфекция эндемична в странах с жарким климатом - в Восточной Азии, Центральной и Южной Америке, единичные случаи встречаются повсеместно. Восприимчивость населения повышенная.
Патогенез и симптомы венерической лимфогранулемы
Входными воротами инфекции являются слизистые оболочки половых органов, где и размножаются хламидии. На половых органах появляются язвочки. Затем микробы проникают в регионарные (обычно паховые) лимфатические узлы. Воспаленные лимфоузлы вскрываются с образованием свищей с гнойным отделяемым. Через несколько месяцев появляются деструктивные изменения в окружающих тканях - абсцессы прямой кишки.
Иммунитет
После перенесенного заболевания возникает стойкий иммунитет.
Микробиологическая диагностика венерической лимфогранулемы
Материалом для исследовании служат гной из бубонов, биоптат пораженных лимфоузлов. Проводят микроскопию мазков-отпечатков, выделяют возбудителя на культурах клеток и в куриных эмбрионах. Серологическим методом определяют антитела в реакции микроиммунофлюоресценции. С помощью аллергической пробы устанавливают наличие ГЗТ к антигенам возбудителя (внутрикожная проба Фрея).
Лечение венерической лимфогранулемы
Антибиотикотерапия с помощью препаратов тетрациклинового ряда и макролидов.
Профилактика венерической лимфогранулемы
Специфическая профилактика венерической лимфогранулемы не разработана, Важны меры неспецифической профилактики инфекций, передающихся половым путем.
Last reviewed: 01.06.2018
Медицинский эксперт-редактор
Портнов Алексей Александрович
Образование: Киевский Национальный Медицинский Университет им. А.А. Богомольца, специальность - "Лечебное дело"
Использованная литература
Микробы хорошие и плохие - Джессика Снайдер Сакс. 2013
Медицинская микробиология, вирусология и иммунология - Воробьев А.А. 2004
Клиническая микробиология - Донецкая Э.Г.-А. 2011
Медицинская микробиология, вирусологии и иммунология - В.В. Зверев, М.Н. Бойченко - Учебник в 2-х томах. 2010
Другие статьи по теме
Новейшие исследования по теме Chlamydia trachomatis (хламидия трахоматис)
Исследователям удалось обнаружить, что бактерии, населяющие кишечник, способны контролировать рост ракового процесса в печени.
Считается, что огромное количество бактерий содержится мочалке для мытья посуды. А намного ли безопаснее обычное кухонное полотенце?





