Медицинский эксперт статьи
Новые публикации
Муковисцидоз
Последняя редакция: 23.04.2024

Весь контент Web2Health проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Муковисцидоз - генетическое аутосомно-рецессивное моногенное заболевание, характеризующееся нарушением секреции экзокринных желез жизненно важных органов с поражением прежде всего дыхательной и пищеварительной систем, тяжелым течением и неблагоприятным прогнозом.
 [1]
[1]
Код по МКБ-10
Эпидемиология
Частота муковисцидоза колеблется от 1:2 500 до 1:4600 новорожденных. Ежегодно в мире рождается около 45000 больных муковисцидозом. Частота носителей гена муковисцидоза 3-4%, всего на земном шаре насчитывается около 275 млн. человек - носителей этого гена, из них около 5 млн. проживает в России, около 12.5 млн. - в странах СН.
Причины муковисцидоза
Муковисцидоз передается по аутосомно-рецессивному типу. Ген муковисцидоза расположен в 7 аутосоме, содержит 27 экзонов и состоит из 250 000 пар нуклеотидов.
В одном гене возможно множество мутаций, причем каждая из них характерна для определенной популяции или географического региона. Описано более 520 мутаций, самой частой из них является дельта-Р-508, т.е. замена аминокислоты фенилаланина в 508 позиции.
Патогенез
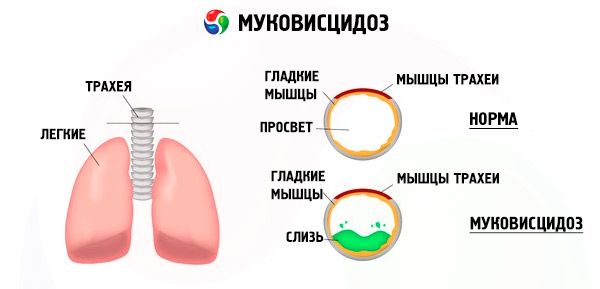
Вследствие мутаций гена муковисцидоза нарушаются структура и функция белка, названного МВТР-муковисцидозного трансмембранного регулятора. Этот белок исполняет роль хлоридного канала, участвующего в водно-электролитном обмене эпителиальных клеток бронхопульмональной системы, желудочно-кишечного тракта, поджелудочной железы, печени, репродуктивной системы. В результате нарушения функции и структуры белка МВТР внутри клетки накапливаются ионы хлора Cl-). Это приводит к изменению электрического потенциала в просвете выводных протоков, что способствует поступлению в большом количестве ионов натрия (Na+) из просвета протока внутрь клетки и далее усиленному всасыванию воды из околоклеточного пространства.
Вследствие указанных изменений сгущается секрет большинства желез внешней секреции, нарушается его эвакуация, что приводит к выраженным вторичным нарушениям в органах и системах, наиболее выраженным в бронхопульмональной и пищеварительной системах.
В бронхах развивается хронический воспалительный процесс различной интенсивности, резко нарушается функция мерцательного эпителия, мокрота становится очень вязкой, густой, очень трудно эвакуируется, наблюдается ее застой, формируются бронхиоло- и бронхоэктазы, которые с течением времени становятся все более распространенными. Указанные изменения приводят к нарастанию гипоксии и формированию хронического легочного сердца.
Больные муковисцидозом чрезвычайно предрасположены к развитию хронического воспалительного процесса в бронхопульмональной системе. Это связано с выраженными нарушениями в системе местной бронхопульмональной защиты (снижение уровня IgA, интерферона, фагоцитарной функции альвеолярных макрофагов и лейкоцитов).
Большая роль в развитии хронического воспаления в бронхопульмональной системе принадлежит альвеолярным макрофагам. Они продуцируют в большом количестве ИЛ-8, который резко усиливает хемотаксис нейтрофилов в бронхиальном дереве. Нейтрофилы в большом количестве скапливаются в бронхах и вместе с эпителиальными клетками выделяют множество прововоспалительных цитокинов, в том числе ИЛ-1, 8, 6, фактор некроза опухоли, а также лейкотриены.
Важную роль в патогенезе поражения бронхопульмональной системы играет также высокая активность фермента эластазы. Различают экзогенную и эндогенную эластазу. Первая продуцируется бактериальной флорой (особенно синегнойной палочкой), вторая - нейтрофильными лейкоцитами. Эластаза разрушает эпителий и другие структурные элементы бронхов, что способствует дальнейшему нарушению мукоцилиарного транспорта и быстрейшему формированию бронхоэктазий.
Нейтрофильными лейкоцитами выделяются также и другие протеолитические ферменты. Противодействуют влиянию протеолитических ферментов и, следовательно, защищают бронхопульмональную систему от их повреждающего влияния а1-анпприпсин и секреторный ингибитор лейкопротеаз. Однако, к сожалению, у больных муковисцидозом эти защитные факторы подавляются значительным количеством нейтрофильной протеазы.
Все указанные обстоятельства способствуют внедрению инфекции в бронхопульмональную систему, развитию хронического гнойного бронхита. К тому же следует учесть, что дефектный белок, кодируемый геном муковисцидоза, меняет функциональное состояние эпителия бронхов, что благоприятствует адгезии к бронхиальному эпителию бактерий, в первую очередь синегнойной палочки.
Наряду с патологией бронхопульмональной системы при муковисцидозе наблюдается также выраженное поражение поджелудочной железы, желудка, толстого и тонкого кишечника, печени.
Симптомы муковисцидоза
Муковисцидоз проявляется разнообразной клинической симптоматикой. У новорожденных заболевание может манифестировать мекониальным илеусом. Вследствие недостатка или даже полного отсутствия трипсина меконий становится очень плотным, вязким, скапливается в илеоцекальной области. Далее развивается кишечная непроходимость, которая проявляется интенсивной рвотой с примесью желчи, вздутием живота, отсутствием выделения мекония, развитием симптомов перитонита, быстрым нарастанием клинических проявлений тяжелого синдрома интоксикации. Ребенок может умереть в первые дни жизни, если не будет произведено срочное хирургическое вмешательство.
В менее тяжелых случаях характерным признаком муковисцидоза является обильный, частый стул, мазевидный, с большим количеством жира, с очень неприятным запахом. У 1/3, больных наблюдается выпадение прямой кишки.
В последующем у больных сохраняется нарушение функции кишечника, развивается синдром мальабсорбции, резкое нарушение физического развития, тяжелые гиповитаминозы.
На первом-втором году жизни ребенка появляются симптомы поражения бронхопульмональной системы (легкая форма заболевания), что проявляется кашлем, который может быть чрезвычайно выраженным и напоминать кашель при коклюше. Кашель сопровождается цианозом, одышкой, отделением густой мокроты, вначале слизистой, а затем гнойной. Постепенно формируется клиническая картина хронического обструкгивного бронхита и бронхоэктазов, эмфиземы легких и дыхательной недостаточности. Дети чрезвычайно подвержены острым респираторно-вирусным и бактериальным инфекциям, что способствует обострениям и прогрессированию бронхопульмональной патологии. Возможно развитие инфекционно-зависимой бронхиальной астмы.
У детей школьного возраста муковисцидоз может проявляться «кишечными коликами». Пациенты жалуются на сильные приступообразные боли в животе, вздутие живота, многократную рвоту. При пальпации живота определяются плотные образования, располагающиеся в проекции толстого кишечника - каловые массы, смешанные с густой плотной слизью. Дети очень предрасположены к развитию гипохлоремического алкалоза в связи с избыточным выведением соли с потом в жаркую погоду, при этом на коже ребенка появляется «солевой иней».
Поражение бронхопульмональной системы у взрослых
Поражение бронхопульмональной системы у больных муковисцидозом (легочная форма заболевания) характеризуется развитием хронического гнойного обструктивного бронхита, бронхоэктазов, хронической пневмонии, эмфиземы легких, дыхательной недостаточности, легочного сердца. У некоторых больных развиваются пневмоторакс и другие осложнения муковисцидоза: ателектазы, абсцессы легких, кровохарканье, легочное кровотечение, инфекционно-зависимая бронхиальная астма.
Больные жалуются на мучительный приступообразный кашель с очень вязкой, трудно отделяемой слизисто-гнойной мокротой, иногда с примесью крови. Кроме того, чрезвычайно характерна одышка вначале при физической нагрузке, а затем и в покое. Одышка обусловлена обструкцией бронхов. Многие больные жалуются на хронический насморк, обусловленный полипозом и синуитом. Характерны также значительная слабость, прогрессирующее снижение работоспособности, частые острые респираторно-вирусные заболевания. При осмотре обращают на себя внимание бледность кожи, одутловатость лица, цианоз видимых слизистых оболочек, выраженная одышка. При развитии декомпенсированного легочного сердца появляются отеки на ногах. Могут наблюдаться утолщения концевых фаланг пальцев кистей в виде барабанных палочек, а ногтей - в виде часовых стекол. Грудная клетка приобретает бочкообразную форму (в связи с развитием эмфиземы легких).
При перкуссии легких определяются признаки эмфиземы - коробочный звук, резкое ограничение подвижности легочного края, опущение нижней границы легких. При аускультации легких выявляются жесткое дыхание с удлиненным выдохом, рассеянные сухие хрипы, влажные средне и мелкопузырчатые хрипы. При резко выраженной эмфиземе легких дыхание резко ослаблено.
Внелегочные проявления муковисцидоза
Внелегочные проявления муковисцидоза бывают довольно значительно выражены и встречаются часто.
Поражение поджелудочной железы
Недостаточность внешнесекреторной функции поджелудочной железы различной степени выраженности наблюдается у 85% больных муковисцидозом. При незначительном поражении поджелудочной железы синдромы мальдигестии и мальабсорбции отсутствуют, имеются лишь лабораторные проявления внешнесекреторной недостаточности (низкий уровень трипсина и липазы в крови и дуоденальном содержимом; нередко выраженная стеаторея). Известно, что для предотвращения синдрома мальдигестии достаточно секреции всего от 1 до 2% общей липазы. Клинически проявляются лишь значительные нарушения внешнесекреторной функции.
В нормальных условиях в ацинусах поджелудочной железы продуцируется секрет жидкой консистенции, богатый ферментами. При продвижении секрета по выводному протоку происходит его обогащение водой и анионами, и он становится еще более жидким. При муковисцидозе в связи с нарушением структуры и функции трансмембранного регулятора (хлоридного канала) в секрет поджелудочной железы не поступает достаточного количества жидкости, он становится вязким, и скорость его продвижения по выводному протоку резко замедляется. Белки секрета осаждаются на стенках мелких выводных протоков, в результате чего развивается их обструкция. По мере прогрессировали заболевания в конечном итоге развиваются деструкция и атрофия ацинусов - формируется хронический панкреатит с внешнесекреторной недостаточностью поджелудочной железы. Это получает клиническое отражение в развитии синдромов мальдигестии и мальабсорбции. Панкреатическая недостаточность является основной причиной мальабсорбции жира при муковисцидозе, однако, как правило, это наблюдается при значительно выраженном дефиците липазы. Forsher и Durie (1991) указывают, что при полном отсутствии панкреатической липазы жир расщепляется и усваивается на 50-60%, что обусловлено наличием желудочной и слюнной (подъязычной) липаз, активность которых близка к нижней границе нормы. Наряду с нарушением расщепления и всасывания жиров отмечается нарушение расщепления и реабсорбции белков. С калом теряется около 50% белка, поступающего с пищей. Всасывание углеводов страдает в меньшей мере несмотря на дефицит α-амилазы, однако может значительно нарушаться метаболизм углеводов.
Поражение поджелудочной железы выражается в развитии синдрома мальдигестии и мальабсорбции со значительным похуданием, обильным жирным стулом.
Развитию синдромов мальдигестии и мальабсорбции способствует также тяжелое нарушение функции кишечных желез, нарушение выделения кишечного сока и снижение содержания в нем кишечных ферментов.
Синдромы мальдигестии и мальабсорбции называют также кишечной формой муковисцидоза.
Нарушение инкреторной функции поджелудочной железы (сахарный диабет) наблюдается у больных муковисцидозом на поздних стадиях заболевания (у 2% детей и у 15% взрослых)
Поражение печени и желчевыводящих путей
У 13% больных смешанной и кишечной формой муковисцидоза развивается цирроз печени. Он наиболее типичен для мутаций W128X, дельта-Р508 и Х1303К. У 5-10% больных обнаруживается билиарный цирроз печени с портальной гипертензией. По данным Welch, Smith (1995) клинические, морфологические, лабораторные, инструментальные признаки поражения печени обнаруживаются у 86% больных муковисцидозом.
У многих больных муковисцидозом развивается также хронический холецистит, часто калькулезный.
Нарушение функции половых желез
У больных муковисцидозом может наблюдаться азооспермия, что является причиной развития бесплодия. Сниженная фертильность характерна также для женщин.
Стадии
Различают три степени тяжести легочной формы муковисцидоза.
Легкая форма муковисцидоза характеризуется редкими обострениями (не чаще одного раза в год), в периоды ремиссий клинические проявления практически отсутствуют, больные трудоспособны.
Течение средней тяжести - обострения наблюдаются 2-3 раза в год и продолжаются около 2 месяцев и дольше. В фазе обострения наблюдаются интенсивный кашель с трудно отделяемой мокротой, одышка даже при незначительной физической нагрузке, субфебрильная температура тела, общая слабость, потливость. Одновременно имеется нарушение внешнесекреторной функции поджелудочной железы. В фазе ремиссии работоспособность полностью не восстанавливается, сохраняется одышка при физической нагрузке.
Тяжелое течение характеризуется очень частыми обострениями заболевания. Ремиссии практически отсутствуют. В клинической картине на первый план выступает тяжелая дыхательная недостаточность, симптоматика хронического легочного сердца, часто декомпенсированного, характерно кровохарканье. Наблюдается значительное снижение массы тела, больные полностью нетрудоспособны. Как правило, тяжелой бронхопульмональной патологии сопутствует и резко выраженное нарушение функции поджелудочной железы.
Формы
- Бронхо-легочные поражения
- Повторные и рецидивирующие пневмонии с затяжным течением.
- Абсцедирующие пневмонии, особенно у детей грудного возраста.
- Хронические пневмонии, особенно двусторонние.
- Бронхиальная астма, рефрактерная к традиционной терапии.
- Рецидивирующие бронхиты, бронхиолиты, особенно с высевом Pseudomonas aeruginosa.
- Изменения желудочно-кишечного тракта
- Мекониальный илеус и его эквиваленты.
- Синдром нарушенного кишечного всасывания неясного генеза.
- Желтуха обструктивного типа у новорожденных с затяжным течением.
- Циррозы печени.
- Сахарный диабет.
- Гастроэзофагальный рефлюкс.
- Холелитиаз.
- Выпадение прямой кишки.
- Изменения других органов и систем
- Нарушения роста и развития.
- Задержка полового развития.
- Мужское бесплодие.
- Полипы носа.
- Сибсы из семей с больными муковисцидозом.
 [24]
[24]
Осложнения и последствия
Осложнения со стороны органов ЖКТ включают:
- Сахарный диабет развивается у 8-12% пациентов в возрасте старше 25 лет.
- Фиброзирующая колонопатия.
- Мекониальная непроходимость кишечника в неонатальном периоде (у 12% новорожденных с муковисцидозом, дистальный синдром кишечной непроходимости, ректальный пролапс, язвенная болезнь и гастроэзофагеальная рефлюксная болезнь.
Осложнения со стороны печени:
- Жировая дистрофия печени (у 30-60% больных),
- Фокусный билиарный цирроз, многоузловой билиарный цирроз печени, и связаная с ними портальная гипертензия.
Портальная гипертензия иногда приводит к смерти вследствие варикозно расширенных вен пищевода.
Распространенность холецистита и желчекаменной болезни выше у пациентов с муковисцидозом, чем в других лиц.
Задержка полового созревания и снижение фертильности и другие осложнения. У большинства мужчин наблюдается азооспермия и недоразвитие семявыносящих протоков.
Диагностика муковисцидоза
Общий анализ крови - характерна анемия различной степени выраженности, обычно нормо- или гипохромная. Анемия имеет полифакторный генез (снижение всасывания железа и витамина В12 в кишечнике вследствие развития синдрома мальабсорбции). Возможна лейкопения, при развитии гнойного бронхита и пневмонии - лейкоцитоз, увеличение СОЭ.
Общий анализ мочи - без существенных изменений, в редких случаях наблюдается незначительная протеинурия.
Копрологическое исследование - наблюдаются стеаторея, креаторея. Becker (1987) рекомендует измерение в кале химотрипсина и жирных кислот. Перед определением химотрипсина в кале необходимо отменить прием пищеварительных ферментов не менее чем за 3 дня до исследования. При муковисцидозе количество химотрипсина в каловых массах снижено, а количество жирных кислот увеличено (нормальное выделение жирных кислот - менее 20 ммоль/сут). Необходимо принимать во внимание, что повышенное выделение с калом жирных кислот наблюдается также при:
- дефиците конъюгированных жирных кислот в тонком кишечнике при печеночной недостаточности, непроходимости желчных путей, значительном бактериальном заселении тонкого кишечника (при этом происходит интенсивный гидролиз желчных кислот);
- илеите;
- целиакии (при развитии синдрома мальабсорбции);
- энтерите;
- интестинальных лимфомах;
- болезни Уиппла;
- пищевой аллергии;
- ускоренном транзите пищевых масс при диареях различного генеза, карциноидном синдроме, тиреотоксикозе.
Биохимический анализ крови - снижение содержания общего белка и альбумина, увеличение уровня альфа2 и гамма-глобулинов, билирубина и аминотрансфераз (при поражении печени), снижение активности амилазы, липазы, трипсина и уровня железа, кальция (при развитии синдрома мальдигестии, мальабсорбции).
Анализ мокроты - наличие большого количества нейтрофильных лейкоцитов и микроорганизмов (при бактериоскопии мокроты).
Исследование всасывательной функции тонкого кишечника и внешнесекреторной функции поджелудочной железы - выявляются значительные нарушения.
Рентгенологическое исследование легких - выявляет изменения, выраженность которых зависит от тяжести и фазы течения заболевания. Наиболее характерными изменениями являются:
- усиление итяжистость легочного рисунка за счет перибронхиальных интерстициальных изменений;
- расширение корней легких;
- картина дольковых, субсегментарных или даже сегментарных ателектазов легких;
- повышение прозрачности легочных полей, преимущественно в верхних отделах, низкое стояние и недостаточная подвижность диафрагмы, расширение загрудинного пространства (проявление эмфиземы легких);
- сегментарная или полисегментарная инфильтрация легочной ткани (при развитии пневмонии).
Бронхография - выявляет изменения, обусловленные обструк цией бронхов вязкой мокротой (фрагментирование заполнения бронхов контрастом, неровность контуров, феномен обрыва бронхов, значительное уменьшение числа боковых ветвей), а также бронхоэкгазы (цилиндрические, смешанные), локализующиеся преимущественно в нижних отделах легких.
Бронхоскопия - обнаруживает диффузный гнойный бронхит с обильным количеством густой, вязкой мокроты и фибринозных пленок.
Спирография - уже на ранних стадиях болезни выявляет дыхательную недостаточность обструктивного типа (снижение ФЖЕЛ, ОФВ1 индекса Тиффно), рестриктивного (снижение ЖЕЛ) или чаще всего обструктивно-рестриктивного (снижение ЖЕЛ, ФЖЕЛ, ОФВ1, индекса Тиффно).
Потовый тест (исследование электролитов пота) Гибсона и Кука - стимуляция потоотделения с помощью электрофореза с пилокарпином с последующим определением в поте хлоридов. Doerehuk (1987) описывает пробу следующим образом. Электрофорез пилокарпина производится в области предплечья, сила электрического тока 3 мА. После очищения кожи дистиллированной водой пот собирают с помощью фильтровальной бумаги, накладываемой на стимулируемый участок, прикрытый марлей во избежание испарения с нее. Через 30-60 минут фильтровальную бумагу удаляют и элюируют в дистиллированной воде. Измеряют количество собранного пота. Для получения надежных результатов необходимо собрать не менее 50 мг (лучше 100 мг) пота.
При концентрации хлоридов более 60 ммоль/л диагноз муковисцидоза считается вероятным; при концентрации хлоридов более 100 ммоль/л - достоверным; при этом разница в концентрации хлора и натрия не должна превышать 8-10 ммоль/л. Hadson (1983) рекомендует при пограничном значении содержания натрия и хлоридов в поте ставить пробу с преднизолоном (прием по 5 мг внутрь в течение 2 дней с последующим определением электролитов в поте). У лиц, не страдающих муковисцидозом, уровень натрия в поте снижается до величины нижней границы нормы, при муковисцидозе - не изменяется. Потовую пробу рекомендуется проводить каждому ребенку с хроническим кашлем.
Анализ пятен крови или образцов ДНК на мажорные мутации гена муковисцидоза - наиболее чувствительный и специфический тест диагностики. Однако этот метод целесообразен для стран, где частота мутации дельта-Р508 выше 80%. Кроме того, методика очень дорога и технически сложна.
Пренатальная диагностика муковисцидоза - производится с помощью определения изоэнзимов щелочной фосфатазы в околоплодных водах. Этот метод становится возможным с 18-20 недель беременности.
Основными критериями диагностики муковисцидоза можно считать следующие:
- указания в анамнезе на отставание в детстве в физическом развитии, рецидивирующие хронические заболевания органов дыхания, диспептические нарушения и диарею, наличие муковисцидоза у ближайших родственников;
- хронический обструктивный бронхит, часто рецидивирующий, с развитием бронхоэктазов и эмфиземы легких, часто рецидивирующая пневмония;
- хронический рецидивирующий панкреатит с выраженным снижением внешнесекреторной функции, синдром мальабсорбции;
- повышенное содержание хлора в поте больного;
- бесплодие при сохраненной половой функции.
Успешной диагностике и дифференциальной диагностике муковисцидоза способствует выделение групп риска.
Программа обследования при муковисцидозе
- Общий анализ крови, мочи, мокроты.
- Бактериологический анализ мокроты.
- Копрологический анализ.
- Биохимический анализ крови: определение содержания общего белка и белковых фракций, глюкозы, билирубина, аминотрансфераз, щелочной фосфатазы, гамма-глютамилтранспептидаз, калия, кальция, железа, липазы, амилазы, трипсина.
- Исследование внешнесекреторной функции поджелудочной железы и всасывательной функции кишечника.
- Рентгеноскопия и рентгенография легких, КТ легких.
- ЭКГ.
- Эхокардиография.
- Бронхоскопия и бронхография.
- Спирография.
- Потовая проба.
- Консультация врача-генетика.
- Анализ пятен крови или образцов ДНК на мажорные мутации гена муковисцидоза.
Что нужно обследовать?
Как обследовать?
Какие анализы необходимы?
К кому обратиться?
Лечение муковисцидоза
Тип и степень тяжести симптомов муковисцидоза могут сильно отличаться, поэтому типичного плана лечения не существует, оно индивидуальное в кажод конкретном случае.
Терапия состоит из следующих лечебных мероприятий:
- Дыхательная гимнастика и постуральный дренаж, помогающая избавиться от густой слизи, которая накапливаться в легких. Некоторые методы очищения дыхательных путей требуют помощи со стороны членов семьи, друзей или пульмонолога. Многие люди используют надувной грудной жилет, который вибрирует с высокой частотой.

- Ингаляционные препараты, оказывающие бронхорасширающий, дренирующий (муколитики) и антибактериальный эффекты (например, фторхинолоны).
- Препараты, содержащие ферменты поджелудочной железы для улучшения пищеварения. Эти препараты принимаются во время еды.
- Поливитамины (включая жирорастворимые витамины).
В 2015 году FDA одобрило второй препарат для лечения муковисцидоза, который воздействует на дефектный белок, известный как CFTR. Первый препарат, так называемый CFTR модулятор, был утвержден в 2012 году. Ожидается, что CFTR модуляторы могут продлить жизнь некоторых людей с муковисцидозом на десятки лет.
Хирургическое лечение может потребоваться для лечения следующих респираторных осложнений:
- Пневмоторакс, массивное рецидивирующее или постоянное кровохарканье, носовые полипы, стойкий и хронический синусит.
- Мекониальная непроходимость, инвагинация, выпадение прямой кишки.
Трансплантация легких выполняется в терминальной стадии болезни.
Прогноз
Средний возраст выживаемости пациентов с муковисцидозом варьируется от 35 до 40 лет. Средний возраст выживаемости у мужчин выше, чем у женшин.
Благодаря современным стратегиям лечения 80% пациентов достигают зрелого возраста. Тем не менее, муковисцидоз существенно ограничивает функциональные возможности больного. Лекарство от этой болезни до сих пор не разработано.

