Медицинский эксперт статьи
Новые публикации
Неврит тройничного нерва
Последняя редакция: 23.04.2024

Весь контент Web2Health проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
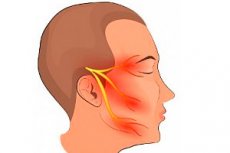
Истинные невриты, согласно исследованиям, на самом деле явление редкое, даже послеинфекционные поражения относятся больше к нейроаллергическим. Более корректным и современным названием патологии является термин «невропатия», которым все чаще пользуются в настоящее время, поскольку механизм развития заболевания и наличие воспалительного процесса обычно точно не установлены. Однако окончательный вердикт по поводу терминов «неврит – невропатия» не вынесен, поэтому название «неврит тройничного нерва» вполне еще в ходу как диагноз его поражения.
Немножко анатомии: тройничный (тригеминальный) нерв называют еще смешанным, поскольку он имеет чувствительные и двигательные нервные волокна. Три его основные ветви (глазная, верхнечелюстная и нижнечелюстная) выходят из тройничного узла, расположенного в височной области, и направляются, делясь на все более мелкие ответвления, к чувствительным рецепторам кожи, слизистых оболочек, мышц и других анатомических структур передней верхней трети головы и лица. Глазной и верхнечелюстной нерв содержат только чувствительные волокна, нижнечелюстной – еще и двигательные, обеспечивающие движение одноименной жевательной мускулатуры. Неврит тройничного нерва – воспаление одного или нескольких периферических отростков его ветвей, то есть внешних, расположенных за пределами головного мозга, проявляется мучительными болями, нарушающими ритм жизни, а иногда – инвалидизирующими, нарушением вегетативной иннервации с утратой чувствительности пораженной области, парезами, структурными изменениями в нервных волокнах.
Код по МКБ-10
Эпидемиология
Статистика заболеваемости относит поражение тройничного нерва к достаточно часто встречающимся патологиям – на 100 тыс. населения от 40 до 50 человек страдает тригеминальной невралгией, среди них на каждого мужчину приходится две женщины. Среди невралгий она доминирует. Ежегодно с жалобами на боль по ходу тройничного нерва впервые обращаются от двух до пяти человек из каждого десятка тысяч жителей планеты.
На вторичную патологию приходится около 4/5 всех случаев, основной контингент больных составляют пациенты старше 50 лет. [1]
Причины неврита тройничного нерва
Термин «неврит» говорит о том, что имеет место воспаление нервных волокон, в них уже присутствуют анатомические изменения в миелиновом слое, соединительной ткани (интерстиции), осевых цилиндрах (отростках нервных клеток). В развитии воспалительного процесса обычно основную роль играют инфекционные агенты – вирусы, бактерии, грибки. У каждого из нас случаются острые инфекционные болезни, а также – практически у всех имеются латентные хронические инфекции (кариес, тонзиллит, гайморит, герпес и пр.). Воспаление тройничного нерва может возникнуть как вторичный процесс после перенесенного острого заболевания или обострения хронической инфекции. Но чаще всего встречается герпетический ганглионеврит, причиной которого является (предположительно) раздражение пораженных вирусом герпеса нейронов Гассерова узла.
Тем не менее, гораздо чаще боль по ходу нерва вызывается воспалительными и деструктивными процессами не столько в тканях нервных волокон, сколько в расположенных рядом с ним анатомических структурах. Причиной появления боли тогда является сдавление и раздражение нервных волокон расположенными рядом измененными сосудами и опухолями, травмы и врожденные патологии черепных структур, со временем приводящие к появлению в нерве дегенеративно-дистрофических изменений (нейропатия). [2]
Достаточно распространены травматические невриты периферических отделов тройничного нерва. Факторы риска их возникновения достаточно банальны. Непосредственную травму нерва и окружающих его тканей можно получить не только при случайных переломах лицевых костей черепа, а и в стоматологическом кабинете. Нарушение целостности нервных волокон может стать следствием сложных удалений зубов, попадания пломбировочной массы за пределы корня зуба при пломбировании канала, хирургических манупуляций, анестезии, протезирования.
Факторы риска
Факторы риска сдавления отделов тройничного нерва – это анатомические аномалии, касающиеся каналов, отверстий, сосудов по ходу его ветвей; кисты, доброкачественные и злокачественные новообразования; травмы; метаболические нарушения, вызванные нарушением пищеварения, эндокринными и сердечно-сосудистыми патологиями; рассеянный склероз или атеросклероз артерий головного мозга с образованием бляшки, локализованной у входа корешка тройничного нерва, кровоизлияние в бассейне ствола головного мозга.
Иногда приступам специфической боли, так называемого болевого тика, предшествует сильное переохлаждение и банальная простуда.
Длительно протекающая невралгия может быть симптомом воспаления нерва. В запущенных случаях при наличии нарушений его структуры и выпадении чувствительности говорят о невритической стадии невралгии.
Если диагностическое обследование не обнаруживает никаких заболеваний, невралгия тройничного нерва считается эссенциальным или первичным, самостоятельным заболеванием. Если выявляется сосудистая патология, опухоль, нарушения обмена веществ, воспалительный процесс или травма, то поражение нерва трактуется как вторичное (симптоматическое).
Невриты более мелких периферических ответвлений тройничного – луночковых (альвеолярных) нервов встречаются чаще, чем именно воспалительные поражения основных ветвей. Они могут быть спровоцированы инфекционными, например, остеомиелитом, и простудными заболеваниями, случайными травмами челюстных костей, а также – нередко являются последствием стоматологических вмешательств.
Нижний луночковый нерв может быть поврежден при удалении третьих нижних моляров, при лечении пульпита премоляров и моляров нижней челюсти (при пломбировании канала чрезмерное количество материала пломбы может попасть за верхушку зуба), иногда нерв повреждается при выполнении проводниковой анестезии. Верхний повреждается вследствие хронических гайморитов и хирургических вмешательств по их поводу, воспалений периодонта, пульпитов, протезирования, анестезий, блокад, удаления зубов (чаще повреждаются альвеолярные ветви, иннервирующие клыки и вторые премоляры) и т.д. Нарушение чувствительности верхних луночковых нервов плохо поддается лечению, на которое уходят несколько месяцев, а иногда восстановить ее не удается совсем.
Сложные удаления зубов верхней челюсти могут привести к невриту переднего небного отростка нерва, а нижней – к невропатии язычного или щечного нерва.
Патогенез
Патогенез неврита мультифакторный. На целостность нервных структур влияют не только непосредственно механический повреждающий фактор, а и интоксикации, расстройства метаболизма, сосудистые трансформации. И если с травматическими поражениями ветвей тройничного нерва все понятно, то другие теории носят пока гипотетический характер. Существует несколько предположений о его природе, выстроенных на основе клинических данных, но достоверно не подтвержденных. Одной из наиболее распространенных версий является гипотеза о том, что поражение одной из ветвей нерва на определенном участке приводит к локальному повреждению миелиновых оболочек. Нервные волокна «оголяются», генерируя в данном месте эктопические волны возбуждения (импульсы), провоцирующие приступы боли (периферическая теория). Длительно существующая ситуация приводит к более глубоким повреждениям, формированию очага боли и нарушения чувствительности.
Другая гипотеза, основанная на том, что препаратом выбора для лечения невралгии является антиконвульсант карбамазепин, рассматривает центральное происхождение боли и саму невралгию как заболевание, подобное парциальной эпилепсии.
Симптомы неврита тройничного нерва
Проявления неврита тройничного нерва – боли, различной интенсивности, часто уже не такие острые, как при чистой невралгии, а ноющие. Они могут быть приступообразными и постоянными. Обязательно присутствует ослабление или выпадение чувствительности на пораженных участках, а при поражении двигательных волокон третьей ветви – еще и нарушения моторики.
Боль при неврите тройничного нерва ощущается в подавляющем большинстве случаев с одной стороны, в 2,5 раза чаще встречается правостороннее поражение, хотя нерв парный, расположен симметрично слева и справа. Двусторонняя боль не типична, однако исключить такой случай все же нельзя. Иногда больные жалуются, что болевой импульс отдается в указательный палец левой руки. В основном поражается одна ветвь тройничного нерва – боль чувствуется в области ее автономной иннервации, может нарушиться как глубокая чувствительность, так и поверхностная.
На пике приступа боли у некоторых пациентов заметны сокращения мимических мышц лица (тик) или жевательной мускулатуры (тризм).
Неврит первой ветви тройничного нерва, глазной, встречается намного реже, чем двух других ветвей. Она выходит из височного узла вверх, располагается в толще боковой стенки пещеристого синуса (выше бровей) и выходит в глазницу, предварительно раздваиваясь на непосредственно глазное и тенториальное ответвление, уходящее назад к намету мозжечка. В глазнице часть нерва делится еще на три ветви: лобную, слезную и носоресничную, разветвляющиеся далее. Первая ветвь тройничного нерва иннервирует кожу лба и примерно 1/3 фронтальной поверхности головы под волосяным покровом, соответствующие мозговые оболочки, кожу и слизистую верхнего века, глазное яблоко, слезные железы, верх спинки носа и слизистую оболочку «потолка» носового прохода, лобную и решетчатую пазуху. Болевой синдром возникает по ходу ветви в любом месте иннервации, где поражен нерв. В зависимости от локализации поражения может болеть верхняя часть головы до темени и лица, область глаз, спинки и полости носа. Дополнительно может быть слезотечение, выделения слизи из носа, потеря обоняния и ощущение онемения. У больного может быть нарушено рефлекторное смыкание век: при ударе молоточком по внутреннему краю надбровной дуги (орбикулярный рефлекс) и/или при прикосновении к поверхности роговицы (корнеальный рефлекс). [3]
Неврит второй ветви тройничного нерва, верхнечелюстной, ощущается как боль в треугольной части щеки, находящейся под глазом. Вершины условного треугольника локализации боли расположены в области виска, верхней части крыла носа, под серединой верхней губы. Ответвления данного нерва многочисленны, наиболее крупные – менингиальное, подглазничное и скуловое, которые в свою очередь делятся на более мелкие ветви, обеспечивающие иннервацию твердой мозговой оболочки в зоне средней черепной ямки, наружного угла глаза, кожи и слизистых оболочек нижнего века, носа, гайморовой пазухи, верхней части щеки в указанной выше области, верхней губы, челюсти и зубов. Наружный выход второй ветви тройничного нерва – подглазничный канал. Верхнечелюстная ветвь поражается чаще всего. Боли и гипостезии (парестезии) могут сопутствовать слезотечение, выделения из носа, слюнотечение.
Неврит нижней ветви тройничного нерва проявляется болью, локализованной от висков по задней части лица, нижней части щеки и фронтальной – подбородка. Боль может ощущаться в ухе, языке и нижней челюсти. Данная ветвь выходит из черепной коробки через подбородочное отверстие нижней челюсти, выходы под четвертым и пятым от центра нижними зубами. Нижняя (третья) ветвь имеет в своем составе как чувствительные нервные волокна, иннервирующие поверхность кожи тыльной боковой части лица, низа щеки и передней части подбородка, соответствующие слизистые оболочки, структуры нижней челюсти (десна, зубы), две трети языка от его кончика, так и двигательные, иннервирующие жевательную мускулатуру, поражение которых вызывает ее частичный паралич. Он проявляется ослабленным мышечным напряжением при выполнении жевательных движений, асимметрией овала лица, отвисанием с одной стороны нижней челюсти, нарушением подбородочного рефлекса – рефлекторного смыкания губ при ударе молоточком по подбородку. При парезе (параличе) височной мышцы визуально заметно западание височной ямки. [4]
Кроме невропатий трех главных ветвей тройничного нерва клиническое значение имеют поражения более мелких его ответвлений, иннервирующих зубы, достаточно часто встречающиеся воспаления луночковых нервов: нижнего и верхнего. Основными клиническими проявлениями их поражения являются боли и снижение (полное отсутствие) всех видов чувствительности в соответствующей десне, прилежащей слизистой оболочке щеки, губе. Электровозбудимость пульпы зубов в зоне поражения заметно снижается или полностью отсутствует. В стадии обострения может наблюдаться парез и тризм жевательной мускулатуры с пораженной стороны.
Достаточно редко наблюдается неврит подбородочного нерва – концевого ответвления нижнего луночкового нерва. Зона локализации нарушения чувствительности охватывает нижнюю губу и подбородок.
Практическое значение имеет неврит язычного нерва. Нарушение ощущений (снижение тактильной и отсутствие болевой чувствительности, жжение, покалывание, боли) локализуется в зоне передних двух третей соответствующей половины языка. Может быть как изолированным, так и сочетаться с невропатией нижнего альвеолярного отростка нерва.
Неврит щечного нерва протекает без болей, наблюдается только гипо- или анестезия в зоне внутренней стороны щеки и соответствующего угла рта. Практически не встречается изолированное поражение, как правило, поражается также и нижний альвеолярный отросток нерва.
Герпетический неврит тройничного нерва развивается при поражениях тройничного (гассерова, тригеминального) узла вирусом простого герпеса первого типа, а также – Varicella zoster. Ганглионеврит – поражение нервных клеток тригеминального ганглия (узла) заявляет о себе острыми болями и характерной герпетической сыпью в зоне иннервации чаще какой-либо одной ветви тройничного нерва, намного реже – сразу всех. Это сопровождается отечностью пораженной стороны лица и болью, локализованной в трех точках выхода тройничного нерва.
Если вирус герпеса распространился в верхне- или нижнечелюстной ветви, то в период обострения герпетическая сыпь появляется не только на поверхности кожи лица, но и внутри, на слизистых оболочках соответствующей половинки твердого и мягкого неба, небной занавески, десен и щеки. Слизистая оболочка носового хода часто может быть свободной от высыпаний, но это не обязательно. Ответвления, обеспечивающие иннервацию слизистых оболочек, могут быть поражены в большей степени, чем кожного покрова. Тогда высыпания более обильные на внутренних поверхностях. Может быть и наоборот.
Выделяется глазная форма тригеминального ганглионеврита (4% всех случаев) – инфекция распространяется в первую ветвь тройничного нерва. Проявлением такого направления является герпетический конъюнктивит и кератит, как правило, с изъязвлением. Симптом Хатчинсона, когда герпетические пузырьки наблюдаются на крыльях или кончике носа, свидетельствует о развитии осложнений – воспаления роговицы глаза, его радужной оболочки, эписклеры или зрительного нерва с его последующей атрофией.
Боль в области иннервации всех ветвей сразу также может говорить о поражении чувствительных корешков тройничного нерва у входа в ствол головного мозга.
Формы
Конкретная классификация неврита тройничного нерва отсутствует. Выделяют периферические поражения, когда чувствительность, глубокая или поверхностная, нарушена по ходу одной ветви или более мелких ответвлений (невриты альвеолярных нервов). Ее еще называют типичной.
И тотальную (атипичную), когда болит вся половина головы и шея. Крайне редко диагностируют двустороннюю патологию.
Локализация и характер боли у каждого пациента имеет индивидуальные особенности, поскольку расположение ветвей у разных людей может отличаться. Кроме того, зоны иннервации ветвей тройничного нерва накладываются одна на другую.
По происхождению патологии выделяют самостоятельное заболевание – эссенциальную невралгию (первичную, идиопатическую), когда причину болей выяснить не удается, и симптоматическую (вторичную).
Осложнения и последствия
Невритическая стадия невралгии сама по себе уже является осложнением, поскольку к приступам боли уже добавляются выпадение чувствительности и парезы, говорящие о повреждении нервных волокон.
Кроме того, пациент, долго испытывающий чувство боли, стараясь избежать приступа, вырабатывает, так называемый, охранительный тип поведения. Например, он пережевывает пищу, в основном, здоровой частью рта, избегает делать определенные движения, принимать позы, из-за этого страдает мускулатура с больной стороны, в ней возникают со временем дегенеративные изменения.
На фоне такого поведения появляются не только физические изменения, но и психические патологии – часто развивается фобия. Больной, постоянно ожидающий приступа, становится тревожным и раздражительным, нередко предпочитает добровольную изоляцию, что приводит к прогрессу психического расстройства.
Осложнения возможны со стороны близко расположенных сосудов (нарушения трофики), лицевого, зрительного и слухового нервов. Болезнь приобретает хроническую форму, вылечить ее полностью уже проблематично. Последствием позднего обращения за помощью может быть частичный паралич лицевой мускулатуры, например, опущение на больной стороне уголка рта или века (птоз), обеднение мимики, рассогласованность движения различных групп мышц лица (атаксия); снижение зрения и/или слуха.
При длительном течении неврита тройничного нерва он может осложниться гематомой мозжечка.
Хотя непосредственной угрозы жизни заболевание не несет, ее качество страдает очень сильно.
Диагностика неврита тройничного нерва
Жалобы на интенсивную лицевую боль, утрату чувствительности и нарушения работы челюстной мускулатуры требуют комплексного обследования пациента. Помимо физикального осмотра и опроса врач назначает клинический и биохимический анализ крови, анализы на обнаружение вируса герпеса. Обычно, это полимеразно-цепная реакция, иммуноферментный анализ либо реакция иммунофлюорисценции. В зависимости от предполагаемого основного заболевания могут быть назначены анализы на содержание глюкозы в крови, уровень аутоантител и пр.
Больного обязательно обследуют на наличие одонтогенных заболеваний, патологий зрительных и лор-органов, назначают консультацию нейрохирурга, челюстно-лицевого хирурга и других специалистов по необходимости.
Классическая инструментальная диагностика – рентгенография и магнито-резонансная томография как наиболее информативные методы для визуализации костных структур и мягких тканей. Дополнительными исследованиями могут стать электроэнцефалография, электронейромиография, компьютерная томография, УЗИ, пункция спинного мозга, другие исследования в зависимости от предполагаемого этиологического фактора неврита. [5]
Дифференциальная диагностика
Дифференциальная диагностика проводится с глаукомой (при этом заболевании острая боль ощущается в зоне иннервации глазной ветви тройничного нерва); синуситом; гайморитом; калькулезными образованиями в слюнных железах; подвывихом челюстно-височного сустава; новообразованиями в зоне тригеминального узла и по ходу ветвей нерва; височным тендинитом; тригеминизмами – отраженными болями при заболеваниях внутренних органов; патологическими процессами, касающимися зубов и челюсти.
Неврит и невралгия тройничного нерва – составляющие одного и того же процесса. Когда говорят о «чистой» невралгии, имеют ввиду острую приступообразную боль неврогенного происхождения, не купируемую подручными болеутоляющими средствами. Болевые пароксизмы, как правило, короткие, от нескольких секунд до двух минут, с четким началом и концом. В период между ними, называемый рефрактерным, больной чувствует себя как обычно, неврологическая симптоматика отсутствует. Типичные приступы боли возникают внезапно и повторяются часто (30-40 раз в сутки), иногда не давая больному прийти в себя. Приступ боли нередко провоцирует раздражение пораженной зоны (триггерный фактор) – жевание, кашель, пальпация, смена температуры окружающей среды, например, больной заходит с зимней улицы в теплое помещение. Такие боли носят название «курковые». Кроме того, приступ невралгии тройничного нерва у некоторых возникает в результате сильного волнения, стресса, употребления возбуждающих продуктов и напитков: острых блюд, алкоголя, кофе, других стимуляторов нервной системы.
Наиболее типичные триггерные (алгогенные) зоны – область над бровью, у внутреннего угла глаза, на спинке и под носом, наружная точка крыла носа, уголок рта, внутренняя поверхность щеки, десны. Незначительное касание одного из этих участков может вызывать приступ боли. Что характерно, резкое и сильное раздражение триггерной зоны может привести к прекращению болевого приступа. Острый период может сопровождаться гиперсаливацией, повышенной потливостью, выделениями из носа, слезотечением. Утешает, что ночью во время сна тригеминальная невралгия обычно не беспокоит, однако многие не могут спать на больной стороне.
Наблюдаются специфические поведенческие особенности у лиц с невралгией тройничного нерва – в момент приступа пациент замирает молча, часто прикладывая руку и потирая больной участок лица. При этом он не кричит, не жалуется, не рыдает, хотя боль очень острая и мучительная. Контакту доступен. На вопросы отвечает односложно.
Невралгия – боль по ходу нерва может быть проявлением воспалительного процесса в нервной ткани, наличия изменений в структуре нервного ствола. Тогда уже говорят о неврите. Воспаление нерва клинически проявляется не только болями, но и симптомами нарушения его функции – уменьшением мышечного объема, снижением силы мышц, гипостезией или анестезией, снижением или утратой рефлексов. Характер боли в невритической стадии также меняется, она становится ноющей и часто постоянной. Это говорит о запущенности процесса и предстоящих трудностях лечения.
К кому обратиться?
Лечение неврита тройничного нерва
Лечение неврита тройничного нерва комплексное. Обязательно проводится санация полости рта и устранение воспалений в полостях носа, если они обнаружены, корректируются при их наличии любые соматические патологии. Непосредственное лечение сводится к устранению приступов боли и профилактике их рецидивов, по возможности, восстановлению чувствительности и структуры нервных волокон. [6]
При поражении тригеминального узла и основных ветвей тройничного нерва обезболивающий эффект обеспечивают антиконвульсанты. Препаратом выбора является карбамазепин. Эффект от его применения наступает у 70% пациентов, страдающих невралгией тройничного нерва. Боль обычно исчезает на вторые-третьи сутки от начала приема лекарства. Карбамазепин начинают принимать с низких доз. В первый день назначают двукратный прием в разовой дозе от 100 до 200 мг. Ежедневно пациент принимает на 100мг больше препарата. Суточную дозу увеличивают до исчезновения боли за счет более частого приема препарата. Максимально больной принимает в сутки три или четыре раза по 200мг. После достижения обезболивания дозу лекарства начинают постепенно снижать по 100мг в сутки, останавливаясь на минимально эффективной. Курс лечения в среднем составляет три-четыре недели.
Некоторым больным помогает вальпроевая кислота. Начинают лечение с суточной дозы от 3 до 15мг, разделенной на два приема. Предполагается возможность увеличения дозы из расчета 5-10 мг на килограмм веса пациента в неделю, но не более, чем до 3г в сутки.
Препаратами второго ряда являются миорелаксанты центрального действия баклофен и тизанидин, антидепрессанты, например, амитриптиллин.
Дозы миорелаксантов эмпирически подбирают подбирают так, чтобы тонус мышц не снизился до появления двигательных нарушений. Баклофен начинают принимать по 2-5мг трижды в сутки, постепенно, раз в три дня увеличивая дозу приема до минимально эффективной. Суточная доза не должна превышать 60-75мг. Отменяют баклофен, также постепенно снижая дозу.
Тизанидин начинают принимать с одной капсулы в день, как правило, для купирования болевого синдрома двух капсул бывает достаточно. Дозу увеличивают каждые три-семь суток. В некоторых случаях требуется прием четырех капсул.
Амитриптилин сначала принимают по 25–50мг перед сном, с последующим увеличением кратности приема до трех и самой дозы препарата в течение пяти-шести суток дней до 150мг, а если терапевтический эффект не наступает в течение двух недель, то дозу увеличивают до 300мг/сут, причем большая ее часть принимается перед сном. После прекращения болей постепенно возвращаются к первоначальной поддерживающей дозировке. Лечение может быть длительным, но не более восьми месяцев.
В тяжелых случаях при лечении в стационаре антиконвульсанты, миорелаксанты, антидепрессанты могут быть назначены внутривенно или капельно.
При бактериальных инфекциях (обнаружении синусита, гайморита, остеомиелита, стоматологических инфекций) рекомендуются внутривенные инфузии гекаметилентетрамина, обладающего необходимым спектром антибактериальной активности.
Также назначаются антигистаминные препараты, предпочтительно обеспечивающие еще и седатацию (димедрол, супрастин). Они усиливают действие обезболивающих и антдепрессантов. Назначаются биотонизирующие средства – экстракт алоэ, при выраженной мышечной атрофии – аденозинтрифосфорная кислота, спирто-новокаиновые блокады, другие препараты по симптоматике.
При рецидивах невралгии тройничного нерва хороший эффект дают однократные капельные введения фенитоина. Дозу препарата рассчитывают в пропорции 15мг на килограмм веса пациента. Процедура занимает два часа.
Ненаркотические анальгетики не оказывают ожидаемого действия, кроме случаев нейростоматологических невритов (повреждений луночковых нервов). Более того, желание быстро снять болевой приступ с помощью большой дозы препарата может привести к развитию такого побочного эффекта как абузусный синдром. Это касается приема таблеток. А местное применение препарата этой же группы диметилсульфоксида, более известного как димексид при неврите тройничного нерва оказалось эффективным. Способ лечения очень прост и выполним в домашних условиях. А в сравнении с указанными выше лекарственными препаратами он еще и абсолютно безопасен, поскольку побочные эффекты при местном применении минимальны.
Компрессы с димексидом при неврите тройничного нерва делают на коже лица в точках выхода пораженных ветвей – просто прикладывают на 20-30 минут к данной области салфетку, смоченную в растворе, приготовленном из смеси димексида с лидокаином или новокаином.
Итак, чтобы сделать раствор для компресса, нужно приобрести в аптеке бутылочку стандартного 98%-ного раствора диметилсульфоксида и 2%-ного раствора любого анестетика – лидокаина или новокаина. Прежде чем начинать лечение, необходимо сделать пробу на чувствительность к каждому из ингредиентов: смочить тампон раствором и нанести его на кожу. Появление сыпи, красноты и зуда в месте нанесения укажет на невозможность применения данного метода. Кроме того, димексид – выраженный проводник. Уже через пять минут после начала аппликации, он обнаруживается в сыворотке крови. Поэтому от лечения компрессами с димексидом лучше воздержаться беременным женщинам, лицам с глаукомой и катарактой, выраженными нарушениями функции печени, почек, сердца, сосудистыми патологиями. И вообще, лучше перед проведением лечения посоветоваться с лечащим врачом. [7]
Если противопоказаний нет, готовим раствор, то есть смешиваем димексид с любым из анестетиков в следующих соотношениях: 1:9 (одна часть димексида на девять частей анестетика) или 1:5 или 3:10. Выбираем соотношение ингредиентов в зависимости от выраженности болевого синдрома – чем сильнее боль, тем концентрированнее раствор. Берем марлевую салфетку, опускаем ее в приготовленный раствор и отжимаем не насухо, но, чтобы не текло. Прикладываем к точке выхода пораженной ветви к поверхности лица: первой – надглазничная вырезка, находится прямо над бровью примерно в сантиметре от ее начала; второй – подглазничный канал; третьей – подбородочное отверстие нижней челюсти, находится под четвертым и пятым от центра нижними зубами. Сверху прикрываем кусочком пищевой пленки и небольшим махровым полотенцем. Лежим с компрессом примерно полчаса. Процедуру необходимо проделывать два-три раза в день (в зависимости от интенсивности боли). Курс лечения от 10 до 15 дней.
В составе комплексного лечения как при эссенциальной, так и при симптоматической невралгии показана витаминотерапия. Назначаются с первых дней обращения, в основном, витамины группы В, известные своим нейропротективным действием, также – аскорбиновая кислота и витамин D.
Витамины группы В (В1, В2, В3, В6, В12) являются катализаторами реакций промежуточного обмена веществ в нервных волокнах, обладает аналгетической активностью, особенно, витамин В12 (цианокобаламин), его недостаток приводит к демиелинизации нервных волокон. Курс этого внутримышечных инъекций этого витамина существенно, по наблюдениям клиницистов, устраняет болевой синдром и улучшает общее состояние больного.
В клинических исследованиях доказана роль витаминов группы В в нормализации работы нервной системы на всех уровнях, уменьшении проявлений воспаления и снижении уровня болевых ощущений. Они участвуют в процессах обмена, способствуют укреплению миелиновых оболочек нервных волокон, осевых цилиндров, соединительных тканей, сохранению их целостности и, соответственно, могут способствовать восстановлению нарушенной иннервации и нормализации передачи нервных импульсов. Предпочтение отдается комплексным препаратам в таблетках, однако, могут быть назначены инъекционные формы, а также – может быть назначен электрофорез с витаминами.
Физиотерапевтическое лечение показано как в остром периоде неврита, так и в целях профилактики рецидивов заболевания. В период приступов назначают тепловые процедуры. Показано применение ультрафиолетового облучения пораженной половины лица, светолечение с помощью инфракрасных лучей (лампа Соллюкс). Может быть полезным умеренное тепловое воздействие с помощью электрической грелки. [8]
Широко применяется диадинамотерапия. Лечение импульсами постоянного тока оказывает выраженное обезболивающее и противовоспалительное действие. В остром периоде назначают ежедневные процедуры, рекомендуется проведение двух или трех десятидневных курсов с интервалом в неделю. С помощью диадинамических токов доставляют лекарственные препараты – местный анестетик прокаин или тетракаин, адреномиметик эпинефрин, что способствует быстрому обезболиванию.
Применяются также воздействие ультразвуком и лазерным лучом на точки выхода ветвей тройничного нерва, синусоидальные модулированные токи, лекарственный элекрофорез (при курковых болях – по эндоназальной методике с прокаином и витамином В1). Д’арсонваль при неврите тройничного нерва выполняется методом точечного воздействия на пораженной половине лица в зонах выхода на поверхность его ветвей, область под мочкой уха, шейно-воротниковую, а также – ладонную поверхность фаланги большого пальца соответствующей руки. [9]
ЛФК при неврите тройничного нерва выполняется в форме мимической гимнастики и способствует восстановлению подвижности пораженной части челюсти, улучшению трофики и нормализации рефлексов. С этой же целью назначается массаж при неврите тройничного нерва.
В комплексном лечении особое место отводится рефлексотерапии. Некоторым пациентам иглоукалывание помогает полностью восстановиться без лекарств.
Также в качестве дополнительных лечебных методов и с целью профилактики рецидивов назначается грязелечение, озокеритовые и парафиновые аппликации, радоновые, морские, сульфидные ванны.
Народное лечение
Официальная медицина отрицает возможность вылечить воспаление тройничного нерва методиками народной медицины. Конечно, если требуется перепломбировать канал зуба, то такое лечение вряд ли будет успешным. А в других случаях, когда не требуется радикальных вмешательств, по свидетельствам самих больных, народные средства помогают быстрее и качественнее. Кроме того, не обладают серьезными побочными эффектами. Заболевание не относится к тем, где промедление смерти подобно, поэтому можно практически сразу начать помогать себе с помощью знахарских методов, что не исключает посещения врача и обследования. Ведь лицевая боль может быть вызвана разными причинами.
Начнем с самых простых рецептов устранения болевого синдрома. По словам тех, кто пробовал, они помогают снять боль сразу же, а не на вторые-третьи сутки как карбамазепин.
- Взять старый заварочный чайник, положить в него пять долек чеснока, разрезанных на крупные (2-3) части. Залить кипятком и дышать через носик ноздрей с пораженной стороны, пока боль не отступит. В начальной стадии помогает буквально несколько таких процедур. Боль уходит и больше не возвращается. Процедуры проводят при необходимости устранить болевой синдром.
- Взять свежесваренное крутое куриное яйцо, очистить, разрезать пополам, приложить к точкам наиболее интенсивной боли. Когда половинки яйца на лице остынут – болевой синдром уйдет надолго.
- Прикладывать по ходу боли свежесорванный листик домашней герани (оказывает противовоспалительный эффект). [10]
- Можно мазать участки лица по ходу боли соком черной редьки или прикладывать натертый хрен, завернутый в лоскуток марли. Эти вещества оказывают местнораздражающее действие, то есть стимулируют приток крови к поверхности кожи, а активизация кровотока в нужном направлении, как показывает практика, приводит к нормализации состояния.
- Также хорошо смазывать кожу лица в зонах болевых ощущений пихтовым маслом по необходимости. Три дня такого лечения надолго избавляют от боли.
- Контрастная процедура: протирать зоны боли кусочком льда, после чего массировать их, пока не разогреются. За одну процедуру необходимо сделать протирание→массаж трижды.
Большое место в народной медицине занимает лечение травами. Справится с болью поможет мятный отвар: столовую ложку мяты заливают стаканом кипятка и томят на водяной бане 10 минут. Настаивают, пока не остынет до температуры около 40℃, процеживают, делят пополам и пью утром и вечером. Вторую порцию нужно немного подогреть.
В той же пропорции готовят настой тысячелистника, его выпивают в течение дня за три-пять приемов.
А настоем ромашки лекарственной (чайная ложка сухой измельченной травы на стакан воды) рекомендуется полоскать рот при нейростоматологических проблемах.
Гомеопатия
Гомеопатическое лечение часто бывает эффективным в случаях, перед которыми пасует официальная медицина. Оно должно проводится профессиональным врачом-гомеопатом, тогда успех его гарантирован. Аптечка гомеопатических средств обладает обширным арсеналом для лечения невритов.
При поражении второй и третьей ветвей тройничного нерва, альвеолярных нижнечелюстных отростков, щечного нерва эффективным может быть применение Аконита. Характерны сильные боли, вызывающие у больного беспокойство и страх, парезы, судорожные подергивания мускулатуры пораженной области, выпадение чувствительности. Аконит хорошо справляется именно с болями воспалительного происхождения. В случаях гиперемии пораженной части лица его принимают поочередно с Белладонной, при травматическом генезе – с Арникой, а нейростоматологические проблемы хорошо купируются сочетанием с Брионией. Эти же препараты годятся в некоторых случаях и для монотерапии невритов тройничного нерва.
При правостороннем поражении первой ветви применяется Хелидониум. При осложнениях на органы зрения, причем с любой стороны, может быть эффективен Хининум сульфурикум.
Применяется также Коффея, Гиперикум, Игнация и другие препараты. Точно назначить лечение может только врач, изучив историю болезни и склонности пациента. В этом случае можно рассчитывать на успех, причем достаточно быстрый.
Хирургическое лечение
При отсутствии эффекта от консервативной терапии, непереносимости лекарственных средств или их выраженных побочных действий ставится вопрос об оперативном вмешательстве.
Современная нейрохирургия обладает многими методами щадящего хирургического лечения. В настоящее время прибегают:
- к микрохирургическому высвобождению участка нерва на выходе из ствола мозга;
- пункционным деструктивным операциям;
- частичной сенсорной перерезке нерва или его периферической блокаде путем иссечения его части и заменой ее мышечной или фасциальной тканью.
Нейроэктомия производится щадящими методами с применением сверхнизких температур (криодеструкция), с применением сверхвысоких температур (диатермокоагуляция), высокочастотного излучения.
Перспективным направлением является лечение лазером неврита тройничного нерва. Рассечение или удаление части нервного корешка лазерным лучом обеспечивает отсутствие непосредственного контакта и крови, быстрое заживление и восстановление.
Профилактика
Основной профилактической мерой является своевременная санация ротовой полости, для чего необходимо регулярно (раз в полгода) посещать стоматолога, чтобы не доводить развития пульпита и удаления нерва.
Также рекомендуется не запускать другие хронические болезни, хорошо питаться, стараться избегать случайных травм лица и переохлаждений, вести здоровый образ жизни и укреплять иммунитет.
При появлении болей в области лица, необходимо обследоваться и выяснить их причину, а не принимать анальгетики и надеяться, что само пройдет.
Прогноз
При своевременной диагностике и проведенном лечении прогноз благоприятный. Обычно удается вылечить неврит консервативными методами. Однако каждый случай индивидуале

