Медицинский эксперт статьи
Новые публикации
Киста селезенки у ребенка и взрослого
Последняя редакция: 18.10.2021

Весь контент Web2Health проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
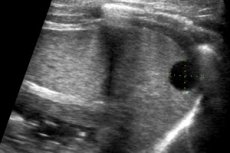
Киста селезенки – это термин, объединяющий в себе целый ряд патологий, для которых характерен общий симптом – наличие полостного образования в паренхиме органа.
Подобный диагноз всегда достаточно серьезен и требует немедленного медицинского вмешательства. Дело в том, что селезенка играет основную роль в иммунной системе человека. Поэтому любые проблемы с этим органом необходимо решать немедленно, не дожидаясь усугубления патологии. [1]
Код по МКБ-10
Эпидемиология
Киста селезенки является собирательным термином, означающим сразу несколько патологических вариаций с формированием в селезеночной паренхиме жидкостных полостей. Подобное заболевание диагностируется примерно у 1% среди всех жителей планеты, причем преимущественно в ходе профилактических осмотров (из-за скрытой клинической картины).
Чаще всего обнаруживаются непаразитарные поражения, которые составляют 60-70% всех селезеночных кист. [2] Среди паразитарных поражений лидируют эхинококкозы: их выявляют в 60% случаев. [3]
Примерно 2% пациентов не отмечают у себя абсолютно никаких симптомов. В 70-80% случаев имеются жалобы на периодические боли в животе, которым иногда не придается особенного значения. [4]
И мужчины, и женщины в одинаковой мере подвержены заболеванию, хотя по некоторым данным, представители женского пола все же болеют немного чаще. Патология встречается практически во всех странах мира. Средний возраст заболевших – 35-55 лет. [5]
Причины кисты селезенки
Селезенка является непарным органом, ответственным в человеческом организме за кроветворные процессы, иммунную защиту и кровоснабжение. Орган имеет уплощенную овальную форму и состоит преимущественно из лимфоидной ткани.
Основное количество патологий селезенки – это вторичные заболевания, которые становятся результатом нарушений со стороны других органов и систем, либо каких-либо внешних воздействий. То есть, причинами могут выступать болезни крови, иммунные патологии, опухолевые процессы, системные расстройства или травматические повреждения. [6] Зачастую первоисточником проблем становятся инфаркты, абсцессы, травматические разрывы, нарушения кровообращения, а также:
- неправильное эмбриональное развитие плода (образование полостей);
- закрытые и открытые травмы живота, оперативные вмешательства;
- острые воспалительные процессы, обусловленные тяжелыми инфекциями;
- паразитарные патологии. [7]
После пункции при гнойном воспалительном процессе, либо после инфаркта селезенки в патологически измененных тканях повышается вероятность формирования полостей, в которых происходит постепенное образование стенок, а получившаяся капсула наполняется серозным содержимым. Полостной элемент формируется и после сильных ушибов и ранений, хирургических операций на брюшной полости, а также при проникновении в организм человека паразитов и их личинок.
Факторы риска
К группам риска относят:
- людей, проживающих в регионах природной очаговости эхинококкоза, либо просто в сельской местности;
- лиц, регулярно контактирующих с сельскохозяйственными животными, собаками (дворовыми, домашними, служебными, охотничьими и пр.);
- лиц, контактирующих с сырым мясом и рыбой, с сырыми внутренними органами животных;
- представителей травмоопасных профессий, либо спортсменов;
- людей, регулярно употребляющих немытые ягоды, зелень, фрукты, сырые рыбу или мясо;
- работников животноводческих предприятий, мясоперерабатывающих цехов, пунктов убоя или утилизации животных;
- ветеринаров, работников пушно-меховой переработки, звероферм, зоопарков, шкурной обработки и пр.;
- пациентов, которым проводились операции на органах брюшной полости.
Патогенез
Несмотря на то, что киста селезенки – это достаточно изученное заболевание, специалисты не могут четко ответить на вопрос о причине формирования новообразования. Вполне возможно, что определенную роль играют врожденные особенности органа.
Кисты селезенки условно подразделяют на две больших категории – это истинные и ложные новообразования. Такая классификация была утверждена ещё в 1924 году – то есть, практически сто лет назад. Принято считать, что истинная киста – врожденная, а ложная – приобретенная. [8]
Из указанной классификации становится понятно, что врожденная патология возникает, как и любой дефект развития, в период органоформирования у плода, находящегося в материнской утробе. Если говорить точнее, то нарушение происходит в момент формирования сосудистого русла, питающего селезенку. Скорее всего, киста в селезенке у плода обусловливается причинами генетического характера. Случается и такое, что нетипичные селезеночные ткани мигрируют в структуру органа и со временем провоцируют кистозное образование. [9]
Приобретенные патологии в большинстве случаев представлены травматическими последствиями, а вот паразитарные заболевания многие врачи выделяют в особую, отдельную категорию. При этом многие диагностированные кисты признаются идиопатическими – то есть, специалисты не могут в точности определить, какой именно фактор стал причиной появления проблемы: были ли это внешние воздействия или изменения внутри органов и систем.
Симптомы кисты селезенки
Клиническая картина может быть разной по интенсивности, что зависит от локации новообразования, от его размеров и степени сдавливания других органов и тканей. Если киста селезенки не отличается большими размерами (до 20 мм), то симптоматика часто отсутствует. Первые признаки появляются, когда развивается воспалительный процесс, либо когда происходит сдавливание рядом расположенных структур.
При развитии воспаления пациенты отмечают:
- ощущение слабости, головокружение, иногда – тошноту;
- периодический ноющий, тупой болевой синдром со стороны левого подреберья.
Постепенно боли усиливаются, может нарушаться пищеварительный процесс. В области селезенки нарастает ощущение тяжести и дискомфорта, затрудняется дыхание, появляется сухой кашель. Во время глубокого вдоха может возникать одышка и чувство дискомфорта в груди. У некоторых больных отмечается иррадиация боли в левую ключицу, плечо, лопатку, с усилением после приема пищи.
Для множественных кист, либо для новообразования с большими размерами характерны расстройства функций органов брюшной полости. В частности, нарушается пищеварение, появляются проблемы с желудком, часто беспокоит тошнота и отрыжка.
Присоединение гнойно-воспалительного процесса дает о себе знать повышением температуры тела, ознобом, общим дискомфортом. [10]
Киста в селезенке у взрослого
Киста селезенки является медленно прогрессирующей патологией: острое течение для неё практически не характерно. Именно поэтому во взрослом возрасте могут обнаруживаться, как приобретенные, так и врожденные образования, о наличии которых человек ранее и не предполагал. Врачи указывают на то, что проблема в большинстве случаев становится «случайной находкой», особенно когда речь идет о небольших по размерам новообразованиях.
Большие, объемные полости выявить гораздо проще, так как они обнаруживают себя клинически, вызывая нарушение органной функции, смещая саму селезенку или близко расположенные органы. В подобной ситуации большой будет озвучивать жалобы на неприятные ощущения, тяжесть в области подреберья слева. Однако известно много случаев, когда даже крупные патологические элементы не сопровождаются какой-либо существенной симптоматикой. Такую патологию диагностируют при помощи ультразвукового сканирования брюшной полости. После подтверждения заболевания пациента дополнительно могут направить на компьютерную томографию с введением контрастного вещества, либо на магнитно-резонансную томографию. Подобные диагностические процедуры помогают определить локализацию объекта, выяснить размеры, отношение к селезеночной ножке, где проходят сосуды. Доктору важно оценить именно эту информацию, поскольку от неё зависит необходимость в оперативном вмешательстве и особенности его проведения. Магнитно-резонансная томография позволяет понять, идет ли речь о паразитарном вторжении: в ходе процедуры хорошо визуализируется вторичная и внутренняя оболочка, либо и сам паразит. Кроме этого, очень важно провести дифференциальную диагностику элемента со злокачественной опухолью, оценить динамику роста.
Киста селезенки и беременность
В ходе скринингового ультразвукового исследования беременных зачастую обнаруживаются заболевания других органов, которые способны повлиять на течение и исход процесса вынашивания, либо даже стать показанием к прерыванию беременности. Если при обследовании у женщины обнаруживают кисту, то дельнейшие действия врачей зависят от оценки вероятности развития осложнений, таких как:
- разрыв кистозной капсулы;
- внутрикистозное кровоизлияние;
- разрыв органа и пр.
В обязательном порядке женщине выполняют такие процедуры:
- эхографию;
- фетометрию;
- допплерометрию маточно-плацентарного и плодово-плацентарного кровотока.
Методами выбора лечения заболеваний брюшной полости, органов малого таза и забрюшинного пространства у женщин во время беременности являются малоинвазивные вмешательства под контролем УЗИ. При больших размерах новообразования выполняют кистозное дренирование с ультразвуковым контролем по Сельдингеру, с аспирацией содержимого и дальнейшим его цитологическим анализом.
Киста в селезенке у ребенка
У детей киста селезенки может развиваться на абсолютно разных возрастных этапах: от первых нескольких лет жизни до подросткового возраста.
Что становится пусковым механизмом появления кист у детей? Зачастую «виновниками» становятся перенесенные болезни – в частности, вирусные патологии, инфекционный мононуклеоз, а также травмы. Немалый процент кист селезенки относится к врожденным заболеваниям.
Подобные новообразования не во всех случаях являются показаниями к хирургическому вмешательству. Тактика лечения зависит от размеров кисты, от имеющихся жалоб и симптомов. В настоящее время операции в детском возрасте выполняют при помощи лапароскопической методики, позволяющей качественно провести удаление, облегчить течение послеоперационного периода и ускорить реабилитацию. [11]
Для детей особенно важно сохранить селезенку, обеспечивающую иммунный статус растущего организма. Поэтому, по возможности, врачи подбирают максимально щадящее лечение.
Киста в селезенке у новорожденного
Наиболее часто кисты селезенки в периоде новорожденности выявляются случайно – например, в ходе профилактического ультразвукового исследования. Никаких внешних проявлений патологии обычно нет, к хирургическому удалению не прибегают, выбирая выжидательную тактику: операцию назначают лишь при больших размерах новообразования, когда возникает угроза неправильной работы органа и близлежащих структур.
Селезенка отвечает за иммунную защиту, формируя и поддерживая её у ребенка. На данный момент уже известно, что именно в этом органе происходит формирование антител к разным патогенным микроорганизмам, проникающим в кровоток. Кроме этого, селезенка принимает участие в кроветворном процессе и синтезе специфичного белкового вещества – пептида, повреждающего бактериальные клетки.
Чтобы избежать осложнений, хирурги должны сделать все возможное, чтобы сохранить орган. Спленэктомия проводится только при наличии веских показаний, да и то в более зрелом возрасте.
Формы
Отличают три основных варианта развития кисты селезенки: паразитарная, истинная и ложная. Ложная киста селезенки формируется в результате своеобразной реакции селезеночных тканей на воспалительную реакцию, спровоцированную травмами, острыми нарушениями кровообращения в органе.
Истинное и ложное новообразование относятся к непаразитарным патологиям – то есть, таким, развитие которых не спровоцировано вторжением паразитов в организм. [12]
Паразитарная киста селезенки чаще всего представлена эхинококкозами, цистицеркозами, реже – альвеококкозами. В орган паразиты проникают с кровью – гематогенным путем. Лимфогенное попадание также возможно, но крайне редко. Развитие эхинококкоза обычно медленное, постепенное, протекающее по нескольку лет без особенной симптоматики. Через время селезенка сильно увеличивается в размерах, оттесняя близлежащие органы, при этом селезеночная паренхима атрофирует. Появление других патологических признаков сопряжено с реакцией других органов на кистозный рост.
Эхинококковая киста селезенки чаще всего обнаруживается у людей, занимающихся сельским хозяйством и ветеринарией. При этом эхинококк способен поражать не только селезенку, но и печень, легкие, головной мозг.
Менее распространенным паразитом, вызывающим подобную патологию, является кровяной сосальщик из рода Шистосома – возбудитель шистосомоза.
Шистосомозная киста селезенки характеризуется дерматитом (при попадании паразитов в кожные покровы), лихорадкой, интоксикацией, спленомегалией, эозинофилией, поражением кишечника и урогенитальной системы. Симптоматика при заболевании связана преимущественно с иммуно-аллергической реакцией организма на паразитарное вторжение.
Непаразитарные кисты селезенки случаются реже, чем паразитарные. Истинные образования имеют соединительнотканные стенки, с внутренней выстилкой из эндотелия или эпителия. Ложное новообразование лишено подобной выстилки и представлено только соединительнотканной стенкой. Впрочем, такой отличительный признак достаточно условный, так как при определенных условиях эндотелиальная выстилка склонна к атрофии.
Врожденная киста селезенки всегда истинная, она развивается на фоне расстройства эмбриогенеза, обусловленного определенным дефектом. Ложная киста является приобретенной, возникая вследствие травматических повреждений, гематом, инфекций (тифозная, малярийная), либо в результате инфаркта органа.
Истинная киста селезенки может иметь разную скорость развития и проявляется несильными тупыми болями с ощущением тяжести слева под ребрами. Боль часто отдает в область левого плеча и надплечья, в лопатку. По мере увеличения объемов образования симптоматика усугубляется, поскольку оттесняются соседние органы.
Одновременное формирование новообразований сразу в нескольких органах более характерно для запущенного паразитарного вторжения. Например, в одном организме может сочетаться киста печени и селезенки. В подобной ситуации патологические объекты имеют ряд общих признаков, таких как замедленный рост, продолжительное скрытое течение, что затрудняет дифференциальную диагностику. Очень важно как можно точнее выяснить происхождение кистозного элемента и установить его основные характеристики.
Термин посттравматической гематомы бывает обусловленным не только с травмами, но и со спонтанным кровотечением у пациентов с геморрагическим диатезом, либо с длительным приемом антикоагулянтов. Гематома в самом начале имеет вид анэхогенного жидкостного скопления, способного приобрести эхогенность при формировании кровянистых сгустков. Позже, после разжижения гематомы, может обнаружиться субкапсулярная киста селезенки с неоднородной структурой. Такие образования принимают конфигурацию органа и склонны к разрыву и кровотечению. [13]
Многокамерная киста селезенки чаще всего бывает паразитарной (приобретенной) или эпидермоидной (врожденного происхождения). Вначале это единичные мелкие простые кисты селезенки, имеющие четко ограниченные полости. Но со временем они увеличиваются, их строение усложняется, происходит обызвествление. В капсулах могут возникать мембраны и перегородки, а множественность или многокамерность отмечается примерно в 20% случаев.
Псевдокисты схожи с большинством известных врожденных кистозных новообразований. Определить их истинное происхождение удается лишь в ходе гистологического исследования, поскольку они лишены эпителиальной или эндотелиальной прослойки. [14] Основная причина их появления – это травматические повреждения, кровоизлияния или тканевые разрывы, хотя сами пациенты далеко не всегда указывают на травмы в анамнезе. Имеются также описания псевдокист, развитие которых обусловлено инфарктом органа, что особенно характерно для пациентов с серповидно-клеточной анемией. Подобные образования, как правило, имеют одну камеру, окруженную сглаженной четко очерченной стенкой, они единичны, без признаков обызвествления. [15]
Осложнения и последствия
Осложнения кист селезенки можно поделить на две группы:
- обусловленные патологией, развивающейся непосредственно в кистозном образовании (кровоизлияние, разрыв, нагноение);
- связанные с давлением на близлежащие органы (обструкция пищеварительных путей, механическая непроходимость, эндокринные расстройства).
Кистозное нагноение сопровождается признаками острого селезеночного воспаления.
Перфорация при разрыве капсулы происходит в брюшную полость с развитием перитонита разной степени тяжести.
Некоторые специалисты указывают на вероятность озлокачествления истинной кисты селезенки, но в клинической практике подобное случается редко. А вот эпидермоидные новообразования могут подвергаться дисплазии и малигнизации с развитием плоскоклеточного рака, хотя и это неблагоприятное последствие также обнаруживается нечасто. Причины редкого озлокачествления до сих пор изучаются. Предположительно, в органе происходит выработка специфических противоопухолевых структур, либо опухолевые клетки быстро поглощаются фагоцитами, либо свою роль играет насыщенная кровеносная и лимфатическая система селезенки. [16]
Нередко одновременно с селезенкой поражается и печень, и другие органы.
Чем опасна киста селезенки?
Кистозное образование представляет собой своеобразную капсулу, наполненную жидкостью. Если его диаметральный размер не превышает 20 мм, то болей и каких-либо других симптомов обычно нет. А вот если болит селезенка, киста в таких случаях уже большая или множественная. Клиническая картина при этом будет разнообразной:
- постоянные или приступообразные болевые ощущения с левой стороны в подреберье;
- чувство давления и распирания, особенно после приема пищи, тяжесть, тошнота, отрыжка;
- иногда – кашель, затрудненное дыхание, неприятное покалывание при попытке глубокого вдоха.
Однако патология опасна не только появлением болей и дискомфорта, нарушением пищеварения и дыхания. Разрыв кисты селезенки с развитием состояния «острого живота», гнойно-воспалительные осложнения, кровотечения в брюшную полость, общий синдром интоксикации – все это тяжелые и грозные проблемы, с высоким риском летального исхода. К счастью, такие последствия случаются относительно редко. Однако следует учитывать все имеющиеся риски для дальнейшего своевременного реагирования. [17], [18]
Диагностика кисты селезенки
Больные с подозрением кисты селезенки, либо других болезней, затрагивающих органы брюшной полости, должны обязательно обследоваться хирургом. Врач осмотрит, опросит пациента, проведет пальпаторную и перкуссионную диагностику, благодаря чему сможет заподозрить ту или иную проблему. Уже для уточнения диагноза дополнительно будут назначены такие исследования:
- общий и биохимический анализы крови;
- общий анализ мочи;
- исследование билирубина сыворотки крови;
- тимоловая проба, исследование общего белка и белковых фракций, аминотрансфераз, щелочной фосфатазы, протромбина;
- серологические реакции на эхинококкоз (иммуноферментный анализ);
- ультразвуковое исследование органов брюшной полости;
- рентгенография (по показаниям – магнитно-резонансная или компьютерная томография).
Инструментальная диагностика чаще всего бывает представлена ультразвуковым исследованием и мультиспиральной компьютерной томографией с применением контрастирования.
Метод ультразвуковой диагностики на сегодняшний день особенно распространен, что связано с его доступностью и одновременной информативностью. Что касается селезенки, то этот орган в подавляющем большинстве случаев хорошо визуализируется на УЗИ. В норме её паренхима более эхогенна, нежели у прилегающей почки, и примерно одинакова по эхогенности с печеночной тканью. Нормальные размеры органа: длина 8-13 см, толщина до 4,5 см (максимум – 5 см).
Киста селезенки на УЗИ может иметь разный вид, в зависимости от особенностей патологии:
- стенка истинного новообразования состоит из соединительной ткани, с выложенной внутри эпителиальной или эндотелиальной прослойкой;
- стенка ложного новообразования не имеет эпителиальной выстилки.
Врожденный элемент обладает таким же внешним видом, как и простые кистозные образования в любом другом участке тела. Они резко ограниченны, без четко выделенных стенок. В большинстве случаев присутствует акустическая тень: при отсутствии инфекционных осложнения и кровоизлияний нет внутреннего эха. Образования могут быть следствием гематом, при их осумковывании. Для оценки скорости роста патологического элемента динамическое УЗИ-наблюдение повторяют через 2-3 месяца, с дальнейшим принятием решения о необходимости оперативного вмешательства.
Паразитарные объекты чаще всего представлены эхинококкозом: их эхокартина обычно не имеет отличий от печеночных кист. [19]
Компьютерную томографию назначают уже после проведения УЗИ – в основном, для исключения перерождения в раковую опухоль. Киста селезенки на КТ видна как патологическая полость, состоящая из тонкой оболочки, практически лишенной сосудистой сети и поэтому не реагирующей на введение контрастирующих агентов. [20] Для оценки конфигурации, размеров, локации капсулы обычно бывает достаточно нативного обследования. Компьютерная томография помогает рассмотреть кистозную полость, выяснить её паразитарную или непаразитарную этиологию: признаком паразитарной принадлежности считается частичный или полный кальциноз капсульных стенок, тенденцию к многокамерности. [21]
Киста селезенки на МРТ брюшной полости обладает всеми типичными характеристиками: яркие на Т2-взвешенных МРТ и гипоинтенсивные на Т1-взвешенных МРТ. Новообразования четко ограниченные, с однородной структурой. Абсцессы, отличительно от простых кистозных образований, на МРТ не такие яркие, обладают неровными и нечеткими границами. При травме органа выявляют кровь, визуализация которой зависит от срока давности. Инфаркт, как результат тромбоэмболии, рассматривается в виде очага клиновидной конфигурации с четкими очерченными краями.
Дифференциальная диагностика
В ходе дифференциальной диагностики в первую очередь следует прояснить локализацию и органопринадлежность новообразования, далее отличить его от опухоли, гнойного процесса, туберкулеза и пр. Чаще всего трудности возникают при больших по размерам жидкостных образованиях – в особенности, если они контактируют одновременно с несколькими органами. Сложно дифференцировать и многокамерные образования, с неоднородным содержимым, тканевыми включениями, неровностями и нечеткими контурами на ультразвуковом или томографическом изображении. [22]
Как правило, ультразвуковое исследование селезенки позволяет не только правильно поставить диагноз, но и дифференцировать патологии, своевременно заподозрив заболевания крови и печени.
К кому обратиться?
Лечение кисты селезенки
При периодической или постоянной боли в животе со стороны левого подреберья необходимо обязательно обратиться за медицинской помощью. Киста селезенки может быть обнаружена во время профилактического осмотра или планового обследования.
Выявление патологического образования должно быть сопряжено с определением его особенностей: размеров, органопринадлежности и пр. От правильной и полной диагностики зависит, насколько верно будет выбрана лечебная тактика. Например, при паразитарных вторжениях терапия будет направлена на обезвреживание и изгнание «непрошеных гостей» из организма.
В некоторых случаях может потребоваться хирургическая операция, а при малых размерах новообразования без осложнений и клинической симптоматики часто принимается решение о дальнейшей наблюдательной тактике, с посещением врача и проведения контрольного ультразвукового исследования 1-2 раза в год.
Если врач указывает на необходимость оперативного лечения, то операция может быть срочная или плановая. О срочной операции говорят, когда происходит разрыв капсулы, нагноение или кровотечение. Плановая операция назначается при наличии постоянных болей и нарушений со стороны близлежащих органов.
Профилактика
Учитывая сложность прогнозирования результатов лечения кисты селезенки, важным моментом является вопрос профилактики данной патологии. Но, к сожалению, специалисты не могут представить утвержденной схемы подобных профилактических мероприятий.
Прежде всего, семейные врачи должны информировать своих пациентов об опасности травм и повреждений брюшной полости, о необходимости обращения за медицинской помощью при первых болезненных симптомах. Многочисленные исследования указывают на то, что немалое количество больных не знают о существовании у них кисты селезенки, даже, несмотря на имеющиеся патологические признаки, так как не осведомлены о рисках развития серьезных осложнений. В некоторых странах разработаны протоколы рекомендаций для пациентов: такие протоколы включают в себя максимальное просвещение людей относительно профилактики и начальной симптоматики развития неблагоприятных последствий.
Общими профилактическими мероприятиями считаются:
- здоровый и активный образ жизни, недопущение гиподинамии;
- полноценное питание качественной пищей, употребление достаточного количества питьевой воды, а также необходимых витаминов и минералов;
- своевременные визиты к врачам, регулярные обследования, позволяющие выявить патологию в органах на начальной стадии развития.
Другим важным звеном считается профилактика постспленэктомических осложнений, обусловленных удалением органа.
Прогноз
Прогноз для пациентов с кистой селезенки неоднозначный: исход зависит от особенностей расположения, объемов кисты, множественности патологических образований, наличия осложнений и нарушений со стороны других органов. Если у больного диагностируется одиночное новообразование небольших размеров, прослеживается стабильное существование патологии без склонности к увеличению и нагноению, то прогноз можно считать благоприятным.
Если отмечается развитие воспалительного процесса, а кистозные элементы становятся множественными или увеличиваются в размерах, возникает опасность прорыва капсулы с дальнейшим появлением серьезного жизнеугрожающего состояния.
Если для лечения заболевания пациенту пришлось удалить селезенку, то прогноз также может быть разным. Из-за сбоя в работе иммунной системы значительно повышается вероятность развития инфекционных заболеваний. В некоторых случаях рекомендуется проводить вакцинацию от наиболее распространенных возбудителей постспленэктомического сепсиса. Вакцины вводят за две недели до плановой операции удаления селезенки, либо через две недели после экстренного вмешательства. Длительный послеоперационный курс антибиотикотерапии также дает свой эффект, но сопряжен и с рядом негативных побочных проявлений. Большинство специалистов советуют проводить антибактериальное лечение пожизненно, либо на протяжении первых 24 месяцев после спленэктомии. Однако в некоторых случаях за состоянием пациента устанавливают систематическое наблюдение, с применением антибиотиков по малейшим показаниям (например, при первых простудных симптомах).
Врачи считают оптимальной такую ситуацию, когда киста селезенки может быть удалена путем органосохраняющей операции, либо методом аутотрансплантации селезеночной ткани.

