Медицинский эксперт статьи
Новые публикации
Инструментальные методы исследования сердца
Последняя редакция: 23.11.2021

Весь контент Web2Health проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Фонокардиография сердца позволяет зарегистрировать на бумаге звуки сердца, тоны и шумы. Результаты этого исследования аналогичны аускультации сердца, однако следует иметь в виду, что частота звуков, регистрируемых на фонокардиограмме и воспринимаемых при аускультации, не полностью соответствует друг другу. Некоторые шумы, например высокочастотный диастолический шум в V точке при аортальной недостаточности, лучше воспринимаются при аускультации. Одновременная регистрация ФКГ, сфигмограммы артерии и ЭКГ позволяет измерять продолжительность систолы и диастолы для оценки сократительной функции миокарда. Продолжительность интервалов Q-I тон и II тон - щелчок открытия митрального клапана позволяет оценить выраженность митрального стеноза. Запись ЭКГ, ФКГ и кривой пульсации яремной вены позволяет рассчитывать давление в легочной артерии.
Рентгенологическое исследование сердца
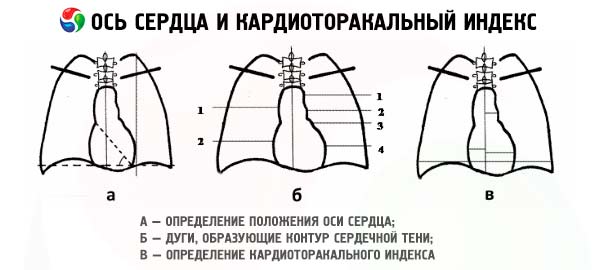
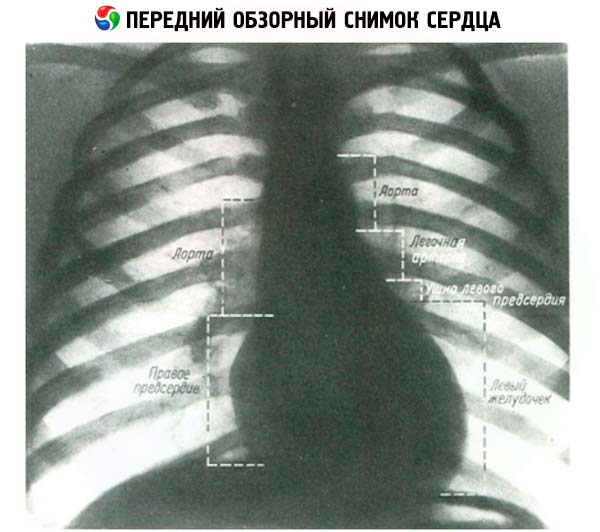
При рентгенологическом исследовании грудной клетки тень сердца, окруженного воздухоносными легкими, может быть тщательно исследована. Обычно применяют 3 проекции исследования сердца: передне-заднюю или прямую, и 2 косых, когда больной встает к экрану под углом 45° сначала правым плечом вперед (I косая проекция), затем - левым (II косая проекция). В прямой проекции тень сердца справа образуется аортой, верхней полой веной и правым предсердием. Левый контур образован аортой, легочной артерией и конусом левого предсердия и, наконец, левым желудочком.
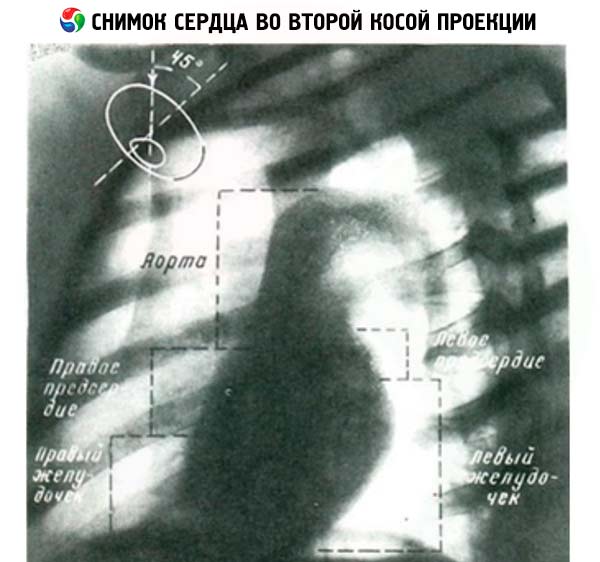
В I косом положении передний контур образуют восходящая часть аорты, конус легочной артерии, правый и левый желудочки. Задний контур тени сердца образован аортой, левым и правым предсердием. Во II косом положении правый контур тени образован верхней полой веной, восходящей частью аорты, правым предсердием и правым желудочком, задний контур - нисходящей частью аорты, левым предсердием и левым желудочком.
При обычном исследовании сердца оцениваются размеры камер сердца. Если поперечный размер сердца составляет более половины поперечного размера грудной клетки, то это свидетельствует о наличии кардиомегалии. Расширение правого предсердия обусловливает смещение правой границы сердца, тогда как расширение левого предсердия смещает левый контур между левым желудочком и легочной артерией. Расширение левого предсердия кзади обнаруживается при прохождении бария по пищеводу, что выявляет смещение заднего контура сердца. Увеличение правого желудочка лучше видно в боковой проекции по сужению пространства между сердцем и грудиной. Увеличение левого желудочка обусловливает смещение нижней части левого контура сердца кнаружи. Также может быть распознано расширение легочной артерии и аорты. Однако нередко возникают трудности при определении увеличенного отдела сердца, так как возможен поворот сердца вокруг вертикальной его оси. На рентгенограмме хорошо отражается расширение камер сердца, однако при утолщении их стенок изменение конфигурации и смещение границ могут отсутствовать.
Кальцификация структур сердца может быть важным признаком при диагностике. Кальцифицированные коронарные артерии обычно указывают на их тяжелое атеросклеротическое поражение. Кальцификация аортального клапана имеет место почти у 90 % больных с аортальным стенозом. Однако на передне-заднем снимке проекция аортального клапана накладывается на позвоночник и кальцифицированный аортальный клапан может быть не виден, поэтому кальцификацию клапанов лучше определять в косых проекциях. Важное диагностическое значение может иметь кальцификация перикарда.
Состояние легких, особенно их сосудов, имеет важное значение при диагностике болезней сердца. Легочная гипертензия может быть заподозрена при расширении крупных ветвей легочной артерии, при этом дистальные участки легочной артерии могут быть нормальными или даже уменьшенными в размерах. У таких больных легочный кровоток обычно уменьшен и легочные вены обычно имеют нормальную величину или уменьшены. В противоположность этому при увеличении легочного сосудистого кровотока, например, у больных с некоторыми врожденными пороками сердца имеют место увеличение как проксимальных, так и дистальных легочных артерий и увеличение легочных вен. Особенно выраженное усиление легочного кровотока отмечается при шунте (сброс крови) слева направо, например, при дефекте предсердной перегородки из левого предсердия в правое.
Легочная венозная гипертензия обнаруживается при стенозе митрального отверстия, а также при любой левожелудочковой сердечной недостаточности. При этом особенно расширяются легочные вены в верхних участках легкого. В результате превышения давления в легочных капиллярах над онкотическим давлением крови в этих участках возникает интерстициальный отек, который рентгенологически проявляется стертостью краев легочных сосудов, увеличением плотности легочной ткани, окружающей бронхи. При нарастании легочного застоя с развитием альвеолярного отека возникает двустороннее расширение корней легких, которые начинают напоминать по виду бабочку. В отличие от так называемого сердечного отека легких при их поражении, связанном с повышением проницаемости легочных капилляров, рентгенологические изменения носят диффузный характер и более выражены.
Эхокардиография
Эхокардиография - это метод исследования сердца, основанный на использовании ультразвука. Этот метод сравним с рентгенологическим исследованием по его возможностям визуализировать структуры сердца, оценить его морфологию, а также сократительную функцию. Благодаря возможности использовать компьютер, регистрировать изображение не только на бумаге, но и на видеоленте, диагностическая ценность эхокардиографии значительно увеличилась. Возможности этого неинвазивного метода исследования приближаются в настоящее время к возможностям инвазивной рентгеновской ангиокардиографии.
Используемый в эхокардиографии ультразвук обладает значительно большей (по сравнению с доступной слуху) частотой. Она достигает 1-10 млн колебаний в секунду, или 1-10 мГц. Ультразвуковые колебания имеют малую длину волны и могут быть получены в виде узких пучков (аналогично световым лучам). При достижении границы сред с различным сопротивлением часть ультразвука отражается, а другая часть продолжает свой путь через среду. При этом коэффициенты отражения на границе разных сред, например «мягкая ткань - воздух» или «мягкая ткань - жидкость», будут различаться. Кроме того, степень отражения зависит от угла падения луча на поверхность раздела сред. Поэтому овладение этим методом и его рациональное использование требуют определенного навыка и времени.
Для генерирования и регистрации ультразвуковых колебаний используется датчик, содержащий пьезокристалл, на гранях которого закреплены электроды. Датчик прикладывается к поверхности грудной клетки в области проекции сердца, и узкий пучок ультразвука направляется на изучаемые структуры. Ультразвуковые волны отражаются от поверхностей структурных образований, различающихся по своей плотности, и возвращаются к датчику, где они регистрируются. Существует несколько режимов эхокардиографии. При одномерной М-эхокардиографии получается изображение структур сердца с разверткой их движения во времени. При М-режиме получаемое изображение сердца позволяет измерить толщину стенок и размеры камер сердца во время систолы и диастолы.
Двухмерная эхокардиография позволяет получить двухмерное изображение сердца в реальном масштабе времени. При этом используются датчики, позволяющие получить двухмерное изображение. Поскольку это исследование проводится в реальном масштабе времени, наиболее полноценным методом регистрации его результатов является видеозапись. Используя разные точки, в которых производят исследование, и меняя направление луча, удается получить достаточно подробное изображение структур сердца. Используются следующие позиции датчика: апикальная, супрастернальная, субкостальная. Верхушечный подход позволяет получить сечение всех 4 камер сердца и аорты. В целом верхушечное сечение во многом напоминает ангиографическое изображение в передней косой проекции.
Допплеровская эхокардиография позволяет оценить ток крови и возникающие при нем завихрения. Эффект Допплера состоит в том, что частота ультразвукового сигнала при отражении от движущегося объекта изменяется пропорционально скорости движения лоцируемого объекта. При движении объекта (например, крови) в сторону датчика, генерирующего ультразвуковые импульсы, частота отраженного сигнала увеличивается, а при отражении от удаляющегося объекта частота уменьшается. Существует два вида допплеровских исследований: непрерывная и импульсная допплеровская кардиография. С помощью этого метода можно измерять скорость потоков крови на конкретном участке, расположенном на глубине, интересующей исследователя, например скорость потока крови в надклапанном или подклапанном пространстве, которое меняется при различных пороках. Таким образом, регистрация кровотока в определенных точках и в определенную фазу сердечного цикла позволяет достаточно точно оценивать степень недостаточности клапана или стенозирования отверстия. Кроме того, этот метод позволяет также рассчитывать сердечный выброс. В настоящее время появились допплеровские системы, позволяющие регистрировать в реальном времени и цветовом изображении допплерэхокардиограммы синхронно с двухмерной эхокардиограммой. При этом направление и скорость потока изображаются разными цветами, что облегчает восприятие и трактовку диагностических данных. К сожалению, не все больные могут быть успешно исследованы с помощью эхокардиографии, например, из-за выраженной эмфиземы легких, ожирения. В связи с этим в настоящее время разработана модификация эхокардиографии, при которой регистрация производится с помощью датчика, введенного в пищевод.
Эхокардиография позволяет прежде всего оценить размеры камер сердца и гемодинамику. С помощью М-эхокардиографии можно измерить размеры левого желудочка во время диастолы и ристолы, толщину его задней стенки и межжелудочковой перегородки. Полученные размеры могут быть переведены в объемные единицы (cm2). Вычисляется также фракция выброса левого желудочка, которая в норме превышает 50 % от конечного диастолического объема левого желудочка. Допплерэхокардиография позволяет оценить градиент давления через суженное отверстие. Эхокардиография успешно используется для диагностики митрального стеноза, причем двухмерное изображение позволяет достаточно точно определить величину митрального отверстия. При этом оцениваются также сопутствующая легочная гипертензия и тяжесть поражения правого желудочка, его гипертрофия. Допплерэхокардиография является методом выбора для оценки регургитации через клапанные отверстия. Эхокардиограммы особенно ценны при распознавании причины митральной регургитации, в частности в диагностике пролапса митрального клапана. При этом смещение назад створки митрального клапана может рыть видно во время систолы. Этот метод позволяет также оценить причину сужения, возникающего на пути выброса крови из левого желудочка в аорту (клапанный, надклапанный и подклапанный стеноз, включая обструктивную кардиомиопатию). Метод позволяет диагностировать с большой точностью гипертрофическую кардиомиопатию с различной ее локализацией, как асимметричную, так и симметричную. Эхокардиография является методом выбора в диагностике перикардиального выпота. Слой перикардиальной жидкости может быть виден позади левого желудочка и впереди правого желудочка. При большом выпоте видна компрессия правой половины сердца. Возможно выявление также утолщенного перикарда и перикардиальной констрикции. Однако некоторые структуры вокруг сердца, например эпикардиальный жир, бывает трудно отличить от утолщенного перикарда. В этом случае такие методы, как компьютерная (рентгеновская и основанная на ядерном магнитном резонансе) томография, дают более адекватное изображение. Эхокардиография позволяет увидеть папилломатозные разрастания на клапанах при инфекционном эндокардите, особенно при величине вегетации (обусловленных эндокардитом) более 2 мм в диаметре. Эхокардиография позволяет диагностировать миксому предсердия и внутрисердечные тромбы, которые хорошо выявляются при любых режимах исследования.
 [1], [2], [3], [4], [5], [6], [7], [8], [9], [10], [11], [12]
[1], [2], [3], [4], [5], [6], [7], [8], [9], [10], [11], [12]
Радионуклидное исследование сердца
Исследование основано на введении в вену альбумина или эритроцитов с радиоактивной меткой. Радионуклидные исследования позволяют оценивать сократительную функцию сердца, перфузию и ишемию миокарда, а также выявлять в нем участки некроза. Оборудование для радионуклидных исследований включает гамма-камеру в сочетании с компьютером.
Радионуклидная вентрикулография проводится с внутривенным введением эритроцитов, меченных технецием-99. При этом получают изображение полости камер сердца и крупных сосудов (в известной степени аналогично данным катетеризации сердца с рентгеновской ангиокардиографией). Полученные радионуклидные ангиокардиограммы позволяют оценить региональную и общую функцию миокарда левого желудочка у больных с ишемической болезнью сердца, оценить фракции выброса, определить функцию левого желудочка у больных с пороками сердца, что имеет значение для прогноза, исследовать состояние обоих желудочков, что имеет значение у больных с врожденными пороками сердца, кардиомиопатиями, артериальной гипертензией. Метод позволяет также диагностировать наличие внутрисердечного шунта.
Перфузионная сцинтиграфия с помощью радиоактивного таллия-201 позволяет оценивать состояние коронарного кровообращения. Таллий обладает довольно большим периодом полураспада и является дорогостоящим элементом. Введенный в вену таллий с коронарным кровотоком доставляется к клеткам миокарда и в перфузируемой части сердца проникает через мембрану сердечных миоцитов, накапливаясь в них. Это может быть зарегистрировано на сцинтиграмме. При этом слабо перфузируемый участок хуже накапливает таллий, а неперфузируемый участок миокарда выглядит в виде «холодного» пятна на сцинтиграмме. Такая сцинтиграфия может быть проведена также после физической нагрузки. В этом случае изотоп вводится внутривенно в период максимальной нагрузки, когда у больного развивается приступ стенокардии или на ЭКГ появляются изменения, указывающие на ишемию. И в этом случае ишемизированные участки обнаруживаются в связи с их худшей перфузией и меньшим накоплением таллия в сердечных миоцитах. Участки, где таллий не накапливается, соответствуют зонам рубцовых изменений или свежего инфаркта миокарда. Нагрузочная сцинтиграфия с таллием обладает чувствительностью приблизительно 80 % и специфичностью выявления ишемии миокарда 90 %. Ее проведение имеет значение для оценки прогноза у больных с ИБС. Сцинтиграфию с таллием проводят в разных проекциях. При этом получают сцинтиграммы миокарда левого желудочка, которые делят на поля. По количеству измененных полей оценивают степень ишемии. В отличие от рентгеновской коронарографии, которая демонстрирует морфологические изменения в артериях, сцинтиграфия с таллием позволяет оценить физиологическое значение стенотических изменений. Поэтому сцинтиграфию проводят иногда после коронарной ангиопластики для оценки функции шунта.
Сцинтиграфия после введения пирофосфата технеция-99 проводится для распознавания участка некроза у больных с острым инфарктом миокарда. Результаты этого исследования оцениваются качественно путем сравнения со степенью поглощения пирофосфарга костными структурами, которые его активно накапливают. Этот метод имеет значение для диагностики инфаркта миокарда при атипичном клиническом течении и трудностях электрокардиографической диагностики в связи с нарушением внутрижелудочковой проводимости. Через 12-14 дней от начала инфаркта признаки накопления пирофосфата в миокарде не регистрируются.
MP-томография сердца
Исследование сердца с помощью ядерного магнитного резонанса основано на том, что ядра некоторых атомов, находясь в сильном магнитном поле, сами начинают излучать электромагнитные волны, которые могут быть зарегистрированы. Используя излучение различных элементов, а также компьютерный анализ получаемых колебаний, удается хорошо визуализировать различные структуры, находящиеся в мягких тканях, в том числе в сердце. С помощью этого метода удается хорошо определить структуры сердца на различном горизонтальном уровне, т. е. получить томограммы, и уточнить морфологические особенности, включая размер камер, толщину стенок сердца и т. д. Используя ядра различных элементов, удается обнаружить в миокарде очаги некроза. Исследуя спектр излучения таких элементов, как фосфор-31, углерод-13, водород-1, можно оценивать состояние фосфатов, богатых энергией, и изучать внутриклеточный метаболизм. Ядерный магнитный резонанс в различных модификациях все шире используется для получения видимых изображений сердца и других органов, а также для исследования метаболизма. Хотя этот метод остается пока весьма дорогим, большая перспектива в его использовании как для научных исследований, так и в практической медицины не вызывает сомнений.

