Медицинский эксперт статьи
Новые публикации
Амелобластома челюсти
Последняя редакция: 18.10.2021

Весь контент Web2Health проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Опухолевый одонтогенный процесс – амелобластома – имеет эпителиальную природу и обладает склонностью к агрессивному росту. Опухоль не относится к злокачественным, но может вызывать костную деструкцию и, в редких случаях, метастазировать. Лечение хирургическое: масштабы операции зависят преимущественно от стадии патологии. [1]
Код по МКБ-10
Эпидемиология
Амелобластома встречается с примерно одинаковой частотой и у мужчин, и у женщин. На нее приходится около 1% всех опухолей полости рта и около 9-11% одонтогенных опухолей. Обычно это медленнорастущая, но местно инвазивная опухоль. [2] Средний возраст больных – от двадцати до пятидесяти лет. Появление опухоли в детском и подростковом возрасте тоже не исключено, хотя случается это значительно реже – всего у 6,5% пациентов с любыми доброкачественными новообразованиями челюстного расположения.
В подавляющем большинстве случаев амелобластома поражает нижнюю челюсть (80-85%), и значительно реже – верхнюю (15-20%):
- наиболее распространенное поражение – нижнечелюстной угол и ветвь;
- в 20% случаев поражается тело со стороны больших коренных зубов;
- в 10% страдает подбородочный отдел.
У женщин чаще встречается амелобластома синусоназальной системы, которая формируется из пролиферирующего одонтогенного эпителия. Патология бывает поли и монокистозной, что требует максимально точной дифференциальной диагностики с кистами.
Частота появления одонтогенных новообразований составляет от 0,8 до 3,7% среди всех опухолевых процессов, затрагивающих челюстно-лицевую область. Среди них преобладают одонтомы (более 34%), амелобластомы (около 24%), миксомы (около 18%). [3]
Амелобластома почти в 96-99% случаев носит доброкачественный характер. Малигнизация отмечается лишь у 1,5-4% больных. [4]
Другие названия амелобластомы – адамантобластома, адамантинома (от слова эмаль – substantia adamantina).
Причины амелобластомы
Нет единого мнения среди специалистов о причинах развития амелобластомы. Одни ученые связывают патологию с нарушением формирования зачатка зуба, а другие – с одонтогенными эпителиальными остатками. Однако четкого ответа на вопрос происхождения опухолевого процесса пока нет, а факторы риска – неизвестны.
Название новообразования происходит от сочетания английского и греческого слов: «амель» эмаль, и «бластос» зачаток. Патология развивается из эпителия зубной пластины, отличается местным агрессивным ростом и высоким риском рецидивирования. [5]
Первым опухоль описал доктор Кьюсак, и произошло это в 1827 году. Почти через 60 лет после этого другой ученый Малассез описал заболевание, которое назвал адамантиномой. На сегодняшний день этим термином обозначают редкую первичную злокачественную костную опухоль. А вот название амелобластомы впервые ввели в медицинский обиход только в 1930 году, и используется оно до сих пор.
Амелобластома представляет собой истинное образование доброкачественного характера, состоящее из пролиферирующего одонтогенного эпителия, пролегающего в волокнистой строме.
Патогенез
Этиология развития амелобластомы полностью не изучена. Специалисты полагают, что рост новообразования начинается с клеточных структур ротовой полости, либо с эпителиальных островков Маляссе, зачатков сверхкомплектных зубов или рассеянных клеточных комплексов зубной пластины и зубных мешочков.
В разрезе амелобластома отличается розовато-сероватым оттенком и губчатым строением. Базовая структура представлена волокнистой соединительной тканью, обогащенной веретеновидными клетками и ответвлениями тяжей одонтогенного эпителия. Возле каждого из тяжей локализуются клетки цилиндрического эпителия, а с внутренней стороны к ним прилегают полигональные структуры, переходящие в звездчатые.
Кроме этого, отмечаются ячеистые структуры неправильной конфигурации: именно в них и заключается основное отличие амелобластомы и эмалевого органа. Кистозные внутриопухолевые образования повреждают ячейки эпителия, поэтому в ходе микроскопического исследования наблюдаются лишь цилиндрические периферические клетки.
Размеры деструктивных зон при амелобластоме колеблются от трех миллиметров до нескольких сантиметров. В тяжелых случаях опухоль распространяется по всему челюстному телу. [6]
На сегодняшний момент специалисты говорят о нескольких патогенетических теориях появления амелобластомы. Из них наибольшей обоснованностью обладают лишь две:
- Теория А. Абрикосова предполагает, что развитие опухолевого процесса стартует в период формирования зуба на этапе эмалевого органа. В норме после зубного прорезывания эмалевый орган подвергается обратному развитию. Но при нарушениях он сохраняется и пролиферирует: это становится причиной формирования амелобластомы.
- Теория В. Брайцева и Н. Астахова указывает на причастность остатков эпителиальной ткани в кости и периодонте (островки Маляссе). Данное предположение правдоподобно, в первую очередь, тем, что амелобластома отличается большим гистологическим разнообразием. Кроме этого, у многих больных в ходе диагностики в опухолях обнаруживали подобные эмалевые структуры.
Известны и прочие теории, которые на данный момент недостаточно исследованы. К примеру, на рассмотрении находится гипотеза о соединительнотканной метаплазии и предположение об эпителиальной пролиферации верхнечелюстной пазухи.
Симптомы амелобластомы
Основной симптом при амелобластоме, с которым пациенты и обращаются к врачам – это асимметрия и нарушение формы челюсти, с разной степенью таких проявлений. Чаще всего в челюстной области появляется своеобразное выпячивание, вздутие. При расположении опухоли вдоль нижнечелюстного тела и ветви отмечается деформация всей нижнебоковой части лица.
Прощупывание новообразования дает возможность обнаружить уплотнение со сглаженной или бугристой поверхностью. На поздних стадиях на фоне истончения костной ткани отмечается её пригибание при надавливании пальцами. Кожные покровы над амелобластомой имеют обычный вид, цвет и плотность не изменяются, они легко формируются в складку и смещаются. Осмотр полости рта позволяет заметить нарушение конфигурации альвеолярного отростка. [7]
Если речь идет о верхнечелюстной амелобластоме, то внешний вид может страдать лишь незначительно, так как опухоль прорастает внутрь пазухи. Однако отмечается деформация твердого неба, а также присутствует немалая доля вероятности распространения процесса в глазничную и носовую полость. [8]
В целом, клиническая картина может быть представлена такими симптомами:
- болевые ощущения, которые нарастают с началом поражения ткани кости;
- ухудшение челюстной подвижности;
- шаткость зубов, нарушение зубного ряда;
- сложности с глотанием, жеванием, зеванием;
- неприятные звуки во время движения нижней челюстью, что обусловлено утончением кортикальной пластинки;
- изъязвления, кровоточивость слизистых тканей в области новообразования;
- отсутствие реакции со стороны подчелюстных лимфатических узлов.
Если развивается осложнение в виде гнойной воспалительной реакции, то наблюдаются признаки, характерные для флегмоны или острой формы остеомиелита. [9]
На начальной стадии формирования амелобластомы человек обычно ничего неприятного не ощущает. Опухоль прогрессирует достаточно медленно, так как её рост направлен в полость верхнечелюстной пазухи. Примерно через полгода такого постепенного развития уже удается обнаружить нарушение конфигурации челюсти. Нарушается внешний вид, страдает и функция. В области локализации амелобластомы отмечается сглаженное или бугристое веретеновидное выпячивание, вызывающее изменение формы альвеолярного отростка и последующее расшатывание жевательных зубов.
Вследствие патологических процессов пациент ощущает боль и неприятные пощелкивания во время движения нижней челюстью в области височных костей. Это приводит к проблемам при пережевывании и глотании пищи. [10]
С дальнейшим ростом опухолевого образования развивается гнойная воспалительная реакция с возможным формированием свищей, ведущих в ротовую полость. Если к этому моменту больному не была оказана квалифицированная хирургическая помощь, повышается опасность последующего распространения болезненного процесса к глазничной и носовой полости.
В отдельных случаях на слизистых тканях ротовой полости возможно появление свищей с гнойным содержимым. Ранки, оставшиеся после удаления зубов, плохо поддаются заживлению. Во время пункции опухолевого очага обнаруживается светлое мутное коллоидное вещество или желтоватая субстанция, которая может содержать в себе холестериновые кристаллы.
Амелобластома склонна к нагноению, поэтому обращаться к врачу следует как можно раньше. [11]
Амелобластома у детей
В детском возрасте амелобластома встречается в 6-7% случаев всех доброкачественных челюстных опухолей. Патология чаще диагностируется в возрасте от 7 до 16 лет, с преимущественной локализацией в зоне нижнечелюстной ветви и угла. Причины появления новообразования пока остаются не изученными.
На ранней стадии развития ребенок не озвучивает никаких жалоб. Реже отмечаются боли, которые расцениваются, как зубные. На более поздних сроках появляется затруднение носового дыхания, нарушение зрения, слезотечение, изменение чувствительности кожных покровов со стороны опухоли. Обращение к врачу следует, в основном, после обнаружения деформаций в области лица и челюстей.
У детей озлокачествление амелобластомы наблюдается в крайне редких случаях – например, при продолжительной неправильной терапии. Лечение исключительно хирургическое: новообразование удаляют в пределах здоровых тканей (10-15 мм от опухоли). [12]
Формы
Специалисты подразделяют амелобластому на такие разновидности:
- Солидная амелобластома.
- Кистозная амелобластома:
- однокистозная;
- поликистозная.
Амелобластома нижней челюсти чаще всего представлена поликистозным вариантом опухоли, которая разрастается из частиц одонтогенного эпителия.
Солидная опухоль при макроскопическом исследовании имеет вид неплотного розовато-сероватого образования, в некоторых местах с буроватым оттенком. В ходе микроскопического рассмотрения можно обнаружить кисты. [13]
Кистозная амелобластома имеет одну или несколько соединенных между собой полостей – гладкостеночных или слегка бугристых, поделенных мягкоткаными прослойками, заполненных светло-бурым или коллоидным содержимым. В процессе гистологии в большинстве случаев обнаруживаются зоны, устроенные по аналогии с солидной опухолью.
Стало быть, в структуре амелобластомы можно встретить и плотные, и кистозные зоны. Некоторые специалисты полагают, что разные виды заболевания представляют собой всего лишь разные стадии формирования опухоли. [14]
В кистозном варианте присутствует больше паренхиматозных участков и меньше стромы. Имеется ряд кистозных полостей разного размера и конфигурации, а также перегородки кости. Внутри кист обнаруживается тянущаяся жидкость, иногда содержащая холестериновые кристаллы.
Солидная форма патологии представлена стромой и паренхимой, обладает капсулой. Строма – это соединительная ткань с сосудистыми и клеточными включениями. Паренхима состоит из тяжей эпителиальной ткани, склонным к разрастанию. [15]
Амелобластома верхней челюсти встречается достаточно редко и практически никогда не проявляется дефектом челюстной стенки, что связано с прорастанием новообразования в полость верхнечелюстной пазухи. Однако, если прорастание происходит в полость носа или глазницы, наблюдается нарушение конфигурации твердого неба и альвеолярного отростка, смещение глазного яблока.
В зависимости от микроскопических характеристик нижнечелюстная амелобластома подразделяется на такие подвиды:
- фолликулярная амелобластома – в строме содержит своеобразные фолликулы, или эпителиальные островки;
- плеоморфная – содержит сеть эпителиальных тяжей;
- акантоматозная – отличается формированием кератина в области опухолевых клеток;
- базальноклеточная – имеет признаки, характерные для базальноклеточного рака;
- гранулярноклеточная – содержит в эпителии ацидофильные гранулы.
В практике чаще обнаруживаются первые две разновидности новообразования: фолликулярная и плеоморфная форма. У многих пациентов отмечается сочетание нескольких гистологических вариантов в одной опухоли.
Осложнения и последствия
Амелобластома склонна к повторному развитию даже через несколько лет после её удаления. Примерно в 1,5-4% случаев возможно озлокачествление, которое проявляется ускоренным ростом и прорастанием образования в рядом расположенные ткани.
Из ближайших послеоперационных последствий можно назвать боль и отек, которые проходят самостоятельно на протяжении нескольких суток. Боль может распространяться на челюсти, зубы, голову, шею. Если на протяжении недели дискомфорт не исчезает, а усугубляется, то следует обязательно посетить врача. [16]
Другие возможные послеоперационные осложнения:
- воспалительные процессы;
- невриты;
- парестезии (онемение, утрата чувствительности щек, языка, челюстей);
- гематомы, абсцессы мягких тканей.
Воспалительные процессы могут развиваться при недостаточном соблюдении антисептики, при неправильном послеоперационном уходе (например, при попадании пищи в ранку).
Необходимо срочно обратиться к врачу, если:
- в течение нескольких суток отек не исчезает, а нарастает;
- боль становится интенсивнее, а обезболивающие медикаменты – неэффективными;
- в течение нескольких дней нарастает температура тела;
- на фоне потери аппетита появляется общая слабость и тошнота.
Во время разрастания опухолевое образование искривляет зубной ряд и челюсть. Случается, что амелобластома нагнаивается, формируется отек мягких тканей, что может осложняться прокладыванием свищей. [17]
Повторное развитие амелобластомы в виде рецидива отмечается в 60% случаев после консервативного кюретажа, в 5% случаев – после радикального оперативного удаления.
|
Дооперационные осложнения |
|
|
Ранние послеоперационные осложнения |
|
|
Поздние осложнения |
|
Диагностика амелобластомы
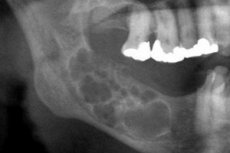
Амелобластома диагностируется, благодаря стоматологическому осмотру и рентгенографии, которая позволяет обнаружить характерные изменения костной структуры. Для подтверждения диагноза назначается цитологическое исследование. [18]
Анализы неспецифичны и могут быть назначены в рамках общей клинической диагностики:
- анализ крови общий сдается трижды (перед операцией, после операции и перед выпиской);
- анализ мочи также сдается трижды;
- биохимический анализ крови сдается один раз в 14 дней в течение всего периода лечения (уровень общего белка, холестерина, мочевины, билирубина, креатинина, АЛТ, АСТ);
- коагулограмма;
- онкомаркеры SCC;
- анализ крови на уровень глюкозы.
Кроме этого, выполняют цитологическое исследование мазка с поверхности опухоли.
Для распознавания амелобластомы используется следующая инструментальная диагностика:
- рентгенография (предоставляет информацию о размерах опухоли, её границах и структуре);
- КТ, компьютерная томография (метод, более точный и подробный, нежели рентгенография);
- МРТ, магнитно-резонансная томография челюстей;
- биопсия (при сложностях с окончательной постановкой диагноза);
- цитология, гистология (для исследования состава новообразования, подтверждения диагноза).
При гистологическом исследовании обнаруживается, что амелобластома имеет сходство со структурой эмалевого органа. На периферии эпителиальных наростов локализованы высокие столбчатые или кубические клетки, содержащие крупные гиперхромные ядра, с переходом на многогранные и кубические, а далее к центральной части – в звездочные клеточные структуры. Между рыхло распределенными клетками имеются разного размеры кисты, заполненные зернистым или однородным содержимым. [19]
Кистозные полости могут покрываться внутри многослойной плоской эпителиальной тканью. В подобных ситуациях врач назначает эксцизионную биопсию для исследования тканей всего новообразования.
Опухолевая паренхима может включать в себя в основном сочетания или тяжистые образования из плоских клеток эпителия, либо наросты из многогранных и столбчатых клеток. Иногда в структуре присутствуют клетки базального эпителия, а также железистая ткань, покрытая столбчатым эпителием. В редких случаях наблюдается ангиоматозное строение новообразования. Опухолевая строма отличается хорошим развитием, может присутствовать гиалиноз с очаговым обызвествлением.
Рентгенологическая картина амелобластомы довольно специфична. Отличительный рентгенологический критерий – это разная по степени прозрачность полостных теней. Полости могут обладать разными уровнями прозрачности: от малого до высокого. Центральная часть кисты всегда имеет большую прозрачность. При кистозном варианте амелобластомы может обнаруживаться одна большая киста, локализованная в зоне нижнечелюстного угла и ветви, либо поликистома. Большая киста рентгенографически характеризуется четкими границами образования, нередко гомогенным костным разрежением. В некоторых случаях на кистозную полость проецируется ретинированный зуб, однако его коронка располагается снаружи при разном зубном расположении. Рентгенограмма поликистомы демонстрирует наличие нескольких кист разного диаметра, взаимно примыкающих (по типу «мыльных пузырей»). Образования имеют четкую округлую конфигурацию, иногда с неровными контурами. Могут содержать ретинированный зуб. [20]
Солидную амелобластому на рентгенограмме определяют по неравномерному костному разрежению с относительно четкими границами. У некоторых пациентов на фоне разрежения обнаруживают едва отличимые кистозные полости, которые часто указывают на переходный период новообразования из солидной амелобластомы в кистозную.
Дифференциальная диагностика
Амелобластому следует дифференцировать с такими патологиями:
- остеобластокластома;
- одонтогенные кисты;
- фиброзная остеодисплазия;
- саркома;
- хронический остеомиелит (при нагноившейся опухоли).
Если опухолевое образование располагается в нижнечелюстном углу, то дополнительно его следует отличать от одонтомы, гемангиомы, холестеатомы, фибромы, эозинофильной гранулемы.
К кому обратиться?
Лечение амелобластомы
Амелобластому излечивают только хирургическим путем, а именно – удалением поврежденных опухолью тканей челюсти. Объем вмешательства определяется расположением и стадией патологического процесса. Чем раньше проводится операция, тем меньше структур приходится удалять. Если новообразование достигло больших размеров и распространилось на преобладающую часть кости, может потребоваться удаление части челюсти и даже всего зубного ряда. Так как операцию выполняют в области лица, где особенно важен эстетический фактор, вмешательство завершают реконструктивной коррекцией удаляемых тканей и органов – то есть, устранением видимого косметического дефекта. [21]
После резекции опухолевого очага приступают к медикаментозной терапии, направленной на предупреждение послеоперационных осложнений и повторного развития патологии.
Антибиотики после операции назначает хирург. Часто препаратом выбора становится Амоксиклав, что связано с его эффективностью, минимальным количеством противопоказаний и побочных проявлений. Медикаменты принимают, строго придерживаясь схемы, описанной врачом.
При появлении болей принимают анальгетики и противовоспалительные средства (к примеру, Нимесулид), а также витаминные средства для поддержки иммунитета.
Для полоскания ротовой полости обычно используют Хлоргексидин, фурацилиновый раствор, Мирамистин.
На реабилитационном этапе важно придерживаться специальной диеты. Пища должна быть мягкой (оптимально – жидкой), с комфортной температурой. Следует исключить из рациона острые приправы, соль и сахар, газировку, спиртные напитки, сырую растительную пищу. [22]
Лекарства
При выборе лекарственных средств обязательно учитывают противопоказания, степень токсичности препаратов, вероятные побочные проявления, скорость проникновения в мягкие ткани и термин выведения из организма. [23] Возможно назначение следующих медикаментов:
- Ибупрофен – принимают по одной таблетке трижды в сутки, в течение трех дней. Более продолжительный прием может негативно отразиться на состоянии пищеварительной системы.
- Кетанов – принимают внутрь однократно или повторно, в зависимости от выраженности болей, по 10 мг на прием, до 3-4 раз в сутки. Длительность лечения – не больше пяти дней, что позволяет избежать эрозивно-язвенных поражений желудочно-кишечного тракта.
- Солпадеин – используют для устранения сильных болей по 1-2 таблетки трижды в сутки, выдерживая интервал между приемами не меньше 4 ч. Не следует принимать препарат более пяти дней. При длительном применении возможны боли в животе, анемия, нарушения сна, тахикардия.
- Цетрин – для снятия отечности принимают по 1 таблетке ежедневно, запивая водой. Препарат обычно хорошо переносится, лишь иногда может вызывать пищеварительный дискомфорт, боль в голове, сонливость, сухость во рту.
- Амоксиклав – в послеоперационном периоде назначают по 500 мг 2-3 раза в сутки, курсом до 10 дней. Возможные побочные проявления: диспепсия, головная боль, судороги, аллергические реакции.
- Цифран (ципрофлоксацин) – назначают в рамках антибиотикотерапии в индивидуальных дозировках. Среди возможных побочных проявлений: тошнота, диарея, аллергические реакции.
- Линкомицин – антибиотик-линкозамид, который принимают по 500 мг трижды в сутки. Лечение может сопровождаться тошнотой, болями в животе, обратимой лейкопенией, шумом в ушах. По завершении лечебного курса такие побочные эффекты проходят самостоятельно.
Физиотерапевтическое лечение
Физиотерапия может применяться после хирургической резекции амелобластомы для ускорения восстановления тканей. Хорошее действие оказывают:
- электрическое воздействие ультравысоких частот в олиготермической или атермической дозе, длительностью 10 минут, шесть процедур на лечебный курс;
- флюктуоризация длительностью действия 10 минут, в количестве шести процедур (три – ежедневно, а остальные – один раз в два дня);
- инфракрасный лазер с продолжительностью обработки 15-20 минут, ежедневно, в количестве 4 процедуры;
- магнитолазерное лечение при длине волны 0,88 мкм, общей мощности 10 мВт, магнитной индукции от 25 до 40 мТл, с длительностью действия 4 минуты и курсом из восьми сеансов.
Если в зоне проведения операции остаются уплотнения и рубцовые изменения, то показано ультразвуковое лечение в непрерывном режиме, с продолжительностью сеанса до 8 минут и площадью головки 1 см². Лечебный курс состоит из 8-10 сеансов.
Лечение травами
Чем могут помочь травы при амелобластоме? Некоторые растения способны облегчить боли и стимулировать иммунную систему, тем самым ускоряя восстановление тканей. Известны и другие достоинства фитотерапии:
- травы могут оказывать противоопухолевое действие;
- многие растения поддерживают кислотно-щелочное равновесие;
- растительные препараты хорошо усваиваются даже ослабленным организмом на любой стадии патологии;
- травы улучшают адаптацию организма к новым условиям существования, облегчают течение послеоперационного этапа.
Лекарственные растения можно применять и в высушенном, и в свежесорванном виде. Из них готовят настои, отвары. При амелобластоме актуальными будут следующие виды трав:
- Катарантус – полукустарник, обладающий противоопухолевой активностью. Для приготовления настойки берут 2 ст. л. веточек и листьев растения, заливают 250 мл водки, выдерживают в темном месте 10 суток, фильтруют. Принимают за полчаса до еды по 5 капель, ежедневно увеличивая дозировку, доведя до 10 капель в день. Длительность лечения – 3 месяца. Осторожно: растение ядовито!
- Алтей – известное отхаркивающее и противовоспалительное растение, которое не менее эффективно и при различных опухолевых процессах. Одну столовую ложку измельченного корневища заливают в термосе 200 мл кипятка, выдерживают 15 минут, переливают в чашку и остужают при комнатной температуре в течение 45 минут, затем фильтруют. Принимают внутрь трижды в сутки после еды, по 50-100 мл, в течение 2-3 недель.
- Аир болотный – в корневище этого растения присутствует терпеноид, обладающий обезболивающим и восстанавливающим эффектом. Готовят настой из расчета 1 ст. л. измельченного корня на 200 мл кипятка. Принимают по 50 мл в сутки (разделить на два приема).
- Барбарис – содержит в себе алкалоид, который успешно применяют для лечения даже злокачественных опухолей. Корни и молодые побеги барбариса (20 г) заливают 400 мл кипятка, кипятят в течение 15 минут, далее настаивают около 3-4 ч. Фильтруют и доводят объем кипяченой водой до 500 мл. Пьют по 50 мл 4 раза в сутки.
- Бессмертник – отлично снимает спазмы и устраняет боли после операции. Для приготовления настоя берут 3 ст. л. измельченного растения, заливают 200 мл кипятка, настаивают в течение 40 минут, фильтруют. Объем доводят кипяченой водой до 200 мл. Принимают по 50 мл трижды в сутки за полчаса до еды, в течение месяца.
- Корень лопуха – обладает противоопухолевым действием. Принимают внутрь в виде отвара (10 г на 200 мл воды) по 100 мл дважды в сутки, в течение месяца.
- Очиток – отвар и настой этой травы улучшает обмен веществ, тонизирует, устраняет боль и останавливает воспалительный процесс. Готовят настой из 200 мл кипятка и 50 г сухих измельченных листьев растения. Пьют ежедневно по 50-60 мл в сутки.
- Татарник – предупреждает развитие опухолевого рецидива. Настой готовят из расчета 1 ст. л. листьев на 200 мл кипятка. Принимают средство по 100 мл 3 раза в сутки.
- Календула – способствует рассасыванию патологических очагов, очищению крови, заживлению ран. Аптечную настойку принимают по 20 капель за 15минут до еды (можно с водой) трижды в сутки, в течение месяца.
Применение лекарственных растений должно быть одобрено лечащим врачом. Использовать их вместо традиционного лечения ни в коем случае нельзя. [24]
Хирургическое лечение
Лечение состоит в оперативном удалении амелобластомы. При гнойном воспалительном процессе хирург выполняет санацию ротовой полости. Новообразование вылущивается, стенки промываются фенолом: это необходимо для запуска некротических процессов в опухолевых элементах и замедления их развития. Если операцию проводят в нижнечелюстной области, то дополнительно выполняют костную пластику и зубное протезирование с постоянным ношением ортопедического аппарата. По завершению операции полость не ушивают для снижения риска повторного развития опухоли. Вместо накладывания шва применяют тампонаду, способствующую эпителизации полостных стенок. [25]
В сложных застарелых случаях выполняют частичную челюстную экзартикуляцию (оперативное выкручивание челюсти по границе суставной щели, не требующее костного спиливания). Вместо удаленной части челюсти имплантируют костную пластину, используя специальный ортопедический аппарат.
Если удаление амелобластомы по каким-либо причинам невозможно, либо при озлокачествлении новообразования, назначают лучевую терапию. [26]
После хирургического вмешательства прооперированным больным назначают курс антибиотиков, объясняют основные моменты послеоперационного питания. В течение нескольких недель пациенту не следует употреблять твердые и грубые продукты, а после каждого приема пищи необходимо полоскать ротовую полость специальным раствором. [27]
Удаление амелобластомы осуществляют следующим образом:
- Если новообразование локализуется в массиве кости, то выполняют частичную нижнечелюстную резекцию.
- Если амелобластома имеет большие размеры и распространяется к краю нижней челюсти, то проводят сквозную нижнечелюстную резекцию. Если ветвь имеет сильные повреждения, и поражен мыщелковый отросток – это является показанием к экзартикуляции нижней челюсти и новообразования до границ здоровой ткани.
- Для исключения повторного опухолевого роста хирург должен иметь представление и соблюдать принципы абластики и антибластики.
Пациент находится на стационарном лечении около 2-х недель, после чего переводится на амбулаторное наблюдение с обязательным посещением врача:
- в течение первого года после операции – каждые три месяца;
- в течение следующих трех лет – один раз в полгода;
- далее – ежегодно.
Профилактика
В целях профилактики осложнений в виде воспалительных процессов, патологических переломов и озлокачествления на дооперационном этапе требуется как можно более раннее выявление амелобластомы. Для всех без исключения больных рекомендовано комплексное лечение с применением симптоматических препаратов и антибиотикотерапии.
Для предупреждения кровотечений на этапе послеоперационного восстановления следует держать под контролем качество свертывания крови и показатели артериального давления.
Профилактика поздних неблагоприятных последствий тесно связана с квалифицированной диагностикой, предварительным стереолитографическим моделированием. Оптимальной считается радикальное вмешательство с последующей пластикой кости, с постановкой эндопротезов и зебных имплантов, контурной пластикой, трансплантационными микрососудистыми мероприятиями.
Прогноз
Амелобластому часто диагностируют уже на поздних стадиях роста, что связано с недостаточно выраженной симптоматикой заболевания и малым его распространением. Основным вариантом лечения опухоли считается её немедленное удаление с дальнейшей реконструкцией (если это возможно).
Базовым фактором благоприятного прогноза является ранняя диагностика заболевания и своевременное квалифицированное лечение, включающее в себя хирургическое удаление, химическую или электрическую коагуляцию, лучевую терапию, либо сочетание операции с облучением.
Дальнейший исход послеоперационного восстановления зависит от объема и характера проведенного лечения, в том числе оперативного. К примеру, радикальное удаление нижней челюсти влечет за собой появление значительных косметических дефектов, а также нарушение речевой и жевательной функции. [28]
Основным моментом реабилитации пациентов, которым были проведены радикальные вмешательства, считается коррекция челюстной функции. Для этого выполняют первичную или отсроченную пластику кости с последующим дентопротезированием. Объем такой операции определяется челюстно-лицевым хирургом.
В данное время недостаточно разработаны способы индивидуального дентопротезирования после того, как больному была удалена амелобластома, несмотря на то, что восстановление конфигурации лица и функциональности челюстей является важным пунктом социальной и медицинской реабилитации.

