Медицинский эксперт статьи
Новые публикации
Отслойка плодного яйца на ранних сроках беременности
Последняя редакция: 23.04.2024

Весь контент Web2Health проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
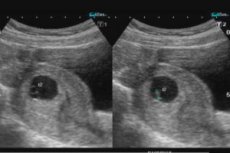
Одна из проблем, возникающих на ранних сроках беременности – это отслойка плодного яйца. Рассмотрим основные причины патологии, симптомы, способы лечения.
Первый триместр беременности – это важный период как для мамы, так и для будущего ребенка. В это время закладываются ключевые органы, системы младенца и происходит большое количество самопроизвольных выкидышей. Одна из причин прерывания беременности – это отслойка плодного яйца.
Матка – это мышечный орган, который периодически сокращается. При беременности плодное яйцо прикрепляется к ее стенкам и развивается. В этом момент образуется плацента, то есть хорион. Она представляет собой ворсинчатую оболочку зародыша, покрывающую поверхность яйца. Через хорион плод получает кислород и все питательные компоненты. Формирование полноценной плаценты наблюдается в конце первого месяца после зачатия.
Плодное яйцо:
- Это оплодотворенная с помощью сперматозоида яйцеклетка, которая прикреплена к стенкам матки.
- Оно является началом эмбрионального развития плода и выступает первой структурой, определяемой на УЗИ.
- Через месяц после зачатия в яйце определяется желточный мешок, наличие которого указывает на здоровое течение беременности.
- Имеет круглую или овальную форму, которая постепенно увеличивается в размерах, что позволяет установить точный срок вынашивания и выявить возможные нарушения.
В отличие от матки хорион не сокращается, поэтому при сильном сокращении органа на ранних сроках, происходит частичное или полное отслоение. Данная проблема возникает в 2% всех беременностей и различается по степени тяжести и симптоматике. [1]
Термин отслойка подразумевает два состояния: непосредственное отслоение (ранние сроки) и критическое состояние (середина или конец беременности). В первом случае – это тревожный сигнал о возможном выкидыше.
Эпидемиология
По Международной классификации болезней МКБ-10 самопроизвольный выкидыш относится к категории XV Беременность, роды и послеродовой период (O00-O99):
- O03 Самопроизвольный аборт.
- O02.1 Несостоявшийся выкидыш.
- O20.0 Угрожающий аборт.
Согласно медицинской статистике около 10-15% всех беременностей заканчивается выкидышем на ранних сроках. При этом более 50% спорадических (случайных) выкидышей связаны с генетическими аномалиями плода. [2]
Отслойка плодного яйца тесно связана с возрастом беременной, чем старше женщина, тем выше риск аборта:
- До 35 лет – 15%
- 35-45 лет – 20-35%
- Старше 45 лет – 50%
- Выкидыши в анамнезе – 25%
Из-за действия определенных факторов гибнет эмбрион, а затем начинается отслойка плодного яйца от маточных стенок. В этот период у женщины появляются кровянистые выделения, так как отслоившееся выводится из полости матки. Для подтверждения самопроизвольного аборта проводится количественное определение бета-ХГЧ и ультразвуковая диагностика. [3], [4]
Причины отслойки на ранних сроках беременности
Существует множество факторов, которые могут спровоцировать отхождение плодного яйца в первом триместре. Чаще всего патологическое состояние связано с такими причинами:
- Гормональные нарушения.
- Аборты в анамнезе.
- Заболевания репродуктивной сферы.
- Новообразования.
- Воспалительные патологии органов малого таза.
- Аномалии половых органов у женщины.
- Вирусные и инфекционные заболевания во время беременности.
- ЗППП.
- Артериальная гипертензия.
- Повышенные физические нагрузки.
- Наследственные патологии.
- Резус-конфликт матери и плода.
- Нарушения в развитии плаценты, эмбриона.
- Вредные привычки женщины: курение, наркомания, алкоголизм.
- Негативное воздействие факторов окружающей среды.
Чаще всего причиной отслоения выступает прогестероновая недостаточность. При данной патологии женский организм не производит достаточное количество прогестерона, который отвечает за нормальное вынашивание ребенка. [5]
Факторы риска
Риск отслойки плодного яйца на первых порах беременности существенно возрастает при воздействии на организм таких факторов:
- Стрессы и эмоциональные переживания.
- Возраст старше 35 лет.
- Изматывающие физические нагрузки.
- Вредные привычки.
- Резус-конфликт.
- Опухолевые новообразования.
- Дефицит прогестерона.
- Заболевания беременной: венерические, инфекционные, вирусные, воспалительные.
- Прием определенных лекарственных препаратов.
- Наследственные патологии и другое.
Любой из перечисленных факторов может стать причиной самопроизвольного прерывания беременности. Высокий риск выкидыша характерен для периода, когда плацента еще не полностью сформировалась, то есть с первых дней оплодотворения и до 16 недели. В этот период женщина должна максимально обезопасить себя от действия любых патологических факторов. [6]
Патогенез
Механизм развития самопроизвольного выкидыша на ранних сроках вынашивания связан с множеством факторов. Патогенез отслойки может быть вызван такими вирусами у женщины: цитомегаловирус, герпес, парвовирус, краснуха. Еще одна возможная причины невынашивания – это хромосомные или наследственные патологии.
Рассмотрим этиопатогенез основных причин отслойки плодного яйца:
- Маточные патологии – аномалии развития Мюллерова протока, синехии маточной полочки, гипоплазия матки, повреждение органа из-за абортирования, истмико-цервикальная недостаточность,
- Эндокринные заболевания – гипофункция яичников, лютеиновая недостаточность, гиперандрогения надпочечников, гипертиреоз, гипотиреоз, диабет. Нарушения в работе яичников, надпочечников и других желез внутренней секреции. При этом выкидыш может наступать как при спонтанном зачатии, так и при медикаментозно индуцированной беременности.
- Хромосомные аномалии – структурные нарушения, количественные аберрации хромосом. Нарушения клеточного и гуморального иммунитета у женщин, изосерологическая несовместимость по группе крови и резус-фактору матери и плода.
- Интоксикация организма – наибольшую опасность представляет отравление свинцом, ртутью, бензином, никотином и другими токсическими веществами. Выкидыши на ранних сроках характерны для женщин, подвергшихся ионизирующей радиации или работающих в химической промышленности.
- Изоантигенная несовместимость крови материи плода – при данной аномалии антигены плода проникают через плаценту в организм женщины и провоцируют образование специфических антител. Из-за этого может развиваться гемолитическая болезнь, внутриутробная гибель плода и другие патологии.
- Заболевания и аномалии в развитии половых органов. К примеру, при миоме матки имплантация плодного яйца может произойти на миоматозном узле, который представляет собой истонченную слизистую. Из-за этого эмбрион не получает достаточного питания и не может полноценно развиваться.
- Аборты в анамнезе – искусственное прерывание беременности вызывает нарушения со стороны нервной и эндокринной системы. На этом фоне возможно развитие воспалительных заболеваний, хронический эндометрит. При инструментальном удалении плода во время расширения шейки матки возможно повреждение ее мышечных структур. Это влечет за собой недостаточность истмико-цервикального канала и невынашивание всех последующих беременностей.
- Инфекционные заболевания – выкидыш могут спровоцировать как хронические инфекции, так и местные поражения половых органов бактериальной флорой, вирусами, грибами и другими болезнетворными микроорганизмами. Воспалительные поражения половых органов приводят к нарушению структуры и функций основных слоев эндометрия и миометрия. Из-за этого появляются спайки, опухолевые новообразования в малом тазу, фиксированная ретрофлексия и другие патологии, нарушающие рост плода.
Также не стоит исключать психогенные факторы, действие которых повышает риск невынашивания. Любая из вышеперечисленных причин приводит к повышению сократительной активности матки и отслоению плодного яйца. Если выкидыш происходит в начале I-II триместра, то плодное яйцо отделяется из матки без вскрытия плодного пузыря. [7]
Симптомы отслойки на ранних сроках беременности
Симптоматика самопроизвольного аборта проявляется ухудшением самочувствия женщины. В этот период происходит отслоение хориона, сосуды за счет которых он внедрился в матку разрываются и образуется гематома.
К основным симптомам выкидыша относятся:
- Боли в спине, схожие с менструальными спазмами.
- Схваткообразные приступы внизу живота.
- Кровянистые выделения со сгустками, указывающие на выведение отслоившегося плодного яйца из маточной полости.
- Уменьшение или полное отсутствие признаков беременности: тошнота, боли в груди, изменения настроения и другое.
В большинстве случаев аборт на ранних сроках начинается с мажущих выделений, которые переходят в кровотечение. Подобные симптомы являются поводом для экстренного обращения за медицинской помощью.
Первые признаки
Самопроизвольный выкидыш может произойти на любом сроке беременности, но чаще всего это случается в первые месяцы вынашивания. В первом триместре существует высокий риск образования ретрохориальной гематомы.
Первые признаки отслойки плодного образования:
- Схваткообразные боли внизу живота.
- Тянущие боли в пояснице.
- Ярко-красные или темные выделения из влагалища.
- Ощущение спазмирования матки.
- Обильные кровянистые выделения со сгустками.
Если гематома не начала опорожняться, то выделения не возникают, женщина жалуется на боль и общее ухудшение самочувствия. Появление коричневых выделений свидетельствует об уменьшении гематомы и является поводом для консультации с гинекологом. В 30% случаев выкидыш протекает бессимптомно и диагностировать его можно только с помощь скринингового ультразвукового исследования. [8]
Стадии
Существует несколько стадий отслойки плодного яйца:
- Угрожающий аборт – женщина чувствует боли, есть незначительные кровянистые выделения из влагалища. При своевременном обращении за медицинской помощью есть шансы сохранить беременность.
- Начавшийся выкидыш – боли в сочетании с кровянистыми выделениями. Все еще есть шансы сохранить беременность.
- Аборт на ходу – резкие боли, обильные кровянистые выделения со сгустками. Беременность сохранить нельзя.
- Свершившийся аборт – плодное яйцо полностью выходит из маточной полости, кровотечение прекращается.
Отторжение плодного образования до 12 недели называется ранним выкидышем, а самопроизвольны аборт до 22 недели – поздним. [9]
Формы
Согласно проведенным исследованиям, плодные оболочки отслаиваются по-разному. Поэтому выделяют несколько видов самопроизвольного прерывания беременности на ранних сроках, рассмотрим их:
- Биохимическая беременность – отторжение произошло еще до задержки менструации. На УЗИ не определяется плодное яйцо, но в анализе на ХГЧ повышенные показатели. Чаще всего такое отслоение связано с дефектами плодного яйца или гормональными нарушениями у женщины.
- Полная отслойка – плодные оболочки отошли от маточных стенок, эмбрион погиб. Матка сокращается и избавляется от плода. Женщина ощущает тянущие боли внизу живота, которые отдают в крестец и поясницу. Возможно сильное кровотечение.
- Неполный аборт – при отхождении части плодного яйца в матке остаются ткани, которые нарушают ее сокращение и гемостаз. Из-за этого есть риск сильного кровотечения и геморрагического шока. Даже если кровотечение незначительное, то риск его обострения сохраняется из-за оставшихся частей плодного яйца, инфицирования или образования плацентарного полипа.
- Несостоявшийся выкидыш – плодное яйцо останавливается в развитии, но не отторгается. Оно подвергается резорбции и проходит несколько стадий: кровяная, мясистая, литонедион (окаменение). Данная аномалия может произойти в любой срок гестации. Диагноз ставят на основе кровотечения несворачивающейся кровью. В анамнезе у таких беременных могут быть стенокардитические пароксизмы.
- Шеечная беременность – плодное яйцо развивается в канале шейки матки, то есть в области ее перешейка. Отторжение происходит на 4-6 неделе гестации. У женщины возникает обильное кровотечение, которое опасно для жизни. Для лечения проводят гистерэктомию и кровезаместительную терапию.
- Септический (лихорадочный) аборт – тяжелое состояние, вызванное первичным или вторичным иммунодефицитом. Отслойка связана с проникновением суперинфекции с антибиотикорезистентной флорой во влагалище и матку. Женщина жалуется на общую слабость, гипертермию, тахикардию, острые боли внизу живота, кровянисто-гнойные выделения их половых путей. Беременная нуждается в экстренной медицинской помощи и госпитализации.
Независимо от вида самопроизвольного выкидыша, женщина нуждается в медицинской и психологической помощи.
Осложнения и последствия
Риск развития осложнений после выкидыша зависит от многих факторов. Прежде всего это срок на котором произошло отторжение плодного яйца, возраст женщины, вид самопроизвольного аборта и другое.
К основным последствиям данной патологии относятся:
- Неполный аборт, при котором в матке остается часть плодного яйца и плаценты. Это опасно сильными кровотечениями и инфекционным синдромом.
- Инфекционно-воспалительные заболевания репродуктивной системы.
- Гормональные нарушения.
- Сложности с дальнейшим зачатием и вынашиванием плода.
- Гематометра – нарушение эвакуации крови из маточной полости. Из-за плохой сократимости или спазмов шейки матки в ней скапливаются сгустки крови. Женщина жалуется на острые боли внизу живота и чувство распирания, кровянистые выделения отсутствуют.
- Нарушение менструального цикла.
- Истмико-цервикальная недостаточность.
- Эрозия шейки матки.
- Плацентарный полип – при неполном отслоении плодного яйца в матке остается часть плаценты, которая со временем прорастает соединительной тканью и плотно крепится к стенкам органа. Женщина страдает от болей и периодических мажущих выделений, которые могут переходить в обильные кровотечения.
- Психологические проблемы, депрессия. [10]
В большинстве случаев последствия отслойки плодного яйца на ранних сроках вынашивания не представляют опасности для жизни и здоровья женщины. Для профилактики возможных осложнений гинекологи рекомендуют проводить обязательное выскабливание матки и контрольным ультразвуковым исследованием через 2-3 недели.
Диагностика отслойки на ранних сроках беременности
Для оценки состояния пациентки и постановки диагноза самопроизвольного выкидыша проводится сбор анамнеза, анализ жалоб, физикальный осмотр и комплекс дополнительных исследований. В обязательном порядке показана первичная оценка параметров гемодинамики.
- Анализ жалоб и сбор анамнеза – особенности менструального цикла, предыдущие беременности и аборт, гинекологические заболевания, результаты УЗИ. Наличие симптомов ранней беременности: кровянистые выделения из влагалища, боли внизу живота и в пояснице, задержка менструации. Тест мочи на ХГЧ.
- Физикальное обследования – температура, артериальное давление, ЧСС. Обследование и пальпация живота (болезненность, вздутие, напряжение мышц передней брюшной стенки), влагалищные исследования (осмотр с помощью зеркал для определения источника и оценки объема кровотечения). Бимануальная оценка консистенции и длины шейки матки, состояния цервикального канала, болезненность придатков и сводов влагалища.
- Инструментальное исследование органов малого таза (трансвагинальное или трансабдоминальное УЗИ) и лабораторные анализы.
Комплексный диагностический подход дает возможность выявить отслойку плодного яйца на ранних сроках и при возможности предупредить полный выкидыш. Также своевременное обращение за медицинской помощью позволяет избежать серьезных осложнений при неполном отхождении эмбриона. [11]
Анализы
Лабораторные исследования в комплексе с результатами УЗИ позволяют диагностировать выкидыш. Анализы, которые необходимо сдать пациентке:
- Клинический анализ крови.
- Определение уровня ХГЧ.
- Определение группы крови (при риске кровопотери).
- Анализ на ЗППП.
- Анализ на инфекционные заболевания.
- Микроскопическое исследование отделяемого шейки матки.
Анализ на хорионический гонадотропин человека – это гормон, образующийся после имплантации эмбриона в маточную полость. После выкидыша уровень ХГЧ повышен, что позволяет диагностировать самопроизвольный аборт. Анализ на инфекционные заболевания и другие лабораторные исследования позволяют определить, что стало причиной выкидыша и при возможности предупредить срывы будущих беременностей. [12]
Инструментальная диагностика
При ранней потере беременности проводится трансвагинальное или трансабдоминальное УЗИ для выявления признаков отслойки плодного яйца и задержки его остатков в матке. Первое УЗИ – это исследование через влагалище с помощью эндовагинального датчика, который позволяет максимально детально рассмотреть структуру матки и яичников.
Если трансвагинальное исследование провести невозможно, то показано трансабдоминальное. Его делают при полном мочевом пузыре. Оно позволяет изучить состояние органов малого таза, матки и придатков, выявить патологии репродуктивных органов.
Возможные результаты исследования:
- Полный аборт – средний внутренний диаметр плодного яйца >20-25 мм, эмбрион не визуализируется. Толщина эндометрия менее 15 мм, ранее были выявлены оставшиеся продукты зачатия.
- Неразвивающаяся беременность – эмбрион >7-8 мм, сердцебиение не визуализируется.
- При неполном выкидыше в матке присутствует ткань диаметром более 15 мм.
- Внематочная беременность – полость матки пуста, но увеличена в размерах, как и придатки. Есть признаки гиперплазии эндометрия.
- Септический выкидыш – признаки полного или неполного аборта, восходящее инфекционное поражение маточной полости и ее придатков, брюшины, абсцесс малого таза.
Если у женщины длинный или нерегулярный менструальный цикл, то показано повторное УЗИ через неделю после первого.
Дифференциальная диагностика
Обязательная составляющая обследований при отторжении плодного образования на ранних сроках беременности – это дифференциальная диагностика.
Выкидыш дифференцируют с такими патологиями:
- Новообразованиями влагалища и шейки матки. Обильные кровянистые выделения могут указывать на эктропион, то есть выворот слизистой оболочки канала шейки матки. Для выявления заболевания проводится осмотр в зеркалах, кольпоскопия.
- Еще одна возможная причина крови из влагалища – это ановуляторный цикл при котором часто наблюдаются задержки менструации. Для диагностики проводят тест на ХГЧ (отрицательный) и бимануальное исследование матки.
- Дифференциацию проводят с пузырным заносом. При данной патологии появляются выделения в виде пузырьков, а размеры матки больше предполагаемого срока вынашивания. Для подтверждения диагноза показано УЗИ.
- При внематочной беременности появляются кровянистые выделения, острые боли, чувство давления на мочевой пузырь. Тест на ХГЧ положительный. При бимануальной диагностике определяется болезненность при движении шейки матки. Орган меньших размеров, чем должен быть на сроке предполагаемой беременности. При пальпации маточных труб возможно утолщение и выбухание сводов. НА УЗИ в маточной трубе определяется плодное яйцо. При его разрыве происходит скопление крови в брюшной полости.
Результаты дифференциальной диагностики позволяют поставить окончательный диагноз относительно самопроизвольного аборта на ранних сроках. [13]
К кому обратиться?
Лечение отслойки на ранних сроках беременности
Если подозрения на отслойку плодного яйца подтверждены, то женщину направляют в больницу. Беременность, которую можно спасти требует стационарного лечения и врачебного наблюдения, поэтому пациентку госпитализируют. Основная цель лечения – расслабление матки, остановка кровотечения и продление вынашивания при условии жизнеспособного эмбриона/плода.
На данном этапе женщине должен быть обеспечен полный покой, как физический, так и эмоциональный. Даже слишком активная перистальтика кишечника представляет опасность, поэтому рекомендовано диетической питание с отказом от продуктов, которые слабят или провоцируют метеоризм. Под запрет попадают и половые контакты. [14]
Обязательная составляющая терапии – это медикаментозные средства, которые останавливают кровотечения, снижают тонус матки и обезболивают. Но при использовании лекарственных препаратов в первом триместре следует учитывать риск их тератогенного и эмбриотоксического действия. [15]
Лекарства
В большинстве случаев отслойка плодного яйца на ранних сроках вынашивания требует медикаментозного лечения. Лекарства подбирает врач, ориентируясь на состояние беременной, вид отторжения, срок и общее состояние здоровья.
- При угрожающем или начавшемся выкидыше очень часто проводится гормональная терапия. При ранее диагностированной недостаточности функции желтого тела применяют гестагены: Аллилэстренол, Туринал. Но такие препараты противопоказаны для женщин с гиперандрогенией надпочечникового генеза, поэтому им назначают кортикостероиды: Преднизолон, Дексаметазон.
- Прогестероновые препараты положительно воздействуют на гормональный статус беременной и устраняют угрозу невынашивания. Чаще всего пациенткам назначают Ацетомепрегенол.
- Для женщин с аномалии развития матки, гипоплазией, гипофункцией яичников кроме гестагенов назначают эстрогены: Этинилэстрадиол, Микрофоллин, Фолликулин, Эстрадиола дипропионат.
- Для пациенток с корригируемой гипофункцией яичников применяют препарат Хориогонин на фоне терапии гестагенами и эстрогенами.
- При начавшейся отслойке с кровотечениями применяют Аскорутин, Дицинон, Этамзилат.
- При неполном аборте для удаления плодного яйца может применяться внутривенное капельное введение Окситоцина или Простагландина F2.
- При длительном кровотечении после опорожнения матки показано применением препаратов, которые способствуют сокращению органа: Метилэргометрин, Эрготал, Эрготамина гидротартрат. Данные средства вводят подкожно, внутримышечно, медленно в вену или шейку матки.
Рассмотрим детальнее основные группы препаратов, применяемые при отторжении плодного яйца в первом триместре:
- Спазмолитические препараты
- Папаверин
Миотропное спазмолитическое средство. Снижает тонус и сократительную способность гладких мышц. Обладает сосудорасширяющими и спазмолитическими свойствами.
- Показания к применению: спазмы гладких мышц органов брюшной полости, спазмы мочевыводящих путей и мозговых сосудов, спазмы периферических сосудов.
- Способ применения: подкожно, внутримышечно и внутривенно. Дозировку и длительность терапии определяет лечащий врач.
- Противопоказания: непереносимость компонентов препарата, артериальная гипотензия, коматозное состояние, угнетение дыхания, глаукома, почечная недостаточность, бронхообструктивный синдром.
- Побочные реакции: головные боли и головокружение, сонливость, временное снижение остроты зрения, тошнота, нарушение стула, сухость во рту, повышение активности печеночных ферментов. Аритмия, учащенное сердцебиение, кожные аллергические реакции, апноэ. Передозировка имеет схожие признаки. Специфического антидота нет, лечение симптоматическое.
Форма выпуска: ампулы по 2 мл, 10 штук в упаковке.
- Но-шпа
Лекарственное средство с активным компонентом – дротаверин. Оказывает сильное и длительное спазмолитическое действие на организм. Расширяет сосуды и нормализует перистальтику кишечника. Не проникает через гематоэнцефалический барьер и не оказывает негативного воздействия на ЦНС.
- Показания к применению: спазмы гладкомышечной мускулатуры различной этиологии и локализации, головные боли и напряженные состояния, альгодисменорея, колит, гастрит.
- Способ применения: по 120-240 мг в сутки, разделенных на 2-3 приема. Продолжительность терапии зависит от тяжести болезненного состояния.
- Побочные действия: головные боли, головокружение, нарушения со стороны ЦНС, затруднение дефекации, тошнота и рвота, тахикардия, гипотония, аллергические реакции.
- Противопоказания: гиперчувствительность к компонентам препарата, почечная/печеночная недостаточность, непереносимость лактозы, лактация, сердечная недостаточность,
- Передозировка: нарушение ритма и проводимости сердечной мышцы. Лечение направлено на поддержание нормального функционирования организма.
Форма выпуска: таблетки по 10 штук в блистере, по 2 блистера в упаковке.
- Метацин
М-холинолитическое средство, применяемое при заболеваниях со спазмами гладкой мускулатуры. Назначается при язвенной болезни органов ЖКТ, гастрите, почечной и печеночной колике. В анестезиологии для уменьшения секреции слюнных и бронхиальных желез.
Способ применения: внутрь по 20-40 мг 2-3 раза в сутки, парентерально по 0,5-2 мл 0,1% раствора. Побочные действия и симптомы передозировки проявляются затрудненным мочеиспусканием, сухостью во рту, запорами. Метацин противопоказан при повышенном внутриглазном давлении, гипертрофии предстательной железы. Препарат имеет две формы выпуска: таблетки 20 мг по 10 штук в упаковке, ампулы 1 мл 0,1% раствора по 10 штук в пачке.
- Баралгин
Обладает выраженными спазмолитическими и болеутоляющими свойствами. Применяется при спазмах гладкой мускулатуры: спазмы мочеточников, спастическая дисменорея, спазмы желудка и кишечника, тенезмы мочевого пузыря и другие патологии.
- Препарат принимают перорально по 1-2 таблетки 2-3 раза в сутки. В особо тяжелых случаях Баралгин вводят внутримышечно или внутривенно.
- Противопоказания: непереносимость компонентов препарата, гранулоцитопения, тахиаритмия, глаукома, гипертрофия простаты, недостаточность коронарного кровообращения.
- Побочные действия: аллергические реакции. Передозировка имеет схожие признаки, лечение симптоматическое.
Форма выпуска: таблетки по 20 штук и ампулы 5 мл по 5 штук в упаковке.
Также для расслабления мускулатуры матки поможет внутримышечное введение 25% раствора магния сульфата.
- Кровоостанавливающие
- Этамзилат
Увеличивает образование мукополисахаридов в стенках капилляров и повышает их устойчивость. Нормализует их проницаемость, улучшает микроциркуляцию и оказывает гемостатическое действие.
Стимулирует образование III фактора свертывания крови, нормализует скорость склеивания тромбоцитов. Не влияет на протромбиновое время, не вызывает повышенную свертываемость крови и не способствует образованию тромбов.
- Показания к применению: капиллярные кровотечения при диабетических ангиопатиях. Оперативные вмешательства в оториноларингологии и офтальмологии, стоматологии, урологии в хирургической и гинекологической практике. Экстренные случаи при кишечных и легочных кровотечениях и геморрагических диатезах.
- Способ применения: внутривенно, внутримышечно, перорально, подконъюнктивально, ретробульбарно. Дозировку и длительность терапии определяет лечащий врач.
- Противопоказания: кровотечения, вызванные антикоагулянтами. С осторожностью назначается для пациентов с тромбозами и эмболиями в анамнезе. Случаев передозировки и побочных реакций не выявлено.
Форма выпуска: раствор 12,5% в ампулах 2 мл по 10, 50 ампул в упаковке. Таблетки 250 мг по 50 и 100 штук в упаковке.
- Тренакса
Антифибринолитический препарат, содержит действующее вещество – транексамовая кислота. Замедляет процесс фибринолиза, оказывает местный и системный гемостатический эффект. Хорошо проникает в синовиальную жидкость, создавая равные плазменным концентрации. В церебральной жидкости уровень активных компонентов около 10%. Транексамовая кислота не связывается с альбуминами плазмы. Выводится почками в неизменном виде и в форме метаболитов.
- Показания к применению: непродолжительная терапия геморрагии для пациентов с повышением общего фибринолиза, в том числе при злокачественных поражениях поджелудочной и предстательной железы, оперативных вмешательствах, послеродовых кровотечениях. Носовые, маточные и ЖКТ кровотечения, гематурии, кровотечения после конизации шейки матки, простатектомии. Наследственный ангионевротический отек и кожные аллергические заболевания.
- Способ применения: перорально по 1-1,5 г 2-3 раза в сутки. Продолжительность лечения зависит от тяжести болезненного состояния.
- Побочные действия: боли в эпигастральной области, тошнота, рвота, нарушения стула, головные боли и головокружение, крапивница, зуд, тромбоз, тромбоэмболия.
- Противопоказания: индивидуальная непереносимость составляющих препарата, выраженные нарушения функции почек, тромбофлебит, макроскопическая гематурия, инфаркт миокарда, субарахноидальные кровоизлияния, высокий риск тромбообразования.
- Передозировка: боли в эпигастральной области, тошнота и рвота, ортостатическая гипотензия. Специфического антидота нет, лечение симптоматическое.
Форма выпуска: таблетки по 6 штук в стрипе, по 2 стрипа в упаковке.
- Аскорутин
Понижает проницаемость капилляров, блокирует фермент гиалуронидазы. Предупреждает перекисное окисление липидов клеточных мембран. Применяется при повышенной проницаемости сосудов, гиповитаминозе и авитаминозе Р.
Препарат принимают по 1 таблетке 2-3 раза в сутки. Не используется при непереносимости активных компонентов. Случаев передозировки и побочных реакций не выявлено. Аскорутин выпускается в форме таблеток по 10 и 50 штук в упаковке.
- Дицинон
Антигеморрагическое средство. Подавляет расщепление мукополисахаридов сосудистой стенки, нормализует ее проницаемость при патологических процессах. Препарат действует гемостатически, увеличивает скорость образования первичного тромба. Не оказывает воздействия на протромбиновое время и не обладает гиперкоагуляционным действием.
Проявляет активность через 5-10 минут при инъекционном введении и через 1-2 часа при пероральном приеме. Сохраняет свое действие в течение 4-8 часов. При прохождении курса лечения терапевтический эффект сохраняется 5-8 дней.
- Показания к применению: паренхиматозные и капиллярные кровотечения при оперативных вмешательствах в отоларингологии, офтальмологии, стоматологии, гинекологии. Неотложная хирургия для остановки острых кровотечений, заболевания системы крови, геморрагические диатезы.
- Способ применения: внутривенно/внутримышечно, перорально. Дозировку и продолжительность лечения определяет лечащий врач.
- Побочные действия: головные боли и головокружения, нарушение чувствительности нижних конечностей. Тошнота, рвота, изжога, тяжесть в подложечной области. Снижение артериального давления, гиперемия кожных покровов.
- Противопоказания: геморрагии и кровотечения при передозировке антикоагулянтами, порфирия, тромбоэмболия, тромбозы. Случаи острой передозировки не зафиксированы.
Форма выпуска: таблетки по 50 и 500 мг, 5% и 12,5% раствор для инъекций.
- Седативные
- Персен
Лекарственное средство с мягким седативным эффектом на растительной основе. Содержит экстракт валерианы и мелиссы. Успокаивает, снимает раздражительность и психоэмоциональное напряжение, возбуждение. Улучшает засыпание, но не вызывает сонливости днем.
- Показания к применению: неврозы, психоэмоциональное возбуждение, снижение внимания, бессонница, беспокойство, вегетососудистая дистония. Психосоматические расстройства при стрессогенных факторах. Отмена сильнодействующих седативных препаратов.
- Способ применения: перорально по 2-3 капсулы 1-3 раза в сутки. Продолжительность лечения определяет лечащий врач.
- Побочные действия: реакции гиперчувствительности, склонность к запорам.
- Противопоказания: непереносимость составляющих препарата, педиатрическая практика.
- Передозировка: слабость, головные боли и головокружение, тошнота, спастические боли во внутренних органах, тремор конечностей, мидриаз. Болезненные симптомы проходят самостоятельно через сутки после приема.
Форма выпуска: таблетки с кишечнорастворимой оболочкой в блистерах по 40 штук, капсулы по 20 штук в упаковке.
- Ново-Пассит
Комбинированное средство в состав которого входит гвайфенезин и комплекс экстрактов лекарственных растений: боярышник, хмель, зверобой, мелисса, страстоцвет, бузина черная, валериана. Обладает успокаивающими и противотревожными свойствами. Устраняет психическое напряжение и страх. Способствует расслаблению гладких мышц.
- Показания к применению: раздражительность, легкие формы неврастении, тревога, страх, усталость, нарушение памяти, психическое истощение. Расстройства сна, головные боли, мигрень, нервно-мышечная возбудимость. Дерматозы, функциональные заболевания ЖКТ, вегетососудистая дистония.
- Способ применения: сироп и таблетки принимают перорально. Дозировку и длительность терапии определяет врач, индивидуально для каждого пациента.
- Побочные действия: головные боли и головокружение, усталость, снижение концентрации внимания, тошнота, рвота, изжога, мышечная слабость, зуд, запоры.
- Противопоказания: мышечная слабость, гиперчувствительность к компонентам препарата, тяжелые нарушения ЖКТ, педиатрическая практика.
Форма выпуска: раствор для приема внутрь во флаконах 100 мл, таблетки по 10 штук в блистере.
В качестве успокаивающего средства можно применять настой корня валерианы или травы пустырника по 1 столовой ложке три раза в сутки. Полезными будут чаи и отвары на основе мяты, мелиссы, ромашки.
- Адреномиметики, оказывающие тормозящий эффект на сократительную активность миометрия.
- Партусистен
Токолитическое средство из фармакологической группы бета2-адреностимуляторов. По своему механизму действию схож с Фенотеролом.
- Показания к применению: угроза преждевременных родов. Не оказывает негативного воздействия на плод и младенца.
- Способ применения: внутривенно капельно по 0,5 мг в 250-500 мл 5% раствора глюкозы. Перорально по 5 мг каждые 2-3 часа, максимальная суточная дозировка 40 мг. Продолжительность лечения 1-3 недели.
- Побочные действия: тахикардия, тремор конечностей, снижение артериального давления, потливость, тошнота и рвота, мышечная слабость.
- Противопоказания: нарушения сердечного ритма, пороки сердца, тиреотоксикоз, глаукома.
Форма выпуска: таблетки по 0,5 мг и ампулы по 0,025 мг.
- Фенотерол
Адреномиметическое средство, стимулирует бетагадренорецепторы матки и бронхов. Применяется для купирования приступов бронхиальной астмы, при эмфиземе легких, спастическом астмоидном бронхите. Способ применения и дозировка индивидуальны для каждого пациента, поэтому подбираются лечащим врачом.
Побочные действия проявляются тремором конечностей, тахикардией, повышенным беспокойством, чувством усталости, потливостью, головными болями. Для лечения показано уменьшение дозировки.
Медикамент противопоказан при сердечной аритмии, выраженном атеросклерозе. Фенотерол выпускается в форме таблеток по 5 мг, ампулах для инъекций по 0,5 мг, а также в виде аэрозольного баллона на 15 мл (300 разовых доз).
- Ритодрин
Медикамент, который по своему механизму действия схож с фенотеролом, сальбупартуром и другими бета2-адреномиметиками. Расслабляет маточную мускулатуру. Используется как токолитическое средство при угрозе преждевременного прерывания беременности.
- Способ применения: внутрь по 5-10 мг 3-6 раз в сутки. Продолжительность лечения 1-4 недели. При подозрении на отслойку плодного яйца на ранних сроках препарат вводят внутривенно. 50 мг лекарства разводят в 500 мл изотонического раствора натрия хлорида и вводят капельно (10-15 капель в минуту).
- Побочные действия: учащенное сердцебиение, тремор конечностей, мышечная слабость, повышенная потливость, тошнота и рвота, снижение артериального давления. Болезненные симптомы уменьшаются при внутривенном введении 30 мг Верапамила.
- Противопоказания: нарушения сердечного ритма, заболевания щитовидной железы, пороки сердца, повышенное внутриглазное давление.
Форма выпуска: ампулы по 10 мг и таблетки по 5 мг.
- Гормональные средства
- Утрожестан
Лекарственное средство с действующим веществом – натуральный микронизированный прогестерон. При введении в организм нормализует секреторные трансформации в слизистой оболочке матки. Способствует переходу эндометрия из пролиферативной фазы в секреторную. При беременности снижает сократимость и возбудимость миометрия и маточных труб. Стимулирует преобразование в концевых элементах молочных желез. [16]
- Показания к применению: перорально препарат используют при бесплодии из-за недостаточности желтого тела яичника, нарушениях менструального цикла, мастопатии, предменструальном синдроме.
- Интравагинальное введение капсул показано для поддержания лютеиновой фазы менструации, в качестве заместительной гормональной терапии при преждевременной менопаузе. Назначается при бесплодии из-за недостаточности желтого тела яичника, для профилактики миомы матки и эндометриоза. Препарат эффективен при угрожающем аборте и для лечения привычной потери беременности из-за прогестероновой недостаточности.
- Способ применения: таблетки принимают перорально по 200-300 мг в сутки, разделенных на два приема. Капсулы вводят глубоко во влагалище с дозировкой подобранной лечащим врачом. При угрожающем аборте и при превентивном лечении привычного невынашивания применяют по 400-800 мг интравагинально.
- Побочные действия: межменструальные кровотечения, головные боли и головокружение, сонливость, реакции гиперчувствительности. Передозировка имеет схожие признаки, лечение симптоматическое.
- Противопоказания: кровотечения из половых путей, склонность к тромбозам, неполный аборт, злокачественные поражения репродуктивных органов и молочных желез, порфирия. Не используется при тяжелых нарушениях печеночных функций, аллергических реакциях на компоненты медикамента. [17]
Форма выпуска: таблетки 100 мг по 30 штук в блистере, капсулы для интравагинального введения 200 мг по 14 штук в упаковке.
- Дюфастон
Лекарственное средство с действующим веществом – дидрогестерон (аналог натурального прогестерона). Не оказывает эстрогенного, кортикоидного и андрогенного действия. Не нарушает термогенез и не влияет на метаболические процессы. Избирательно воздействует на прогестиновые рецепторы слизистой матки. Не влияет на овуляцию фолликула.
- Показания к применению: недостаточность эндогенного прогестерона, угрожающий аборт, привычная потеря плода, предменструальный синдром. Заместительная гормональная терапия, менопаузальный синдром.
- Способ применения: при угрожающем аборте принимают по 40 мг раз в сутки, затем по 10 мг через 8 часов в течение 1 недели. В дальнейшем дозировку понижают, но при новой угрозе аборта дозы восстанавливают. Лекарство можно принимать до 12-20 недели вынашивания. При дисфункциональных кровотечениях принимают по 10 мг два раза в сутки в сочетании с этинилэстрадиолом 0,05 мг. При планировании беременности или привычном невынашивании – по 10 мг два раза в день с 11 по 25 день менструального цикла.
- Побочные действия: в редких случаях развиваются кровотечения. Возможно развитие гиперчувствительности к препарату.
- Противопоказания: непереносимость дидрогестерона или других компонентов лекарства, синдром Ротора и Дабина-Джонсона. Случаев передозировки не зафиксировано.
Форма выпуска: таблетки для перорального применения.
Согласно статистике, при своевременном обращении за медицинской помощью около 80% случаев отторжения плодного образования заканчивается выздоровлением пациентки без развития осложнений. При позднем обращении за медицинской помощью сохранение беременности является невозможным. При неполном опорожнении маточной полости проводится хирургическое выскабливание продуктов зачатия. Длительность лечения индивидуальна для каждой пациентки, но в среднем – не менее 10-14 дней. [18]
Витамины
Витаминотерапия является обязательной составляющей лечения любого заболевания или патологического состояния. Витамины рекомендованы на ранних сроках беременности и при отслойке плодного яйца. Чаще всего женщинам назначают такие полезные вещества:
- Витамин Е
Токоферол улучшает репродуктивные функции, поэтому его назначают для успешного зачатия. Обладает антиоксидантными свойствами, нормализует работу нервной системы, защищает от стрессов. Способствует нормальному развитию плода в первом триместре и отвечает за ЦНС малыша, защищает от негативных факторов окружающей среды. [19]
Принимать витамин Е следует после консультации с лечащим врачом. Это связано с риском развития аллергических реакций и расстройств со стороны ЖКТ. Токоферол выпускается в жидкой форме и в виде капсул, которые принимают перорально. На ранних сроках витамин принимают по 200 мг в сутки, разделенных на два приема. Продолжительность лечения не должна превышать 1 месяц. [20], [21]
- Фолиевая кислота
Витамин В9 относится к группе антианемических водорастворимых веществ. Стимулирует кроветворение, участвует в образовании эритроцитов, лейкоцитов и тромбоцитов. Способствует усвоению железа. Фолиевая кислота принимает участие в синтезе аминокислот ДНК и РНК, поддержании нормального уровня гомоцистеина и в созревании яйцеклетки. [22]
В9 стимулирует работу головного мозга, улучшает память и настроение. Нормализует женский гормональный фон. Применение витамина до зачатия и в первом триместре снижает риск развития патологий у плода. [23]
Дефицит фолиевой кислоты может спровоцировать отслойку плаценты и самопроизвольный аборт. Повышает вероятность врожденных пороков и аномалий у плода, к примеру дефект нервной трубки, расщепление неба и другое. Фолиевую кислоту принимают по 0,4 мг в сутки. Передозировка препаратом вызывает повышенную возбудимость, расстройства ЖКТ, функциональные изменения в почках. [24]
- Магне В6
Магний принимает участие во многих биохимических процессах организма. Вещество нормализует работу иммунной, нервной и мышечной системы, ускоряет обменные процессы, а также способствует восстановлению костных тканей. В период вынашивания потребность организма в данном микроэлементе возрастает в 2-3 раза. [25]
Дефицит магне В6 негативно сказывается на женском здоровье и формировании плода. Это может привести к порокам развития суставов и митрального клапана сердца. Возрастает риск выкидыша и преждевременных родов. Дозировку витамина и продолжительность его применения определяет лечащий врач, индивидуально для каждого пациента.
Физиотерапевтическое лечение
При угрозе отслойки плодного яйца на ранних сроках вынашивания, женщине могут назначить физиотерапию. Такое лечение направлено на ликвидацию угрозы прерывания беременности и для снижения медикаментозной нагрузки на организм.
Чаще всего пациенткам назначают физиопроцедуры, воздействующие на сократительную способность матки, центральные или периферические механизмы.
Физиотерапевтическое лечение показано в таких случаях:
- Риск самопроизвольного аборта.
- Ранний токсикоз с тошнотой и рвотой.
- Гестоз.
- Задержка роста плода.
- Перенашивание беременности.
- Расхождение лобковых костей.
- Лактостаз, послеродовой эндометрит.
При угрозе отторжения плодного образования применяют такие физиопроцедуры:
- Эндоназальная гальванизация.
- Электрофорез магния синусоидальным модулированным током.
- Индуктотермия области почек.
- Электрорелаксация матки с помощью переменного синусоидального тока.
Если причиной отслойки является истмико-цервикальная недостаточность, то медикаментозная терапия и физиотерапия являются вспомогательными методами. Основной метод лечения – хирургическая коррекция.
Народное лечение
Нетрадиционные лечебные рецепты при отслойке плодного яйца в большинстве случаев малоэффективны и даже опасны. Но некоторые женщины все еще прибегают к народной терапии. Рассмотрим самые безопасные методы, основанные на лекарственных растениях:
- Столовую ложку коры калины залейте 500 мл кипятка и проварите на слабом огне 10 минут. Охладите, процедите. Принимайте по ½ стакана 3 раза в сутки.
- 100 г сухой травы тысячелетника и 50 г травы горца почечуйного измельчите и соедините. Принимайте травяной порошок по ½ чайной ложки 3 раза в день за 30 минут до еды.
- Возьмите 5 г свежих листьев или корней одуванчика. Залейте кипятком и проварите 5-7 минут на среднем огне. Принимайте по 50 мл 3 раза в сутки.
- Смешайте в равных пропорциях свежие цветы зверобоя и календулы. Залейте 250 мл кипятка и дайте настояться 30-40 минут. Процедите и принимайте по 2 стакана в сутки, добавляя ложку меда.
Все вышеперечисленные рецепты применяют при угрозе выкидыша в первом триместре. Перед использованием методов народной медицины следует проконсультироваться с лечащим врачом и получить его разрешение.
Лечение травами
Лекарственные травы – это еще один нетрадиционный подход в лечении отслойки плодного яйца на ранних сроках вынашивания.
Для предупреждения выкидыша могут быть использованы такие травяные рецепты:
- Возьмите по 2 части рожи посевной, цветов ноготков и травы дягиля лекарственного. Соедините их с 1 частью листьев крапивы двудомной и корневищами лапчатки прямостоячей. Две столовые ложки сбора залейте 500 мл кипятка и дайте настояться 3 часа. Процедите и принимайте по ½ стакана 3 раза в сутки за 30 минут до еды.
- Три столовые ложки календулы (листья и соцветия) залейте 1 литром воды и поставьте на средний огонь. Жидкость должна увариться в половину. Охлажденный отвар процеживают и принимают по 50 мл 2-3 раза в сутки перед едой.
- Возьмите 3 части корня солодки и девясила, добавьте к ним 2 части плодов черной смородины. Тщательно перемешайте травы и соедините с 1 частью корня лапчатки и крапивы двудомной. 2-3 ложки сбора залейте 250-300 мл кипятка, проварите на среднем огне 20-30 минут. Охладите, процедите и принимайте по ½ стакана 3 раза в день до еды.
Перед использованием вышеперечисленных рецептов следует проконсультироваться с лечащим врачом и убедиться в отсутствии аллергических реакций на растительные составляющие рецептов.
Гомеопатия
Альтернативный метод лечения самопроизвольного аборта в первые месяцы вынашивания – это гомеопатия. Если есть угроза выкидыша, то могут быть использованы такие гомеопатические препараты:
- Aconite – угроза аборта после нервного переживания, стресса, приступа гнева.
- Arnica – отторжение плодного яйца после травмы, сильное кровотечение.
- Belladonna – тянущие боли внизу живота и в спине, обильные кровянистые выделения.
- Caulophyllum – привычный выкидыш, болезненные ощущения в спине и животе. Сокращения матки с небольшими кровянистыми выделениями.
- Chamomilla – аборт после сильного нервного возбуждения.
- Cimicifuga – острые боли в нижней части живота.
- Sabina – обильные кровянистые выделения. Боли в спине, переходящие на низ живота.
- Secale – риск отслойки, обильное кровотечение, сильные боли.
- Sepia – острые боли и слабость, мышечные спазмы.
- Viburnum – выкидыши в анамнезе, боли в животе, спине и бедрах.
Все лекарства и их дозировку подбирает врач гомеопат, оценивания состояние пациентки.
Хирургическое лечение
При неполном выкидыше, септическом аборте и в случае массивного кровотечения показано хирургическое лечение. Перед операцией проводят ультразвуковое исследование, которое выявляет остатки плодного яйца в маточной полости. В зависимости от результатов УЗИ могут быть назначены такие виды чистки:
- Аспирационный кюретаж – остатки зародыша небольшие и их можно отсосать вакуумом. [26]
- Выскабливание – плод погиб, но не полностью вышел из матки.
Лечение проводится под общим или местным наркозом. Для операции используют специальные инструменты, раскрывающие шейку матки и удаляющие верхний слой эндометрия. Длительность процедуры занимает около 15-25 минут. После этого пациентка проводит пару часов под врачебным наблюдением и если нет осложнений, то отправляется домой.
После выскабливания возможно развитие таких осложнений, часть из которых являются нормальными:
- Умеренные боли внизу живота, похожие на менструальные. Сохраняются от пары часов до нескольких дней и не требуют лечения.
- Обильные кровянистые выделения. В норме длятся не более 10 дней. Если кровотечение сохраняется дольше, то это может быть признаком спазма шейки матки и требует дополнительного лечения.
- Риск инфицирования и развитие сепсиса.
- Опасность неполного извлечения остатков плодной ткани. Вызывает сильную кровопотерю и требует срочного хирургического вмешательства.
- Риск повреждения шейки или тела матки во время операции. Неправильные действия хирурга могут привести к перфорации матки или разрыву ее тканей.
Ткани, полученные в результате операции после выкидыша отправляют на гистологическое исследование. Это необходимо для подтверждения маточной беременности, исключения внематочной беременности, трофобластической болезни.
Для того чтобы свести к минимуму риск выкидышей в будущем, следует пройти комплексное медицинское обследование. Это позволит определить причины отторжения плодного образования и устранить их.
Профилактика
Специфических методов профилактики отслойки плодного яйца в первые месяцы беременности не разработано. Для снижения риска развития дефектов нервной трубки у плода, которые могут вызывать выкидыши показан прием фолиевой кислоты во время планирования беременности и в течение первого триместра.
Немаловажное значение имеет планирование зачатия. При подготовке к беременности и для снижения угрозы самопроизвольного аборта, будущие родители должны пройти медицинское обследование и сдать ряд анализов:
- Анализ на ЗППП и инфекционные заболевания.
- Генетические тесты.
- Обследование репродуктивной системы.
- УЗИ органов малого таза у женщины.
- Определение биосовместимости супругов и другие анализы.
Регулярное посещение гинеколога и своевременная постановка на учет в женской консультации, также являются профилактическим методом. Врачебная консультация и ранние скрининги позволяют оценить состояние протекающей беременности.
Будущей маме показано полноценное питание, умеренные физические нагрузки и минимум стресса. Также следует отказаться от вредных привычек, которые негативно сказываются как на женском организме, так и на развитии плода.
Прогноз
Отслойка плодного яйца на ранних сроках беременности имеет благоприятный исход. При одном самопроизвольном аборте риск нарушения следующей беременности составляет около 20%. Если у женщины два самопроизвольных выкидыша подряд, то проводится комплексное обследование, направленное на выявление причин данной аномалии.
Не стоит забывать и про психологическую реабилитацию. После выкидыша женщина сталкивается с сильным стрессом и депрессией, поэтому ей необходима восстановительная терапия. Планировать новую беременность можно не ранее чем через 6-12 месяцев. При этом очень важно исключить все факторы, которые привели к аборту в прошлом.

