Медицинский эксперт статьи
Новые публикации
Злокачественные опухоли век
Последняя редакция: 19.11.2021

Весь контент Web2Health проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
В 60-70-е годы XX в. в офтальмологии было выделено самостоятельное клиническое направление - офтальмоонкология, которая должна решать вопросы диагностики и лечения опухолей органа зрения. Опухоли этой локализации характеризуются большим полиморфизмом, своеобразием клинического и биологического течения. Диагностика их трудна, для ее проведения требуется комплекс инструментальных методов исследования, которыми владеют офтальмологи. Наряду с этим необходимы знания о применении диагностических мероприятий, используемых в общей онкологии. Значительные сложности возникают при лечении опухолей глаза, его придаточного аппарата и орбиты, так как в малых объемах глаза и орбиты сконцентрировано большое количество важных для зрения анатомических структур, что усложняет проведение лечебных мероприятий с сохранением зрительных функций.
Эпидемиология
Ежегодная заболеваемость опухолями органа зрения по обращению больных составляет 100-120 на 1 млн населения. Заболеваемость среди детей достигает 10-12 % от показателей, установленных для взрослого населения. С учетом локализации выделяют опухоли придаточного аппарата глаза (веки, конъюнктива), внутриглазные (сосудистая оболочка и сетчатка) и орбиты. Они различаются по гистогенезу, клиническому течению, профессиональному и жизненному прогнозу.
Среди первичных опухолей первое место по частоте занимают опухоли придаточного аппарата глаза, второе - внутриглазные и третье - опухоли орбиты.
Опухоли кожи век составляют более 80 % всех новообразований органа зрения. Возраст больных от 1 года до 80 лет и более. Преобладают опухоли эпителиального генеза (до 67%).
Причины злокачественных опухолей век
Злокачественные опухоли век представлены в основном раком кожи и аденокарциномой мейбомиевой железы. В развитии играют роль избыточное ультрафиолетовое облучение, особенно у лиц с чувствительной кожей, наличие незаживающих язвенных поражений или влияние папилломатозного вируса человека.
Симптомы злокачественных опухолей век
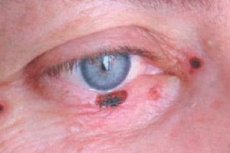
Базально-клеточный рак век
Базально-клеточный рак век составляет 72-90 % среди злокачественных эпителиальных опухолей. До 95 % случаев его развития приходится на возраст 40-80 лет. Излюбленная локализация опухоли - нижнее веко и внутренняя спайка век. Выделяют узловую, разъедающе-язвенную и склеродермоподобную формы рака.
Клинические признаки зависят от формы опухоли. При узловой форме границы опухоли достаточно четкие; она растет годами, по мере увеличения размеров в центре узла появляется кратерообразное западение, иногда прикрытое сухой или кровянистой корочкой, после снятия которой обнажается мокнущая безболезненная поверхность; края язвы каллезные.
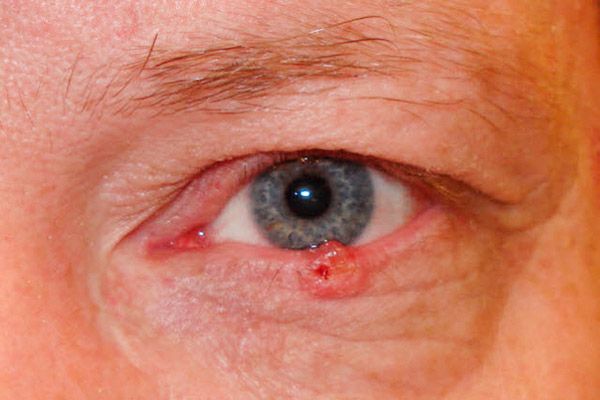
При разъедающе-язвенной форме вначале появляется маленькая, практически незаметная безболезненная язвочка с приподнятыми в виде вала краями. Постепенно площадь язвы увеличивается, она покрывается сухой или кровянистой коркой, легко кровоточит. После снятия корочки обнажается грубый дефект, по краям которого видны бугристые разрастания. Язва чаще локализуется вблизи маргинального края века, захватывая всю его толщу.
Склеродермоподобная форма в начальной стадии представлена эритемой с мокнущей поверхностью, покрытой желтоватыми чешуйками. В процессе роста опухоли центральная часть мокнущей поверхности замещается достаточно плотным белесоватым рубцом, а прогрессирующий край распространяется на здоровые ткани.
Чешуйчато-клеточный рак век
Чешуйчато-клеточный рак век составляет 15-18 % всех злокачественных опухолей век. Заболевают преимущественно лица старшего возраста с чувствительной к инсоляции кожей.
Предрасполагающими факторами являются пигментная ксеродерма, окулокутанный альбинизм, хронические кожные заболевания век, длительно не заживающие язвочки, избыточное ультрафиолетовое облучение.
В начальной стадии опухоль представлена слабовыраженной эритемой кожи, чаще нижнего века. Постепенно в зоне эритемы появляется уплотнение с гиперкератозом на поверхности. Вокруг опухоли возникает перифокальный дерматит, развивается конъюнктивит. Опухоль растет в течение 1-2 лет. Постепенно в центре узла образуется углубление с изъязвленной поверхностью, площадь которой постепенно увеличивается. Края язвы плотные, бугристые. При локализации у края век опухоль быстро распространяется в орбиту.
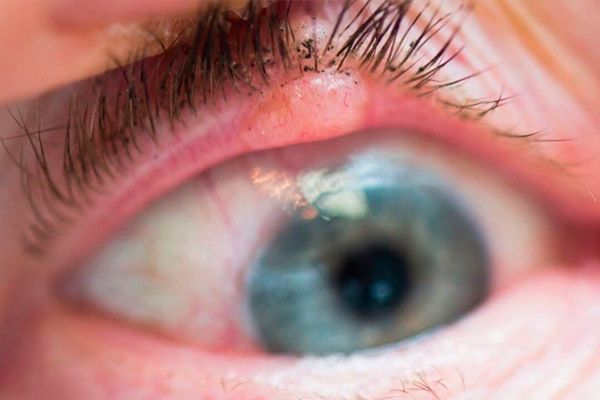
Лечение рака век планируется после получения результатов гистологического исследования материала, полученного при биопсии опухоли. Хирургическое лечение возможно при диаметре опухоли не более 10 мм. Использование микрохирургической техники, лазерного или радиохирургического скальпеля повышает эффективность лечения. Может быть проведена контактная лучевая терапия (брахитерапия) или криодеструкция. При локализации опухоли вблизи интермаргинального пространства можно осуществить только наружное облучение или фотодинамическую терапию. В случае прорастания опухоли на конъюнктиву или в орбиту показана поднадкостничная экзентерация последней.
При своевременном лечении 95 % больных живут более 5 лет.
Аденокарцинома мейбомиевой железы (железа хряща века)
Аденокарцинома мейбомиевой железы (железа хряща века) составляет менее 1 % всех злокачественных опухолей век. Обычно опухоль диагностируют в пятой декаде жизни, чаще у женщин. Опухоль располагается под кожей, как правило, верхнего века в виде узла с желтоватым оттенком, напоминающего халазион, который рецидивирует после удаления или начинает агрессивно расти после медикаментозного лечения и физиотерапии.
После удаления халазиона обязательно выполняют гистологическое исследование капсулы.
Аденокарцинома может проявляться блефароконъюнктивитом и мейбомитом, растет быстро, распространяется на хрящ, пальпебральную конъюнктиву и ее своды, слезоотводящие пути и полость носа. С учетом агрессивного характера роста опухоли хирургическое лечение не показано. При опухолях небольших размеров, ограниченных тканями век, можно использовать наружное облучение.
В случае появления метастазов в региональных лимфатических узлах (околоушных, подчелюстных) следует провести их облучение. Наличие признаков распространения опухоли на конъюнктиву и ее своды обусловливает необходимость экзентерации орбиты. Опухоль характеризуется чрезвычайной злокачественностью. В течение 2-10 лет после лучевой терапии или хирургического лечения рецидивы возникают у 90 % больных. От дистантных метастазов в течение 5 лет умирают 50-67 % больных.
Меланома век
Меланома век составляет не более 1 % всех злокачественных опухолей век. Пик заболеваемости приходится на возраст 40-70 лет. Чаще болеют женщины. Выделены факторы риска развития меланомы: невусы, особенно пограничный, меланоз, индивидуальная повышенная чувствительность к интенсивному солнечному облучению. Считают, что в развитии меланомы кожи солнечный ожог боле опасен, чем при базально-клеточном раке. Факторами риска являются также неблагоприятный семейный анамнез, возраст старше 20 лет и белый цвет кожи. Опухоль развивается из трансформированных внутрикожных меланоцитов.
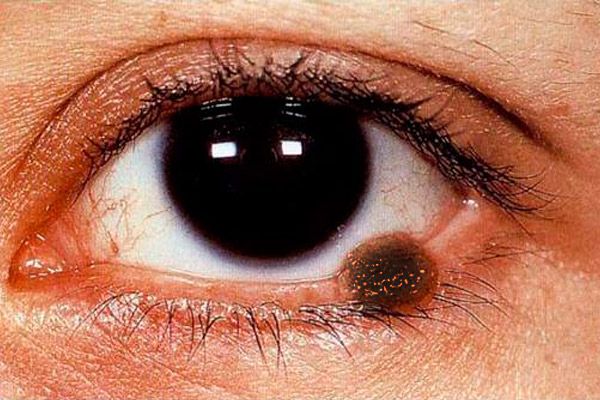
Клиническая картина меланомы век полисимптомна. Меланома век может быть представлена плоским очагом поражения с неровными и нечеткими краями светло-коричневого цвета, по поверхности - гнездная более интенсивная пигментация.
Узловая форма меланомы (чаще наблюдается при локализации на коже век) характеризуется заметной проминенцией над поверхностью кожи, рисунок кожи в этой зоне отсутствует, пигментация выражена в большей степени. Опухоль быстро увеличивается, поверхность ее легко изъязвляется, наблюдаются спонтанные кровотечения. Даже при самом легком прикосновении марлевой салфетки или ватного тампона к поверхности такой опухоли на них остается темный пигмент. Вокруг опухоли кожа гиперемирована в результате расширения перифокальных сосудов, виден венчик распыленного пигмента. Меланома рано распространяется на слизистую оболочку век, слезное мясцо, конъюнктиву и ее своды, в ткани орбиты. Опухоль метастазирует в региональные лимфатические узлы, кожу, печень и легкие.
Лечение меланомы век следует планировать только после полного обследования пациента с целью выявления метастазов. При меланомах с максимальным диаметром менее 10 мм и отсутствии метастазов можно произвести ее хирургическое иссечение с использованием лазерного скальпеля, радиоскальпеля или электроножа с обязательной криофиксацией опухоли. Удаление очага поражения сквозное, отступя не менее 3 мм от видимых (под операционным микроскопом) границ. Криодеструкция при меланомах противопоказана. Узловые опухоли диаметром более 15 мм с венчиком расширенных сосудов не подлежат локальному иссечению, так как в этой фазе, как правило, уже наблюдаются метастазы. Лучевая терапия с использованием узкого медицинского протонного пучка является альтернативой экзентерации орбиты. Облучению следует подвергнуть и регионарные лимфатические узлы.
Прогноз для жизни очень тяжелый и зависит от глубины распространения опухоли. При узловой форме прогноз хуже, поскольку рано возникает инвазия опухолевыми клетками тканей по вертикали. Прогноз ухудшается при распространении меланомы на реберный край века, интермаргинальное пространство и конъюнктиву.


 [
[