Медицинский эксперт статьи
Новые публикации
Трофобластическая болезнь
Последняя редакция: 23.04.2024

Весь контент Web2Health проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
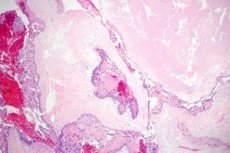
Трофобластическая (гестационная) болезнь - общий термин для спектра связанных с беременностью пролиферативных аномалий, производных трофобласта. Важный признак трофобластической болезни - образование лютеиновых кист яичников, наблюдающееся в 50% случаев. У большинства больных встречаются двусторонние лютеиновые кисты, которые могут достигать больших размеров и заполнять всю брюшную полость.
Код по МКБ-10
Эпидемиология
Частота трофобластической болезни имеет определенную географическую закономерность - варьируя от 0,36% в азиатских до 0,008% в европейских странах (по отношению к числу беременностей). Такую эпидемиологию связывают с нарушением иммунного статуса у женщин с большим количеством беременностей и коротким интервалом между ними. Однако точного объяснения этому факту до сих пор не найдено.
Симптомы трофобластической болезни
Ведущий симптом трофобластической болезни - после аменореи возникает маточное кровотечение, иногда сопровождающееся выходом множества пузырьков с прозрачным содержимым.
Другие симптомы трофобластической болезни:
- выраженный ранний гестоз (тошнота, рвота), преэклампсия;
- величина матки превышает предполагаемый срок беременности;
- при вагинальном исследовании - матка тугоэластической консистенции, больше срока предполагаемой беременности;
- пальпация матки (при больших размерах - отсутствие признаков плода);
- отсутствие сердцебиения и шевеления плода;
- отсутствие в полости матки признаков плода (по данным УЗИ);
- качественные и количественные выявление хорионического гонадотропина в моче и в крови (при пузырном заносе уровень хорионического гонадотропина превышает его показатель при нормальной беременности в 50-100 раз).
- боли в нижних отделах живота при развитии хорионкарциномы;
- симптомы, обусловленные преимущественной локализацией метастазов опухоли (кровохаркание, неврологические симптомы и др).
Стадии
Клиническая классификация хорионкарциномы (FIGO, 1992):
- I стадия - поражение ограничено маткой, метастазов не имеется.
- II стадия - поражение распространяется за пределы матки, но все еще ограничено половыми органами.
- III стадия - метастазирование в легкие.
- IV стадия - метастатическое поражение других органов.
Формы
Трофобластическая болезнь включает в себя:
- пузырный занос,
- инвазивный (злокачественный) занос,
- хорионкарциному,
- трофобластическую опухоль плацентарного места.
Пузырный занос
Пузырный занос характеризуется отеком и увеличением плацентарных ворсин с гиперплазией обоих слоев трофобласта. Имеет две разновидности - полный и частичный; последний отличается наличием плода или его частей наряду с неповрежденными ворсинами.
Инвазивный занос - пузырный занос с прорастанием миометрия, гиперплазией трофобласта и сохранением плацентарной структуры ворсин.
При пузырном заносе лютеиновые кисты могут появляться в течение первых 2 нед. Наличие их служит неблагоприятным прогностическим признаком. Обратное развитие лютеиновых кист отмечается в течение 3 мес. после удаления пузырного заноса.
Трофобластическая опухоль плацентарного места
Трофобластическая опухоль на месте плаценты возникает из трофобласта плацентарного ложа и состоит преимущественно из клеток цитотрофобласта, бывает низкой и высокой степени злокачественности.
 [16]
[16]
Хорионкарцинома
Хорионкарцинома, связанная с беременностью, возникает из цито- и синцитиотрофобласта, т. е. из обоих слоев трофобласта, локализуется чаше всего в матке, может встречаться как во время, так и после завершения нормальной или патологической беременности (аборт, выкидыш, роды, пузырный занос, эктопическая беременность). В случае эктопической беременности локализуется в трубе или яичнике, что встречается крайне редко. Хорионкарцинома яичника может развиваться из зародышевых клеток, она не связана с беременностью и относится к герминогенным опухолям (т. е. не является трофобластической).
Макроскопически хорионкарцинома может быть в виде узловатой опухоли, располагающейся на внутренней поверхности полости матки, межмышечно, под серозным покровом либо в виде диффузных разрастаний. Опухоль темно-багрового цвета, имеет мягкую консистенцию, не содержит сосудов, величина от 0,5 до 12 и более сантиметров. В большинстве случаев она располагается субмукозно.
Микроскопически хорионкарцинома имеет 3 гистотипа: синцитиальный, цитотрофобластический и смешанный. Характерны инвазия хориального эпителия, обширные поля некрозов и кровоизлияний, обособленные скопления клеток Лангханса.
Диагностика трофобластической болезни
Диагностика трофобластической болезни основывается на данных:
- анамнеза;
- клинического обследования;
- лучевых, гистологических и гормональных методов исследования.
Клинически важны: подробный анамнез, гинекологическое исследование с выявлением цианоза слизистых оболочек влагалища и шейки матки, увеличения и болезненности матки, возможных метастазов.
Лучевая диагностика включает УЗИ, допплерографию, ангиографию, магнитно-резонансную (МРТ) и рентгеновскую компьютерную томографию (РКТ).
УЗИ и допплерография отличаются информативностью, простотой, надежностью и могут быть использованы для диагностики пузырного и инвазивного заноса и хорионкарциномы, а также метастазов в печень, почки, яичники. Будучи неинвазивными и безвредными, они незаменимы для контроля эффективности химиотерапии. Контрастная ангиография позволяет уточнить диагноз хорионкарциномы, особенно при отрицательных данных гистологического исследования соскоба эндометрия и трофобластических гормонов.
Как обследовать?
К кому обратиться?
Лечение трофобластической болезни
Трофобластическая болезнь - одна из редких форм злокачественных заболеваний, отличающаяся высокой частотой излечения с помощью химиотерапии даже при наличии отдаленных метастазов.
Основным методом лечения трофобластической болезни является химиотерапевтический, который используют как самостоятельно, так и в комплексной терапии. В комплексном лечении отдельных форм трофобластической болезни применяют хирургическую и лучевую терапию.
Принципы лечения пузырного заноса
- Вакуум-аспирация или удаление пузырного заноса путем выскабливания матки с назначением сокращающих матку средств (внутривенно окситоцин и др.).
- Гистерэктомия при больших размерах пузырного заноса, значительном кровотечении, отсутствии условий для опорожнения матки; нежелание женщины в дальнейшем иметь беременность. Яичники с теко-лютеиновыми кистами не удаляются.
- После удаления заноса проводится наблюдение в течение двух лет (контроль содержания хорионического гонадотропина в моче 1 раз в месяц).
- Профилактическая химиотерапия (метотрексат), после опорожнения пузырного заноса с помощью вакуум-аспирации проводится в следующих случаях: возраст старше 40 лет, несоответствие величины матки сроку предполагаемой беременности, наличие лютеиновых кист в период пузырного заноса, повышенный уровень хорионического гонадотропина более 20000 МЕ/мл после 2-3 эвакуации или после хирургического лечения инвазивного заноса, отсутствие динамического контроля уровня хорионического гонадотропина.
Принципы лечения хорионкарциномы
- Химиотерапия 1-й линии (метотрексат, актиномицин Д, хлорам-буцил, 6-меркаптопурин, адриамицин, препараты платины и алкалоиды).
- Хирургическое лечение. Показания: профузное маточное кровотечение, склонность опухоли к перфорации, большие размеры матки, резистентность опухоли к проводимой химиотерапии. Объем операции: у молодых женщин при наличии опухоли без метастазов - экстирпация матки без придатков, после 40 лет - экстирпация матки с придатками.
- Выписка производится после 3 отрицательных анализов на хорионический гонадотропин, проведенных с интервалом в 1 нед.
- Наблюдение. В течение 3 мес. определение титра хорионического гонадотропина (1 раз в 2 нед.), затем в течение 2 лет 1 раз в 6 мес. Рентгенография грудной клетки 1 раз в 3 мес. (в течение года). Рекомендуется контрацепция (КОК) в течение года.
Выбор режима лечения в настоящее время осуществляется с учетом степени риска развития резистентности опухоли к химиотерапии по шкале ВОЗ.
Согласно шкале ВОЗ выделены 3 степени риска развития резистентности: низкая (сумма баллов менее 5), умеренная (5-7 баллов) и высокая (8 и более баллов).
При низком риске развития резистентности опухоли к химиотерапии (отсутствие метастазов, небольшая, до 3 см, величина опухоли матки, низкий уровень ХГ в сыворотке крови и продолжительность заболевания менее 4 мес.) проводится монохимиотерапия «первой» линии с применением метотрексата или дактиномицина. Эффективность монохимиотерапии колеблется от 68,7 до 100%.
Наиболее ранним признаком резистентности опухоли к химиотерапии является отсутствие снижения или увеличение ХГ в сыворотке крови при двух повторных анализах с интервалом в 1 нед.
Шкала ВОЗ определения резистентности хорионкарциномы к химиотерапии
|
Фактор риска |
Количество баллов |
|||
|
0 |
1 |
2 |
3
|
|
|
Возраст, годы |
До 39 |
Старше 39 |
||
|
Исход предшествующей беременности |
Пузырный занос |
Аборт |
Роды |
|
|
Интервал*, месяц |
Менее 4 |
4-6 |
7-12 |
Более 12 |
|
Уровень ХГ, МЕ/л |
Менее 10** |
103-014 |
104-105 |
Более 105 |
|
Гpyппa крови |
0 или А |
В или А В |
||
|
Наибольшая опухоль, включая опухоль матки |
Менее 3 см |
3-5 см |
Более 5 см |
|
|
Локализация метастазов |
Селезенка, почка |
Желудочно-кишечный тракт, печень |
Головной мозг |
|
|
Количество метастазов |
1-3 |
4-8 |
Более 8 |
|
|
Предыдущая химиотерапия |
1 препарат |
2 цитостатика или более |
||
- * Интервал между окончанием предыдущей беременности и началом химиотерапии.
- ** Низкий уровень хорионического гонадотропина может быть при трофобластических опухолях на месте плаценты.
Для лечения больных с резистентными формами опухоли используют различные режимы химиотерапии (2-я линия) с увеличением дозы вводимых препаратов и частоты курсов.
При умеренном и высоком риске развития резистентности опухоли (наличие метастазов, величина опухоли более 3 см, высокий уровень хорионического гонадотропина, длительность симптомов более 4 мес, появление заболевания сразу после родов) применяется комбинированная полихимиотерапия по различным схемам: MAC (метотрексат, дактиномицин, хлорамбуцин); ЕМА-СО (этопозид. дактиномицин, метотрексат, винкристин, циклофосфан, лейковорин), СНАМОСА (гидроксимочевина, дактиномицин, метотрексат, лейковорин, винкристин, циклофосфан, доксорубицин); PVB (цисплатин, винбластин, блеомицин), ЕНММАС (этопозид, гидроксимочевина, дактиномицин, метотрексат, винкристин). Наиболее эффективной и менее токсичной комбинацией препаратов 2-й линии является схема ЕМА-СО.
Для лечения резистентных очагов опухоли важное значение имеет сочетание их хирургического удаления и химиотерапии 2-й линии. При отдатенных метастазах в головной мозг проводят комбинированную полихимиотерапию в сочетании с лучевой терапией на весь головной мозг; лучевая терапия возможна при метастазировании в параметрий.
Таким образом, оперативное лечение и лучевая терапия являются дополнительными методами лечения.
Лекарства
Профилактика
Диспансеризация больных после пузырного заноса проводится в течение 4 лет. Она напраачена на раннюю диагностику возможной хорионкарциномы и включает в себя следующее: контроль за менструальным циклом, контрацепцию в течение 2 лет, общий осмотр и гинекологическое исследование, определение уровня ХГ в сыворотке крови I раз в 2 нед. до нормализации показателей и далее каждые 6 нед. в первые полгода, затем каждые 8 нед. в последующие 6 мес.
1 раз в 4 мес. - на втором году и 1 раз в год в течение третьего и четвертого года; УЗИ органов малого таза и рентгенографию легких через 2 нед. после эвакуации пузырного заноса и далее 1 раз в год в течение первых двух лет. Больным, получившим профилактическую химиотерапию после пузырного заноса, рекомендуются следующие сроки наблюдения: первые 3 мес. - 1 раз в 2 нед., затем в течение 3 мес. - ежемесячно, далее - по указанной схеме.
Диспансеризация больных хорионкарциномой проводится в течение 5 лет и также включает ведение менограммы, контрацепцию в течение 2 лет, общий осмотр с исследованием молочных желез, гинекологическое исследование, определение уровня ХГ в сыворотке крови ежемесячно на первом году, 1 раз в 3 мес. на 2 году, 1 раз в 4 мес. на третьем году и 2 раза в год на четвертом и пятом году, затем 1 раз в год. УЗИ органов малого таза и рентгенография или РКТ легких 1 раз в 2 мес. на первом году и далее 1 раз в год в течение диспансерного наблюдения.

