Медицинский эксперт статьи
Новые публикации
Синдром Гудпасчера: причины, симптомы, диагностика, лечение
Последняя редакция: 18.10.2021

Весь контент Web2Health проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
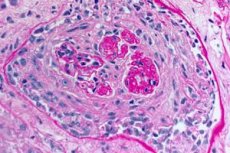
Синдром Гудпасчера - аутоиммунный синдром, включающий альвеолярное легочное кровотечение и гломерулонефрит, вызванный циркулирующими анти-GBM-антителами. Синдром Гудпасчера чаще всего развивается у людей с наследственной предрасположенностью, которые курят сигареты, но возможными дополнительными факторами являются вдыхание углеводорода и вирусные инфекции дыхательных путей. Симптомы синдрома Гудпасчера включают одышку, кашель, усталость, кровохарканье и/или гематурию. Синдром Гудпасчера подозревается у пациентов с кровохарканьем или гематурией и подтверждается наличием анти-GВМ-антител в крови. Лечение синдрома Гудпасчера включает плазмаферез, глюкокортикоиды и иммунодепрессанты типа циклофосфамида. Прогноз благоприятен, если лечение начато до развития дыхательной или почечной недостаточности.
Синдром Гудпасчера впервые описано Гудпасчером в 1919 году. Синдром Гудпасчера представляет собой комбинацию гломерулонефрита и альвеолярного кровотечения в присутствии анти-GВМ-антител. Синдром Гудпасчера чаще всего проявляется сочетанием диффузного альвеолярного кровотечения и гломерулонефрита, но иногда вызывает изолированный гломерулонефрит (10-20 %) или поражение легких (10 %). Мужчины болеют чаще, чем женщины.
Что вызывает синдром Гудпасчера?
Причина заболевания точно не установлена. Предполагается генетическая предрасположенность к синдрому Гудпасчера, ее маркером считают наличие HLA-DRW2. Существует точка зрения о возможной роли перенесенной вирусной инфекции (вирус гепатита А и др. вирусные заболевания), производственных вредностей, лекарственных препаратов (прежде всего D-пеницилламина).
Основой патогенеза синдрома Гудпасчера является образование аутоантител к базальным мембранам капилляров клубочков почек и альвеол. Эти антитела относятся к классу IgG, они связываются с антителами базальных мембран в присутствии С3-компонента комплемента с последующим развитием иммунного воспаления почек и альвеол легких.
Анти-GВМ-антитела направлены против неколлагенового (NC-1) домена аЗ цепи коллагена IV типа, который в наиболее высокой концентрации находится в базальных мембранах почечных и легочных капилляров. Воздействие экологических факторов - курения, вирусных ОРЗ и вдыхания гидрокарбонатных взвесей (более часто) - и, менее часто, пневмонии активизирует презентацию антигенов альвеолярных капилляров циркулирующим антителам у людей с наследственной предрасположенностью (наиболее часто это носители HLA-DRwl5, - DR4 и - DRB1 аллелей). Циркулирующие анти-GВМ-антитела связываются с базальными мембранами, фиксируют комплемент и вызывают клеточный воспалительный ответ, приводящий к развитию гломерулонефрита и/или легочного капиллярита.
Вероятно, существует определенная общность ауто-антигенов базальной мембраны капилляров клубочков почек и альвеол. Аутоантиген формируется под влиянием повреждающего действия этиологического фактора. Неизвестный этиологический фактор повреждает и модифицирует структуру базальных мембран почек и легких. Экскреция образовавшихся продуктов деградации базальных мембран клубочков почек при их поражении замедляется и уменьшается, что, естественно, создает предпосылки для развития аутоиммунного поражения почек и легких До сих пор окончательно неизвестно, какой компонент базальной мембраны становится ауто-антигеном. В настоящее время предполагается, что это внутренний структурный компонент базальной мембраны клубочка почки а3-цепь коллагена 4 типа.
Сформировавшиеся иммунные комплексы откладываются вдоль базальных мембран капилляров клубочков, что приводит к развитию иммуновоспалительного процесса в почечном клубочке (гломерулонефрит) и альвеолах (альвеолит). Основными клетками, принимающими участие в развитии этого иммунного воспаления, являются Т-лимфоциты, моноциты, эндотелиоциты, полиморфноядерные лейкоциты, альвеолярные макрофаги. Взаимодействие между ними обеспечивается молекулярными медиаторами, цитокинами (факторы роста - тромбоцитарный, инсулиноподобный, b-трансформирующий; интерлейкин-1, фактор некроза опухоли и др ). Большую роль в развитии иммунного воспаления играют метаболиты арахидоновой кислоты, свободные радикалы кислорода, протеолитические ферменты, адгезивные молекулы.
В развитии альвеолита при синдроме Гудпасчера огромное значение имеет активация альвеолярных макрофагов. В активированном состоянии они выделяют около 40 цитокинов. Цитокины I группы (хемотаксины, лейкотриены, интерлейкин-8) усиливают поступление полиморфноядерных лейкоцитов в легкие. Цитокины II группы (факторы роста - тромбоцитарный, макрофагальный) способствуют перемещению в легкие фибробластов. Альвеолярные макрофаги продуцируют также активные формы кислорода, протеазы, повреждающие легочную ткань.
Патоморфология синдрома Гудпасчера
Основными патоморфологическими проявлениями синдрома Гудпасчера являются:
- преимущественное поражение микроциркуляторного русла почек и легких. В легких наблюдается картина венулитов, артериолитов, капилляритов с выраженными явлениями деструкции и пролиферации; поражение капилляров наблюдается преимущественно в межальвеолярных перегородках, развивается альвеолит с геморрагическим экссудатом в альвеолах. Поражение почек характеризуется развитием экстракапиллярного пролиферативного гломерулонефрита с последующим формированием гиалиноза и фиброза, что приводит к развитию почечной недостаточности;
- выраженные внутриальвеолярные кровоизлияния;
- развитие гемосидероза легких и пневмосклероза различной степени выраженности, как итог эволюции альвеолита.
Симптомы синдрома Гудпасчера
Заболевание чаще всего начинается с клинических проявлений легочной патологии. Кровохарканье - наиболее заметный симптом; однако кровохарканье может отсутствовать при наличии геморрагических проявлений, и у пациента могут обнаруживаться только инфильтративные изменения на рентгенографии грудной клетки или инфильтрат и респираторный дистресс-синдром и/или недостаточность. Часто развиваются одышка (преимущественно при физической нагрузке), кашель, недомогание, снижение трудоспособности, боль в грудной клетке, лихорадка и потеря массы тела. До 40 % пациентов имеют макрогематурию, хотя легочное кровотечение может предшествовать почечным проявлениям на недели и годы.
Во время кровохарканья одышка может увеличиваться. Беспокоит также слабость, снижение трудоспособности.
Симптомы синдрома Гудпасчера варьируют в течение долгого времени в диапазоне от чистых легких при аускультации до трескучих и сухих хрипов. У некоторых пациентов наблюдаются периферические отеки и бледность вследствие анемии.
При осмотре обращает на себя внимание бледность кожи, цианоз слизистых оболочек, пастозность или выраженные отеки лица, снижение мышечной силы, потеря массы тела. Температура тела обычно повышена до фебрильных цифр.
При перкуссии легких может определяться укорочение перкуторного звука над обширными очагами легочных кровоизлияний, но это наблюдается редко, чаще изменений перкуторного звука нет.
Характерным аускультативным признаком синдрома Гудпасчера являются сухие и влажные хрипы, количество их значительно увеличивается во время или после кровохарканья.
При исследовании сердечно-сосудистой системы выявляется артериальная гипертензия, возможно увеличение границы относительной тупости сердца влево, приглушенность сердечных тонов, негромкий систолический шум, при развитии тяжелой почечной недостаточности появляется шум трения перикарда. При прогрессирующем поражении почек на фоне значительной артериальной гипертензии возможно развитие острой левожелудочковой недостаточности с картиной сердечной астмы и отека легких. Обычно эта ситуация развивается в терминальной стадии заболевания.
Как правило, поражение почек проявляется позже, спустя определенное время после развития легочной симптоматики. Характерными клиническими признаками почечной патологии являются гематурия (иногда макрогематурия), быстро прогрессирующая почечная недостаточность, олигоанурия, артериальная гипертензия.
В 10-15% случаев синдром Гудпасчера начинается с клинических признаков почечной патологии - появляется клиника гломерулонефрита (олигурия, отеки, артериальная гипертензия, выраженная бледность), а затем присоединяются симптомы поражения легких. У многих больных могут иметь место миалгии, артралгии.
Независимо от вариантов начала синдром Гудпасчера в большинстве случаев протекает тяжело, заболевание неуклонно прогрессирует, развивается тяжелая легочная и почечная недостаточность. Длительность жизни больных от начала заболевания колеблется от нескольких месяцев до 1-3 лет. Чаще всего больные погибают от уремии или легочного кровотечения.
Что беспокоит?
Диагностика синдрома Гудпасчера
Диагноз синдрома Гудпасчера требует выявления сывороточных анти-GВМ-антител методом непрямой иммунофлюоресценции или, если имеется возможность, прямым твердофазным иммуноферментным анализом (ИФА) с рекомбинантным человеческим NC-1 аЗ. Другие серологические тесты, например тест на антиядерные антитела (ANA), применяются для выявления СКВ, титр антистрептолизина-О - для выявления постстрептококкового гломерулонефрита, который может быть причиной многих случаев легочно-почечного синдрома. ANCA положительны (в периферических образцах) в 25 % случаев синдрома Гудпасчера. При наличии гломерулонефрита (гематурия, протеинурия, сладжи эритроцитов в анализе мочи и/или почечная недостаточность) может назначаться биопсия почек. Быстро прогрессирующий фокальный сегментарный некротизирующий гломерулонефрит с прогрессирующим течением обнаруживается при биопсии при синдроме Гудпасчера и всех остальных причинах легочно-почечного синдрома. Иммунофлюоресцентное окрашивание почечной или легочной ткани классически выявляет линейное отложение IgG вдоль гломерулярных или альвеолярных капилляров. Это также встречается при диабетической почке и фибриллярном гломерулонефрите - редком заболевании, вызывающем легочно-почечный синдром, но фиксация GBM-антител при этих заболеваниях неспецифична.
Исследования функции легких и бронхоальвеолярный лаваж не являются диагностическими при синдроме Гудпасчера, но могут использоваться для подтверждения наличия диффузной альвеолярной геморрагии у пациентов с гломерулонефритом и легочными инфильтратами, но без кровохарканья. Лаважная жидкость, которая остается геморрагической после многократных промываний, позволяет подтвердить диффузный геморрагический синдром, особенно при сопутствующем снижении гематокрита.
Лабораторная диагностика синдрома Гудпасчера
- Общий анализ крови. Характерны железодефицитная гипохромная анемия, гипохромия, анизоцитоз, пойкилоцитоз эритроцитов. Наблюдается также лейкоцитоз, сдвиг лейкоцитарной формулы влево, значительное увеличение СОЭ.
- Общий анализ мочи. В моче обнаруживаются белок (степень протеинурии может быть значительной), цилиндры (зернистые, гиалиновые, эритроцитарные), эритроциты (может быть макрогематурия). По мере прогрессирования хронической почечной недостаточности снижается относительная плотность мочи, в пробе по Зимницкому развивается изогипостенурия.
- Биохимический анализ крови. Наблюдается повышение содержания в крови мочевины, креатинина, гаптоглобина, серомукоида, а2 и гамма-глобулинов, снижение содержания железа.
- Иммунологические исследования. Может обнаруживаться снижение количества Т-лимфоцитов-супрессоров, выявляются циркулирующие иммунные комплексы. Антитела к базальной мембране капилляров клубочков и альвеол выявляются методом непрямой иммунофлюоресценции или радиоиммунологическим методом.
- Анализ мокроты. В мокроте много эритроцитов, обнаруживается гемосидерин, сидерофаги.
Инструментальная диагностика синдрома Гудпасчера
- Рентгенологическое исследование легких. Характерными рентгенологическими признаками являются легочные инфильтраты в прикорневой области с распространением на нижние и средние отделы легких, а также прогрессирующие, симметричные двусторонние облаковидные инфильтраты.
- Исследование функции внешнего дыхания. Спирография выявляет рестриктивный тип дыхательной недостаточности (снижение ЖЕЛ), по мере прогрессирования заболевания присоединяется обструктивный тип дыхательной недостаточности (снижение ОФВ1, индекса Тиффно).
- ЭКГ. Выявляются признаки выраженной миокардиодистрофии анемического и гипоксического генеза (снижение амплитуды зубцов Т и интервала ST во многих отведениях, чаще в левых грудных). При выраженной артериальной гипертензии появляются признаки гипертрофии миокарда левого желудочка.
- Исследование газового состава крови. Выявляется артериальная гипоксемия.
- Исследование биоптатов легких и почек. Биопсия легочной ткани (открытая биопсия) и почек производится для окончательной верификации диагноза, если невозможно точно диагностировать заболевание неинвазивными методами. Выполняется гистологическое и иммунологическое исследование биоптатов. Характерными для синдрома Гудпасчера являются следующие признаки:
- наличие морфологических признаков гломерулонефрита (чаще всего экстракапиллярного), геморрагического альвеолита, гемосидероза и интерстициального фиброза;
- выявление иммунофлюоресцентным методом линейных отложений IgG и С3-компонента комплемента на базальных мембранах легочных альвеол и почечных клубочков.
Диагностические критерии синдрома Гудпасчера
При постановке диагноза синдрома Гудпасчера целесообразно пользоваться следующими критериями.
- Сочетание легочной патологии и патологии почек, т.е. кровохарканья (нередко легочного кровотечения), одышки и симптоматики гломерулонефрита.
- Неуклонно прогрессирующее течение заболевания с развитием дыхательной и почечной недостаточности.
- Развитие железодефицитной анемии.
- Выявление при рентгенологическом исследовании легких множественных двусторонних облаковидных инфильтратов на фоне сетчатой деформации легочного рисунка.
- Обнаружение в крови высоких титров циркулирующих антител к базальной мембране почечных клубочков и альвеол.
- Обнаружение линейных депозитов IgG и С3-компонента комплемента на базальных мембранах капилляров клубочков и альвеол.
- Отсутствие других системных (кроме легочных и почечных) проявлений.
Дифференциальная диагностика синдрома Гудпасчера
Синдром Гудпасчера приходится дифференцировать с рядом заболеваний, проявляющихся кровохарканьем или легочным кровотечением. Необходимо исключать онкологические заболевания бронхов и легких, туберкулез, абсцессы легких, бронхоэктазы, болезни сердца и сосудов (приводящие к застою и гипертензии в малом круге), системные васкулиты, геморрагические диатезы.
Программа обследования при синдроме Гудпасчера
- Общие анализы крови, мочи.
- Биохимический анализ крови: определение содержания общего белка и белковых фракций, креатинина и мочевины, трансаминаз, серомукоида, гаптоглобина, фибрина, железа.
- Анализ мокроты: цитологическое исследование, определение сидерофагов.
- Иммунологические исследования: определение содержания В- и Т-лимфоцитов, субпопуляций Т-лимфоцитов, иммуноглобулинов, циркулирующих иммунных комплексов, антител к базальным мембранам клубочков почек и альвеол.
- Рентгенологическое исследование легких.
- ЭКГ.
- Спирография.
- Исследование биоптатов легких и почек.
Какие анализы необходимы?
Лечение синдрома Гудпасчера
Лечение синдрома Гудпасчера включает ежедневный или проводимый через день плазмаферез в течение 2-3 нед (плазмозамещение 4 л) для удаления aHTH-GBM-антител в сочетании с внутривенным введением глюкокортикоидов (обычно метилпреднизолон 1 г в течение не менее 20 мин через день 3 раза с преднизолоном по 1 мг/кг массы тела ежедневно) и циклофосфамида (2 мг/кг 1 раз в сутки) на протяжении 6-12 мес, чтобы предотвратить формирование новых антител. Терапия может быть уменьшена, когда прекращается улучшение легочной и почечной функции. Отдаленная смертность связана со степенью нарушения функции почек в начале заболевания; пациенты, требующие диализа в самом начале, а также те, кто имел более 50 % нефронов с полумесяцами на биопсии, имеют выживаемость менее 2 лет и часто требуют диализа, если не проводится трансплантация почек. Кровохарканье может быть хорошим прогностическим признаком, поскольку приводит к более раннему обнаружению заболевания; меньшинство пациентов, которые являются ANCA-положительными, лучше отвечают на лечение синдрома Гудпасчера. Рецидив встречается в малом проценте случаев и связан с продолжением курения и инфекцией дыхательных путей. У пациентов с терминальной стадией почечной недостаточности, которым была проведена трансплантация почек, заболевание может рецидивировать в трансплантате.
Какой прогноз имеет синдром Гудпасчера?
Синдром Гудпасчера часто быстро прогрессирует и может быть фатальным, если не проводятся быстрая диагностика и лечение синдрома Гудпасчера; прогноз благоприятен, когда лечение начинается до развития дыхательной или почечной недостаточности.
Непосредственная выживаемость в момент легочного кровотечения и дыхательной недостаточности связана с обеспечением проходимости дыхательных путей; эндотрахеальное зондирование и искусственная вентиляция легких рекомендуются пациентам с пограничным уровнем газов артериальной крови и угрожающей дыхательной недостаточностью.


 [
[