Медицинский эксперт статьи
Новые публикации
Руброфития кожи стоп, кистей, лица, ногтей
Последняя редакция: 23.04.2024

Весь контент Web2Health проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
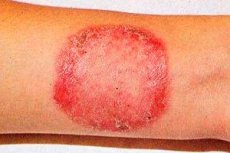
Руброфития (синоним: рубромикоз) - наиболее часто встречающееся грибковое заболевание, поражающее гладкую кожу, ногти стоп, кисти, пушковые волосы.

Код по МКБ-10
Причины руброфитии
Возбудителем заболевания являются грибок Trichophyton rubrum. На долю этой инфекции приходится 80-90 % от числа всех возбудителей микоза стоп. Заражение происходит таким же путем, как и при эпидермофитии стоп (см. эпидермофития стоп).
Симптомы руброфитии
Различают следующие формы рубромикоза: рубромикоз стоп, рубромикоз стоп и кистей, рубромикоз генерализованный.
Онихомикоз стоп
Рубромикоз стоп встречается наиболее часто. Клиническая картина заболевания начинается с поражения межпальцевых складок стоп. Постепенно процесс распространяется на кожу подошв II ногтевые пластинки (онихомикоз).
Кожа пораженных подошв застойно гиперемирована, умеренно лихенифицирована, кожный рисунок усилен, поверхность обычно сухая; в бороздах довольно хорошо выражено муковидное шелушение или шелушение в виде мелких колец и фигур фестончатых очертаний. Со временем кожно-патологический процесс переходит па боковые и тыльные поверхности стоп. Субъективно отмечается зуд кожи, иногда - мучительный.
В патологический процесс, как правило, вовлекаются и ногти пальцев стоп.
Отмечается три типа поражения ногтевых пластинок: нормотрофический, гипертрофический и атрофический.
При нормотрофическом типе ногтевая пластинка поражена с боковых (или со свободного) краев в виде полос белого или желтоватого цвета или таких же полос, просвечивающих в толще ногтевой пластинки.
При гипертрофическом типе ногтевая пластинка утолщается за счет подногтевого гиперкератоза. Она тусклая, крошится со свободного края. В толще ее также видны упомянутые полосы.
При атрофическом типе большая часть ногтевой пластинки разрушается, сохраняясь лишь частично у ногтевого валика. Иногда, ногтевая пластинка может отделяться от ногтевого ложа по типу онихолизиса.
Рубромикоз стоп и кистей
Данная форма рубромикоза встречается у больных, страдающих микозом стоп.
Клиническая картина рубромикоза на кистях очень схожа с проявлением рубромикоза стоп. По кожно-патологический процесс значительно менее выражен за счет многократного в течение дня мытья рук. Обращает внимание наличие очагов: очаги с прерывистым воспалительным валиком по периферии и на тыльной поверхности кисти, красновато-синюшный фон кожи ладоней. На поверхности элементов отмечается в различной степени выраженности муковидное шелушение. При вовлечении в патологический процесс ногтевых пластинок кистей они также поражаются по нормотрофическому, гипертрофическому или атрофическому типу.
Рубромикоз генерализованный
Генерализация грибковой инфекции наблюдается у больных, длительное время страдающих рубромикозом кожи стоп или онихомикозом. Распространению рубромикоза способствуют патология внутренних органов, эндокринной системы, недостаточность системы иммунитета. Чаще поражаются крупные складки, особенно пахово-бедренные, ягодицы и голени, но очаги могут встречаться и на других участках кожи. Вначале появляются розовые или розово-красные пятна округлых очертаний, с синюшным оттенком, четко отграниченные от здоровой кожи. Позднее цвет очагов становится желтовато-красным или бурым. Они незначительно инфильтрированы, поверхность их покрыта мелкими чешуйками, а по периферии отмечается прерывистый фестончатый валик, состоящий из мелких папул, пузырьков и корочек. В результате периферического роста и слияния друг с другом пятна занимают обширные участки. Глубокие поражения красным трихофитоном преимущественно голеней, ягодиц и предплечий рассматривают как фолликулярно-узловатую разновидность заболевания. Высыпания сопровождаются значительным зудом, процесс склонен к рецидивам, особенно в теплое время года. При генерализованной форме поражаются пушковые волосы. Они теряют блеск, становятся тусклыми, обламываются (иногда в виде «черных точек»).
Важное значение в диагностике заболевания имеют обнаружение гриба при микроскопическом исследовании патологического материала (чешуек, пушковых волос) и посевы материала на питательную среду для получения культуры красного трихофитона.
Явления генерализованного рубромикоза у большинства больных развиваются после наличия в течение более или менее длительного (от нескольких месяцев до 5-10 лет и более) времени поражений кожи и ногтей стоп (или стоп и кистей) на фоне патологии внутренних органов, эндокринной и нервной системы, нарушений кожи трофического характера или в силу других изменений в организме. Например, развитию генерализованных проявлений рубромикоза часто способствует длительно проводимое лечение антибиотиками, цитостатическими и стероидными препаратами.
Красный трихофитон вызывает как поверхностные, так и глубокие поражения гладкой кожи, что иногда наблюдается у одного и того же больного. Так, одновременно могут иметь место высыпания в паховых и межъягодичных складках и глубокие (узелково-узловатые) очаги па голенях или других участках кожи.
Глубокие поражения красным грихофитоном преимущественно голеней, ягодиц и предплечий рассматривают как фолликулярно-узловатую разновидность заболевания. При этой форме наряду с папулезно-фолликулярными элементами имеются и более глубоко расположенные элементы, которые склонны к группировке, располагаются в виде дуг, незамкнутых колеи и гирлянд. Высыпания сопровождаются значительным зудом. Процесс склонен к рецидивам, особенно в теплое время года. Очаги этой формы рубромикоза могут симулировать индуративную эритему Базена, узловатую эритему, папулонекротический туберкулез (часто на месте очагов остаются рубцовые изменения), узловатый васкулит, глубокую пиодермию, лейкемиды и проявления других дерматозов. Так, например, при локализации рубромикоза па коже лица очаги могут весьма напоминать красную волчанку, туберкулезную волчанку, проявления стафилококкового сикоза и даже пигментную ксеродерму у пожилых людей.
Генерализованный рубромикоз, безусловно, может протекать и без образования глубоко расположенных очагов. В таких случаях поражения по клиническим проявлениям могут быть очень близки к экземе, нейродермиту, парапсориазу, псориазу, кольцевидной гранулеме, волосяному лишаю Девержи и др. Могут наблюдаться и экссудативные проявления рубромикоза - мелкопузырьковые высыпания и корочки на стопах, кистях и других участках кожи.
Следует отмстить, что при экссудативных проявлениях рубромикоза у ряда больных на коже туловища и конечностей могут возникать вторичные (аллергические) высыпания, не содержащие элементов гриба.
Значительно распространены формы рубромикоза, когда очаги насыщенно красного цвета (часто с синюшным оттенком), сливаясь друг с другом, имеют более или менее выраженное шелушение на поверхности. Выделяют в клинические разновидности заболевания микотическую эритродермию и ладонно-подошвенно-пахово-ягодичный синдром. При этом синдроме, наблюдающемся у многих больных генерализованным рубромикозом, как правило, поражаются кожа стоп, ладоней и ногтевые пластинки.
Поражения крупных складок - межъягодичных, пахово-бедренных, кожи ягодиц, под молочными железами обычно возникают после более или менее длительного существования очагов микоза на стопах и ладонях. Очаги как бы исходят из глубины крупных складок, распространяясь на внутренние квадранты ягодиц и далее к наружным. Поверхность очагов желтовато-красного или бурого цвета. Они незначительно инфильтрированы, слегка шелушатся. Края очагов немного возвышаются, имея прерывистый фестончатый валик, состоящий из мелких папул и корочек. Обычно валик имеет более интенсивный красновато-синюшный оттенок, чем сам очаг.
Диагностика руброфитии
Очень важное значение в диагностике заболевания имеют обнаружение гриба при микроскопическом исследовании патологического материала (чешуек, пушковых волос) и посевы материала на питательную среду для получения культуры красного трихофитопа.
Диагноз рубромикоза стоп (или стоп и кистей) базируется на довольно характерной клинической картине и обнаружении элементов гриба в очагах. Но часто, особенно при стертом или нетипично протекающем рубромикозе, решающим для постановки диагноза является результат культуральных исследований. Эти исследования особенно важны при дисгидротических формах рубромикоза, которые весьма напоминают (если клинически и не тождественны с ней) эпидермофитию стоп, вызванную Trichophyton interdigitale.
Что нужно обследовать?
Как обследовать?
Дифференциальная диагностика
При проведении дифференциального диагноза рубромикоза нужно иметь в виду поверхностную (антропофильную) трихофитию, а также ограниченные формы инфильтративно-нагноительной (зоофильной) трихофитии. Следует помнить также, что довольно редко наблюдающиеся поражения волосистой части головы при рубромикозе могут напоминать очаги микроспории.
Дифференциальный диагноз рубромикоза стоп (или стоп и кистей) в первую очередь должен быть проведен с эпидермофитией стоп (и эпидермофитидами), трихофитией, вызванной грибами антропофильной группы, ладонно-подошвенным гиперкератозом, псориазом и экземой этой локализации.
Следует иметь в виду, что поражения межпальцевых складок и ногтевых пластинок могут быть вызваны дрожжеподобными грибами рода кандида, плесневыми грибами, а также другими дерматофитами.
К кому обратиться?
Лечение руброфитии
Лечение эпидермофитии стоп и руброфитии должно быть этиотропным, патогенетическим и симптоматическим. Начинать лечение следует с наружной терапии. При острых воспалительных процессах с явлениями мокнутия назначают примочки из 2%-ного раствора резорцина, борной кислоты, 0,25%-ного раствора нитрата серебра. Покрышку пузырьков (пузырей) прокалывают иглой или срезают ножницами с соблюдением правил асептики. Затем применяют растворы анилиновых красителей (краска Костеллани, метиленовый синий, бриллиантовую зелень и др.). Для этиотропного лечения назначают кремы и мази, содержащие антимикотики (1%-ный крем или дерм-гель ламизила, травоген, залаин и др.) При наличии выраженного воспаления и присоединения вторичной инфекции назначают мази или кремы, содержащие кортикостероиды и антибиотики совместно с апгимикотиками (травокорт, гентридерм, тридерм и др.). С целью подсушивания очагов мокнутия широко применяют противогрибковый препарат - нитрофунгин-нео в виде раствора и спрея. Применяют ламизил в виде дерм-геля или 1%-ного крема один раз в день в течение 7 дней. При применении mix форм ламизила к концу терапии у больных микозом стоп клиническое выздоровление наступило у 82 %, микологическое - у 90 % больных. К концу второй недели у всех больных было отмечено клиническое и микологическое выздоровление. По мнению многих ученых, такой выраженный эффект обусловлен липофильными и кератофильпыми свойствами препарата, быстрым проникновением и длительным сохранением высокой концентрации тербинафина в кератинизированной коже. Ламизил может быть использован при микозе стоп, осложненном вторичной инфекцией, так как доказано, что препарат обладает противовоспалительной активностью как циклорипоксоламин и антибактериальным эффектом как 0,1%-ный крем гентамиципа.
При эритематозно-сквамозной форме микоза стоп, сопровождающейся трещинами, применение ламизила в виде 1%-ного крема в течение 28 дней способствует не только клиническому и микологическому излечению, но и заживлению поверхностных и глубоких трещин. Следовательно, ламизил кроме противогрибковых, антибактериальных и противовоспалительных свойств обладает способностью стимулировать регенеративные процессы в коже.
Систематическое симптоматическое лечение включает применение десенсибилизирующих, антигистаминных, седативных средств и витаминов, так как возбудители этой грибковой инфекции обладают выраженными антигенными свойствами.
При отсутствии эффекта от наружных средств следует перейти к приему системных антимикотиков.
В настоящее время в качестве этиотропных средств применяют следующие системные антимикотики: тербинофин (ламизил), итраконазол (текназол, орунгал), гризеофуловин и др.
Ламизил при эпидермофитии стоп без поражения ногтевых пластинок назначают в суточной дозе 250 мг в течение 14 дней. При микозе стоп итраконазол (текназол, орунгал) применяют по 100 мг один раз в день в течение 15 дней.
При онихомикозах стоп ламизил назначают по 250 мг в сутки в течение 3 месяцев, а при онихомикозе кистей - в течение 1,5 месяца. Итракопазол (текназол, орунгал) применяют по 200 мг 2 раза в сутки в течение недели (один курс), затем делают перерыв в 3 недели. При онихомикозе стоп назначают 3 курса лечения, а при онихомикозе кистей - 2 курса.
Учитывая выраженные аллергенные свойства возбудителя, необходимо назначать (особенно при наличии микидов) десенсибилизирующие средства и антигистаминные препараты, седативные средства, витамины группы В, рутин, аскорбиновую кислоту В случае присоединения вторичной пиококковой инфекции показаны кратковременные курсы антибиотиков широкого спектра действия.
Необходимо устранить сопутствующие заболевания (сахарный диабет, эндокринные, иммунные нарушения, нарушение микроциркуляции нижних конечностей и др.).
Для обшей профилактики необходимы гигиеническое содержание и регулярная дезинфекция бань (полы, половики, деревянные решетки и пастилы, скамейки, тазики), душевых и бассейнов, профосмотры обслуживающего их персонала, своевременное лечение и диспансеризация больных. Личная профилактика заключается в использовании только своей обуви, соблюдении правил личной гигиены кожи стоп, дезинфекции обуви. Ватным тампоном, обильно смоченным 25%-ным раствором формалина или 0,5%-ным раствором хлоргексидина биглюконата, протирают стельку и подкладку обуви. Затем обувь помещают в полиэтиленовый мешок па 2 ч и проветривают до высыхания. Носки, чулки дезинфицируют кипячением в течение 10 мин. В целях профилактики рецидивов эпидермофитии кожу стоп после исчезновения проявлений болезни смазывают в течение 2-3 недель антимикотическими средствами. С целью профилактики широко применяется нитро-фунгин-нео в виде раствора или спрея.

