Медицинский эксперт статьи
Новые публикации
Пигментная ксеродерма
Последняя редакция: 17.10.2021

Весь контент Web2Health проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
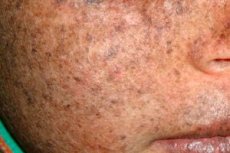
Пигментная ксеродерма - аутосомно-рецессивное генетическое расстройство репарации ДНК. В основе заболевания лежат мутации в генах, которые участвуют в восстановлении поврежденных ДНК под воздействием ультрафиолета и других токсических веществ.
Чаще всего данным заболеванием страдают дети, которых еще называют "детьми ночи". Частые осложнения болезни - базально-клеточный рак и другие злокачественные новообразования кожи, метастатическая злокачественная меланома и плоскоклеточный рак.
Код по МКБ-10
Причины пигментной ксеродермы
Патогенез
В возникновении заболевания важную роль играет дефицит ферментов УФ-эндонуклеазы в клетках больного (в фибробластах) или ее полное отсутствие. Этот фермент ответствен за репродукцию ДНК, пораженного влиянием ультрафиолетовых лучей. По другим сведениям, у некоторых больных недостаток фермента ДНК - полимеразы-1 играет немаловажную роль в возникновении заболевания. Заболевание чаще всего развивается под влиянием лучей, имеющих длину волны 280-310 нм. Высказывается мнение, что пигментная ксеродерма развивается за счет попадания в организм различных фотодинамических веществ или повышения порфиринов в биологической среде человека.
В раннем периоде заболевания наблюдаются гиперкератоз, атрофия очага эпидермиса, утончение мальпигиевого слоя, увеличение гранул меланина в базальном слое клеток, инфильтрат хронического воспаления на верхнем слое дермы (в основном вокруг кровеносных сосудов). В последующем в коллагеновых и эластичных волокнах выявляются дегенеративные изменения, а на этапе опухолей - признаки, свойственные для рака кожи.
Симптомы пигментной ксеродермы
Мужчины и женщины поражаются этой болезнью одинаково. Заболевание начинается с самого раннего детства весной или летом. При этом кожа больного бывает особо чувствительной к солнечным лучам. Поэтому первая сыпь в виде гиперпигментаций, похожих на родинку, появляется на участках кожи, подверженных влиянию солнечных лучей. Сыпь увеличивается, эритема усиливается, становится темно-бурой, появляются телеангиэктазия, ангиома и атрофия. В последующем наблюдаются рост папилломы и бородавок (в основном на коже лица, шеи), появление пятен и язв. В результате рубцевания язв нос истончается («клюв птицы»), глазное веко выворачивается. Обычно папилломы превращаются в злокачественные опухоли. Пигментная ксеродерма, как правило, встречается вместе со спиноцеллюлярным раком, меланосаркомами.
Что беспокоит?
Стадии
В клиническом течении пигментной ксеродермы различают пять стадий: воспалительную (зритематозную), гиперпигментации, атрофии, гиперкератоза и злокачественных опухолей.
При воспалительной (эритематозной) стадии на участках кожи, подвергающихся влиянию солнечных лучей (лицо, шея, верхняя часть груди, руки, кисти), появляются отек, красные пятна, а иногда пузыри и пузырьки. На участках, не подвергающихся действию солнечных лучей, сыпи почти не наблюдается.
При гиперпигментации на месте красных пятен появляются похожие на родинки светло-коричневые, бурые гиперпигментные пятна.
При атрофии кожа высыхает, истончается, сморщивается. На коже губ и носа наблюдаются множество мелких, звездчатых телеангиэктазий, рубцы с блестящей поверхностью. За счет атрофии и рубцов развиваются микротомия (уменьшение отверстия рта), эктопион, истончение ушей и носа, атрезия отверстия носа и рта. У 80-85 % больных поражаются глаза: развиваются конъюнктивит, кератит, отмечаются поражение роговой и слизистой оболочки, ослабление зрения. На коже глазных век наблюдаются дисхромия, телеангиэктазия, гиперкератотические изменения и опухоли.
При гиперкератозе в вышеописанных патологических очагах появляются бородавчатые опухоли, папиллома, кератоакантома, фиброма, ангиофибриома и другие доброкачественные опухоли. Поэтому некоторые ученые включают пигментную ксеродерму в группу предраковых заболеваний.
Спустя 10-15 лет от начала заболевания в атрофически измененных очагах и пигментных пятнах появляются злокачественные опухоли кожи (базалиома, эндотелиома, ангиосаркома). Опухоли за короткое время разрушаются, дают метастазы во внутренние органы и приводят к смерти. Во внутренних органах и тканях некоторых больных наблюдаются общие дистрофические изменения (синдактелия II, III пальцев ног, дистрофия зубов, полное выпадение волос и др.).
Формы
Неврологическая форма пигментной ксеродермы проявляется двумя синдромами.
При Рид-синдроме наблюдаются клинические проявления пигментной ксеродермы и микроцефалия, идиопатия, замедление роста костного скелета. При нейрологической форме заболевания репарация ДНК затруднена и рентгенотерапия приводит к усилению основных патологических очагов.
Синдром Санктиса-Каккьоне (De Sinctis-X Cocchione) проявляется следующими клиническими признаками:
- развитием клинических признаков пигмент ной ксеродермы на особо светочувствительной коже;
- ранним появлением злокачественных опухолей;
- одновременным течением спастического паралича, микроцефалии и слабоумия;
- врожденными деформациями и карликовостью;
- недоразвитием гонад;
- частыми выкидышами;
- рецессивным путем передачи по наследству.
По мнению некоторых дерматологов, синдром Сантиса-Каккьоне - не самостоятельное заболевание, а тяжело протекающее и полностью выраженное клиническое проявление пигментной ксеродермы.
Генетические формы
|
Типы |
Ген |
Локус |
Описание |
|
Tип A, I, XPA |
XPA |
9q22.3 |
Пигментная ксеродерма (XP) группы A – классическая форма |
|
Tип B, II, XPB |
XPB |
2q21 |
XP группы B |
|
Tип C, III, XPC |
XPC |
3p25 |
XP группы C |
|
Tип D, IV, XPD |
XPD ERCC6 |
19q13.2-q13.3, 10q11 |
XP группы D или Синдром Де Санктиса - Каккьоне |
|
Tип E, V, XPE |
DDB2 |
11p12-p11 |
XP группы E |
|
Tип F, VI, XPF |
ERCC4 |
16p13.3-p13.13 |
XP группы F |
|
Tип G, VII, XPG |
RAD2 ERCC5 |
13q33 |
XP группы G и COFS-синдром (церебро-окуло-фацио-скелетный синдром) 3 типа |
|
Tип V, XPV |
POLH |
6p21.1-p12 |
Вариантная Пигментная ксеродерма |
Что нужно обследовать?
Как обследовать?
К кому обратиться?
Лечение пигментной ксеродермы
Противомалярийные средства (делагил, плаквенил, резохин и др.), предохраняя ДНК от ультрафиолетовых лучей, угнетают процесс деполимеризации, ослабляют чувствительность (фотосенсибилизацию) кожи к солнечным лучам. Эти лекарства обладают противовоспалительными и гипосенсибилизируюшими свойствами. Рекомендуют проводить общую терапию вместе с витаминотерапией (В1, В2, РР, В6, В12, А, Е), антигистаминные препараты (тавегил, димедрол, супрастин), десенсибилизирующие средства (тиосульфат натрия, в вену - 10%-ный хлористый кальций 10 мл).
В качестве местного лечения используются фотозащитные кремы и мази.
При опухолевой форме пигментной ксеродермии применяются хирургический метод, жидкий азот и лазерные лучи. Для предохранения от солнечных лучей необходимо носить свободную одежду, панамки и перчатки.
Прогноз
Большинство больных (2/3) погибает, не достигнув 15-летнего возраста. Некоторые больные могут дожить до 40-50 лет.
 [28]
[28]

