Медицинский эксперт статьи
Новые публикации
Неосложненные переломы грудных и поясничных позвонков
Последняя редакция: 23.04.2024

Весь контент Web2Health проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
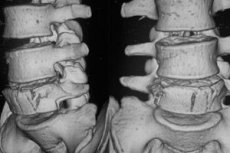
Компрессионные клиновидные неосложненные переломы тел поясничных и грудных позвонков являются, пожалуй, наиболее часто встречающимся видом повреждений позвоночника и локализуются в верхнем поясничном и нижнем грудном отделах позвоночника.
Что вызывает компрессионные клиновидные неосложненные переломы грудных и поясничных позвонков?
Эти повреждения тел позвонков возникают в результате действия сгибательного механизма насилия. По своему характеру они относятся к стабильным повреждениям.
Мнение некоторых авторов о том, что незначительная клиновидная компрессия тел позвонков является совершенно безобидной и легко компенсируется изменением положения выше и нижележащих отделов позвоночника является неправильным.
Нередко даже весьма незначительная компрессия тел позвонков в переходном пояснично-грудном отделе, в котором чаще всего и встречаются эти повреждения, в отдаленные сроки приводит к тяжелейшим осложнениям в виде болевого синдрома и компрессии передне-боковых отделов спинного мозга. Причиной этих осложнений являются прогрессирующие дегенеративные изменения в смежных межпозвонковых дисках, усугубляемые бывшей травмой и возникшей, казалось бы, незначительной деформацией тела позвонка.
Эти, на первый взгляд безобидные, «малые» переломы тел позвонков требуют самого серьезного внимания.
Симптомы компрессионных переломов тел позвонков
Наиболее частой и типичной является жалоба на наличие болей. Обычно боли носят строго локализованный характер на уровне повреждения, усиливаются при движениях. Иногда боли носят характер разлитых и распространяются на поясничный и грудной отделы. Болевой синдром выражен наиболее ярко в первые часы и дни после повреждения, а в более поздние сроки значительно сглаживается и даже исчезает.
Наиболее отчетливо и ярко боли выражены в вертикальном положении пострадавшего при ходьбе. Интенсивность их увеличивается при ходьбе по неровной почве, при езде в автомашине и т. п. Часто к этим болям присоединяется чувство неуверенности в «прочности позвоночника», явления дискомфорта.
Диагностика компрессионных переломов тел позвонков
Детальное выяснение анамнестических данных, обстоятельств травмы и места приложения насилия позволяет заподозрить наличие клиновидного компрессионного перелома тел позвонков и его вероятную локализацию.
Осмотр
Нередко пострадавшие достаточно активны. Степень имеющемся деформации позвоночника порой настолько мало выражена, что улавливается только опытным глазом. В поясничном отделе эта деформация может проявиться только сглаживанием физиологического лордоза, на фоне которого у худощавых субъектов виден вы стоящий в виде пуговки остистый отросток. Нередко это выстояние остистого отростка определяется только пальпаторно. В грудном отделе позвоночника определяется некоторое усиление физиологического кифоза, на фоне которого более отчетливо видно пуговчатое выстояние остистого отростка. Кроме деформации позвоночника в сагиттальной плоскости, может иметь место и боковое искривление линии остистых отростков, указывающее на наличие боковой компрессии тела позвонка.
Незначительно выраженная деформация позвоночника может маскироваться имеющейся припухлостью мягких тканей на уровне перелома. Эта припухлость отсутствует в первые часы после травмы и появляется позже.
При осмотре пострадавшего почти всегда удается выявить напряжение длинных мышц спины, определяемое на глаз, ограниченное областью повреждения, или распространяющееся на весь поясничный и грудной отделы позвоночника. Иногда топическое напряжение мышц определяется только пальпаторно, особенно у субъектов с выраженной подкожной клетчаткой.
При пальпации определяется локальная болезненность на уровне остистого отростка сломанного позвонка. В более поздний после травмы период, при наличии кифотической деформации локальная болезненность определяется на уровне остистого отростка позвонка, расположенного над сломанным позвонком. Пальпаторно выявляется увеличение межостистого промежутка, которое выражено тем более, чем больше компрессия тела сломанного позвонка. При помощи пальпации может быть выявлена и деформация позвоночника, не обнаруженная во время осмотра.
Болевой симптом при осевой нагрузке на позвоночник обычно не выявляется в положении лежа. Он не столь ценен, чтобы придавать пострадавшему вертикальное положение для его выявления, так как зто положение не всегда безопасно для пострадавшего.
Подвижность позвоночника
Многие авторы отмечают ограничение объема активных движений при повреждениях позвоночника. Нет сомнения в том, что, как и при всяком повреждении опорно-двигательного аппарата, имеет место ограничение подвижности позвоночника при его повреждениях. Однако, этот метод обследования пострадавшего при наличии острого повреждения позвоночника должен быть исключен из клинического обихода как неоправданный и рискованный для пострадавшего.
Определенный интерес представляет обследование активных движений в ногах. Как известно, при неосложненных повреждениях позвоночника активные движения в ногах сохраняются. Если же предложить пострадавшему с компрессионным клиновидным переломом тела позвонка в положении на спине согнуть в тазобедренных суставах и несколько развести в стороны выпрямленные в коленных суставах ног, то всегда возникают боль в области перелома. Этот болевой симптом, сохраняется значительно дольше, чем другие.
В диагностике неосложненного компрессионного клиновидного перелома может помочь симптом Томпсона, заключающиеся в том, что боли в позвоночнике на уровне повреждения в положении сидя исчезают при разгрузке позвоночника упором рук пострадавшего в сиденье стула.
Из других клинических симптомов, наблюдаемых при неосложненных компрессионных клиновидных переломах тел могут иметь место рефлекторная задержка мочеиспускания, болезненность задней стенки живота, при глубокой пальпации, возникающая вследствие наличия забрюшинной гематомы.
Иногда по этой же причине имеется напряжение передней брюшной стенки, порой настолько выраженное, что симулирует картину «острого живота», но поводу которого производят лапаротомию.
Спондилография
Рентгенологический метод обследования является одним из важнейших и во многих случаях решающим дополнением к клиническому обследованию при компрессионных клиновидных переломах тел позвонков. Спондилографию производят в двух типичных проекциях - задней и боковой. Решающей в постановке диагноза является боковая спондилограмма.
Компрессионным клиновидным переломам тел позвонков свойственны типичные рентгенологические симптомы, позволяющие не только подтвердить или отвергнуть предполагаемый клинический диагноз, но также уточнить и детализировать имеющееся повреждение.
Наиболее типичным рентгенологическим симптомом является клиновидная форма позвонка с вершиной клина, обращенной нейтрально. Степень этой клиновидности весьма вариабельна - от спорной, едва уловимой, до совершенно неоспоримой, хорошо выраженной и бросающейся в глаза. Смятие, некоторое утолщение и особенно разрыв вентральной замыкательной пластинки делают диагноз перелома бесспорным. Эти данные определяются на профильной спондилограмме: изменение и неравномерность костной структуры тела позвонка, отображаемые на спондилограммах (прямой и боковой) сгущением костных балок тел позвонка по линии компрессии; разрыв замыкательной, чаще краниальной пластинки тела позвонка. В грудном отделе повреждение краниальной замыкательной пластинки часто носит ступенчатый характер; при разрыве замыкательной пластинки, чаще краниальной, на боковой спондилограмме отмечается вдавление ее и нарушение непрерывности (острая грыжа Шморля); отрыв краниовентрального угла тела позвонка, выявляемый на профильной спондилограмме; сужение межпозвонкового пространства и области смежных межпозвонковых дисков, чаще в вентральных отделах; увеличение межостистого пространства, определяемое на передней и боковой спондилограммах; осевая деформация позвоночника чаще в сагиттальной, реже во фронтальной плоскости. При боковой компрессии тела позвонка на профильной спондилограмме не удается выявить клиновидную деформацию тела, но можно обнаружить уплотнение костной структуры тела у краниальной замыкательной пластинки. Передняя спондилограмма в этих случаях позволяет определить боковую компрессию тела. При компрессионных переломах грудных позвонков вследствие значительного кровотечения образуется околопозвоночная гематома, которая на передней спондилограмме образует веретенообразную паравертебральную тень, напоминающую натечник.
В отдельных случаях полезной бывает спондилография в косых проекциях. При незначительной степени компрессии и отсутствии отчетливых рентгенологических симптомов перелома тела позвонка не всегда удается рентгенологически подтвердить клинический диагноз имеющегося повреждения. В этих случаях рекомендуется повторить рентгенологическое обследование через 6-10 суток. К этому сроку вследствие резорбции костной ткани по линии перелома ее отображение на рентгеновской пленке становится более отчетливым.
На основании клинико-рентгенологических данных в типичных случаях не представляет большого труда распознать и диагностировать компрессионный клиновидный перелом тела поясничного и грудного позвонка. Спондилография позволяет уточнить и детализировать характер повреждения, его особенности и оттенки. Серьезные трудности могут встретиться при распознавании легких, незначительных степеней компрессии тел позвонков, особенно в грудном отделе. Дополнительные спондилограммы, в том числе прицельные, а порой и томографическое исследование, анализ клинических и рентгенологических данных в динамике в абсолютном большинстве случаев позволяет приблизиться к истине.
При наличии соответствующих клинико-анамнестических данных, указывающих на перелом тела позвонка, в отсутствии убедительных рентгенологических симптомов следует склоняться в сторону диагноза перелома и лечить пострадавшего как имеющего перелом тела позвонка. Лишь при появлении в последующем убедительных и неоспоримых доказательств отсутствия повреждения можно отказаться от предположительного диагноза. Такая тактика убережет пострадавшего от нежелательных и порой тяжелых поздних осложнений, возникающих в случае недиагностированного повреждения.
Лечение компрессионных клиновидных неосложненных переломов тел грудных и поясничных позвонков
При лечении компрессионных клиновидных неосложненных переломов тел грудных и поясничных позвонков, как и при лечении переломов вообще, конечной целью является восстановление анатомической формы поврежденного сегмента и восстановление его функции. Нет сомнения в том, что чаще восстановление анатомической формы поврежденного костного сегмента при правильном лечении способствует более полноценному восстановлению функции. К сожалению, это, казалось бы, совершенно очевидное положение чаще всего нарушается при лечении компрессионных клиновидных неосложненных переломов тел позвонков. У многих травматологов прочно укоренилось представление о том, что утрата правильной анатомической формы тела одного позвонка не таит в себе каких-либо неприятностей для пострадавшего и легко компенсируется за счет изменения положения других сегментов позвоночного столба. Именно эта концепция и является одной из основных причин неудовлетворительных неходов, не столь редко наблюдаемых при лечении этих повреждений.
Идеальным методом лечения неосложненных компрессионных клиновидных переломов тел поясничных и грудных позвонков является такой, который бы позволил восстановить анатомическую форму тела поврежденного позвонка, устранить вертикальные нагрузку на него, надежно удержать положение достигнутой реклинации и создать длительную иммобилизацию поврежденного сегмента позвонка на срок, необходимый для заживления перелома, не ограничивая функцию выше и нижележащих отделов позвоночника. Общепринятые существующие методы лечения компрессионных клиновидных переломов тел позвонков не, отвечают всем этим требованиям. Не является идеальным в полном смысле этого слова предложенный нами метод с использованием фиксатора-«стяжки».
Среди существующих методов лечения неосложненных компрессионных клиновидных переломов тел поясничных и грудных позвонков основными являются:
- метод одномоментной репозиции с последующей иммобилизацией гипсовым корсетом;
- метод постепенной этапной репозиции;
- функциональный метод;
- оперативные методы лечения;
- комплексный функциональный метод с применением фиксатора-«стяжки».
Метод одномоментной репозиции с последующей иммобилизацией гипсовым корсетом. Целесообразность и возможность восстановления анатомической формы тела сломанного позвонка путем разгибания и переразгибания позвоночника была высказана Henle в конце XIX столетия. Осуществление этой идеи на практике сдерживалось боязнью возможности повреждения спинного мозга в процессе репозиции. В 1927 г. Dunlop и Parker па практике доказали возможность восстановления анатомической формы сломанного позвонка путем растяжения и разгибания позвоночника.. Wagner и Stopler (1928) удалось у ряда пострадавших достигнуь расправления тела сломанного позвонка тела, но не удалось удержать его в положении достигнутой коррекции. Только после 1929 г., когда были опубликованы работы Davis, а в последующем Boliler, Watson Jones, Б. А. Петрова, II. Е. Казакевича, А. П. Великорецкого и др., детально разработанный и обоснованный метод одномоментной репозиции вошел в повседневную практику. В нашей стране этот метод не получил значительного распространения.
Одномоментное вправление производят под местным обезболиванием по методу Шнека. Пострадавшего укладывают на бок. Пальпаторно, ориентируясь на локальную болезненность, в сопоставлении с данными спондилографии определяют остистый отросток поврежденного позвонка. При повреждении поясничного позвонка, отступя на 6 см от линии остистых отростков в сторону, на которой лежит пострадавший, намечают точку введения иглы. Инъекционную иглу длиной 16 см через намоченную точку вводят снизу вверх под углом 35°. По мере продвижения иглы ткани обезболивают 0,25% раствором новокаина. В зависимости от выраженности подкожножировой клетчатки и мускулатуры примерно на глубине 6-8 см кончик иглы упирается в заднюю поверхность поперечного отростка. Инъекционную иглу несколько оттягивают кзади, угол ее наклона нисколько меняют так, чтобы при продвижении в глубину она скользила по верхнему краю поперечного отростка. На глубине 8-10-12 см кончик иглы упирается в задне-боковую поверхность тела сломанного позвонка. Шприцем вводят 5 мл 1% раствора новокаина. Шприц извлекают из павильона иглы. Если пз павильона иглы выделяется окрашенная кровью жидкость, то это значит, что игла введена в гематому в области повреждения. В противном случае иглу извлекают и вводят повторно по описанной выше методике на один позвонок выше или ниже. В область сломанного позвонка следует вводить не более 10 мл 1% раствора новокаина, чтобы не возникло осложнений в случае прокола твердой мозговой оболочки пли проникновения новокаина через возможный разрыв ее в субарахноидальное пространство.
При обезболивании тела грудного позвонка инъекционную иглу вводят на уровне остистого отростка вышележащего позвонка, так как остистые отростки грудных позвонков расположены более вертикально и их верхушки находятся ниже соответствующего тела.
Обезболивания тела сломанного позвонка можно достигнуть и введением 40 мл 0,25% раствора новокаина в межостистый промежуток между поврежденным и смежным позвонком. Попав в гематому, обезболивающий раствор достигает области перелома. Обезболивание сломанного позвонка может быть достигнуто и путем внутрикостного обезболивания - введением 10-50 мл 0,25% раствора новокаина в остистый отросток поврежденного позвонка. В этом последнем случае обезболивание достигается на весьма короткий срок, так как раствор новокаина довольно быстро уносится током венозной крови.
При технически правильно выполненном обезболивании били в области сломанного позвонка довольно быстро исчезают или значительно уменьшаются.
Методика одномоментного вправления
Одномоментное вправление может быть достигнуто различными способами. Bohler производит одномоментное форсированное вправление с помощью двух столов разной высоты; их устанавливают по одной линии так, чтобы между ними имелся промежуток, позволяющий свободно подойти к туловищу пострадавшего на протяжении поясничного и большей части грудного отдела позвоночника. Пострадавшего укладывают в положении на животе так, что на более низкий стол помещают его ноги и нижний отдел туловища примерно до уровня передних верхних остей гребней подвздошных костей. а на более высокий стол он опирается подмышечными областями и отведенными кпереди согнутыми в локтевых суставах руками. В этом положении позвоночник пострадавшего как бы провисает между столами и "переразгибается".
В таком положении пострадавший находится 15-20 минут, после чего накладывают гипсовый корсет, которым сохраняется достигнутое в процессе реклинации положение позвоночника.
Watson Jones производит одномоментное форсированное вправление с помощью тяги через блок, закрепленный на потолке. Для этого пострадавшего укладывают на стол в положении на животе. При повреждении поясничных позвонков тяга осуществляется специальными лямками за нижние отделы голеней выпрямленных ног, при повреждении верхних поясничных позвонков или нижних грудных позвонков - специальными лямками за грудную клетку. В положении достигнутого «переразгибания» также накладывают гипсовый корсет.
Степень достигнутого расправления тела сломанного позвонка в процессе форсированного одномоментного вправления контролируют профильными спондилограммами.
Весьма важным является вопрос о длительности ношения корсета после одномоментной форсированной репозиции. Б. А. Петров, Bohler считают достаточным срок иммобилизации гипсовым корсетом в течение 2-3 месяцев, И. Е. Казакевич, Watson Jones - в течение 4-6 месяцев, a Kazmirowicz (1959) - 8-9 месяцев. Хорошо известно, что процесс заживления тела сломанного позвонка довольно длительный и протекает 10-12 месяцев. По этой причине внешняя иммобилизация гипсовым, а затем съемным корсетом должна быть длительной - не менее 1 года, иначе возможно возникновение вторичной компрессии сломанного позвонка. Ношение гипсового и съемного ортопедического корсета должно сопровождаться лечебным массажем и гимнастикой, направленными на предотвращение развития атрофии и слабости мускулатуры.
Метод не таит в себе опасности, если его применяют по правильным показаниям только при компрессионных клиновидных неосложненных переломах тел грудных и поясничных позвонков.
Основным недостатком данного метода лечения компрессионных клиновидных переломов тел позвонков является необходимость длительного ношения гипсового, а затем съемного ортопедического корсета. Отрицательные моменты иммобилизации корсётом общеизвестны. К ним следует отнести негигиеничность, необходимость иммобилизации неповрежденных отделов позвоночника, что ставит позвоночник в условия пассивного расслабления, ограничение функции грудной клетки и ее органов, атрофию и слабость мускулатуры. Наиболее существенным недостатком этого метода лечения является невозможность довольно часто предотвратить вторичную деформацию тела сломанного позвонка.
Метод этапной репозиции тела сломанного позвонка заключается не в одномоментном, а постепенном, этапном его расправлении. Различными авторами предложены различные приспособления в виде подушечек, специальных рам, подставок и т. п.
Наиболее простым и эффективным является метод этапной репозиции по А. В. Каплану. Он сводится к следующему. Сразу же при поступлении в стационар пострадавшего укладывают на жесткую постель в положении на спине. Под поясницу подкладывают небольшой плотный валик. Через день этот валик заменяют более высоким, а еще через 1 - 2 дня под поясницу подводят большой валик шириной 15-20 см и высотой 7-10 см. Вследствие «переразгибания» на валике постепенно происходит расправление сломанного позвонка и восстановление его анатомической целостности. По данным автора метода, такой способ легче переносится пострадавшими - они постепенно привыкают к дозированному «переразгибанию», при этом не возникают или, вернее, реже возникают парез кишечника, задержка мочеиспускания и другие возможные осложнения. В некоторых случаях автор советует сочетать этапное расправление с одномоментным вытяжением по наклонной плоскости. В процессе этапного расправления тола сломанного позвонка осуществляется контроль спондилографией.
На 8-15-й день накладывают гипсовый корсет при «небольших смещениях» сроком на 2-3 месяца, а при «больших» - на 4 месяца. Трудоспособность восстанавливается через 4-6 месяцев. Больных, занимающихся тяжелым физическим трудом, в течение года с момента окончания лечения переводят на легкие работы.
А. В. Каплан (1967) отмечает, что в последние годы после этапной репозиции он производит фиксацию сломанных позвонков за остистые отростки металлическими пластинками. Это наводит на мысль о том, что, по-видимому, не всегда этапная репозиция с последующим длительным ношением корсета приводит к благоприятным исходам.
Функциональный метод лечения неосложненных клиновидных переломов тел поясничных и грудных позвонков получил особенно широкое распространение в нашей стране. До настоящего времени он является методом выбора при лечении компрессионных переломов тол позвонков во многих травматологических стационарах.
Функциональный метод основывается на концепции Magnus (1929, 1931) и Haumann (1930) о том, что компрессионный клиновидный перелом тела поясничного или грудного позвонка является вколоченным, а это само по себе благоприятствует быстрейшему заживлению перелома и исключает возможность вторичного смещения, поэтому расправление этого позвонка нецелесообразно и маловероятно (Klapp). По мнению В. В. Горнневской и Е. Ф. Древинг, гипсовый корсет, задерживая регенерацию сломанного позвонка и вызывая атрофию мускулатуры, приносит больший вред, чем пользу.
Исходя из сказанного, авторы метода считают, что расправление тела сломанного позвонка является вредным и добиваться восстановления анатомической формы сломанного позвонка в процессе лечения не следует. Основным в лечении этого вида повреждений, по их мнению, является создатте хорошего «мышечного корсета», что достигается, лечебной гимнастикой; Авторы полагают, что лечебная гимнастика ускоряет процессы регенерации в сломанном позвонке, что под влиянием систематической «тяги и дозированной нагрузки» происходит целесообразная перестройка губчатого вещества тела сломанного позвонка и костные трабекулы располагаются в статически выгодных направлениях в процессе перестройки.
Для создания «мышечного корсета» Е. Ф. Древинг была разработана стройная система лечебной гимнастики, включающая четыре периода.
Сущность метода сводится к тому, что пострадавшего укладывают на жесткую постель с наклонной плоскостью на вытяжение с помощью петли Глиссона и колец за подмышечные области. С первых часов и дней начинают проводить лечебную гимнастику, направленную на укрепление и развитие мышц позвоночника, спины и живота..Через 2 месяца. к тому моменту, когда пострадавший встанет на ноги, образуется хорошо выраженный «мышечный корсет», удерживающий позвоночник в состоянии некоторой гиперэкстензии.
Функциональная направленность метода, его простота и доступность. отсутствие надобности в активных манипуляциях и ношении корсета привели к тому, что.этот метод довольно быстро получил значительное распространение. Опыт применения его на практике в течение 35 лет позволил выявить и ряд существенных недостатков. К числу их следует отнести невозможность соблюдения правильного режима в процессе лечения. Так, по данным А. В. Тимофеевича (1954), 50% пострадавших, лечившихся функциональным методом, не выдержали необходимого режима и были выписаны из стационара досрочно. Только 10% пострадавших выполняли рекомендованное амбулаторное лечение. Объясняется это тем, что по миновании острых явлений травмы пострадавшие чувствуют себя здоровыми, забывают о переломе позвоночника и не желают обременять себя лечением. Далеко не во всех случаях удается сформировать «мышечный корсет», (особенно у пожилых и тучных людей, у ослабленных больных с сопутствующими заболеваниями. Недостатком метода является необходимость длительного пребывания в постели и т. п. Однако самым серьезным недостатком этого метода является отказ от восстановления анатомической формы сломанного позвонка, что, по нашему глубокому убеждению, является основной причиной последующих осложнений.
Оперативные методы лечения
Описанные в литературе оперативные методы лечения повреждений позвоночника относятся к лечению различных других клинических форм его повреждений и не имеют прямого отношения к лечению компрессионных клиновидных неосложненных переломов тел поясничных и грудных позвонков. Лишь в последние годы некоторыми авторами были предложены методы оперативного лечения неосложненных компрессионных клиновидных переломов тел поясничных и грудных позвонков.
Комплексный функциональный метод с использованием фиксатора-«стяжки»
Близким к идеальному методу лечения неосложненных компрессионных клиновидных переломов тел поясничных и нижних грудных позвонков является такой, который позволил бы осуществить надежную иммобилизацию поврежденного сегмента позвоночника после восстановления анатомической формы сломанного позвонка на срок, необходимый для заживления перелома, и одновременно не препятствовал бы созданию «мышечного корсета», освободил бы пострадавшего от необходимости пребывания в постели и ношения корсета.
Предложенный нами и разработанный при участии Э. А. Рамиха и А. И. Королевой комплексный функциональный метод лечения с временной внутренней фиксацией поврежденного отрезка позвоночника фиксатором-«стяжкой» отвечает некоторым из упомянутых задач. Основой_этого метода является временная внутренняя фиксация поврежденного отрезка позвоночника специальным металлическим фиксатором-"стяжкой".
Использование металла для фиксации сломанных позвонков не является новым. Wilkins (1886) впервые связал проволокой сломанные дужки позвонков. Novak (1952) впервые применил проволочный шов при лечении неосложненных компрессионных клиновидных переломов тел позвонков у группы пострадавших. Havlin (1961) модифицировал технику наложения проволочного шва. Ladio (1959) для стабилизации переломо-вывихов грудной и поясничной локализации использует окончатый винтовой металлический фиксатор.
Показания: закрытые неосложненные компрессионные клиновидные переломы тел нижних грудных и поясничных позвонков.
В процессе лечения условно выделяются три периода. Первый период охватывает отрезок времени с момента поступления пострадавшего в стационар до осуществления оперативной внутренней фиксации.
Задачей первого периода является ликвидация острых явлений бывшего повреждения, улучшение общего состояния пострадавшего, исправление осевой деформации позвоночника, восстановление анатомической формы сломанного позвонка.
Этот же период является подготовительным для осуществления последующей внутренней фиксации. Средняя его продолжительность равна 7-10 дней.
Сразу же при поступлении пострадавшего в стационар, установлении диагноза п уточнении локализации повреждения осуществляется обезболивание места повреждения.
Обезболивание тела сломанного позвонка производят по Шнеку. Техника обезболивания описана выше. Пострадавшего укладывают на жесткую кровать. Под поврежденный отдел позвоночника подводят матерчатый гамак, на концах которого закреплены металлические тросы, перекидываемые через блоки, закрепленные па двух балканских рамах па кровати. К тросам подвешивают груз по 3-5 кг. В течение первых 3-5 суток грузы увеличивают до 12-18 кг в зависимости от веса пострадавшего. С помощью такой постепенной реклинации удается не только исправить осевую деформацию позвоночника, но и добиться восстановления анатомической формы тела сломанного позвонка. Применение гамачка для реклинации более удобно и для больного, и для персонала, чем использование мешочков с песком или других жестких реклинаторов.
Co второго дня пострадавший начинает заниматься лечебной гимнастикой по комплексам, разработанным А. И. Королевой и Э. А. Рамихом. В основу этих гимнастических комплексов положена методика Е. Ф. Древинг, которая видоизменена с учетом короткого периода пребывания больного в постели и последующей ранней гимнастики в положении стоя. Первый комплекс, рассчитанный на первые 2-3 суток, в основном предусматривает упражнения общегигиенического характера. Большое внимание уделяют дыхательным упражнениям. В это же время постепенно включают упражнения, рассчитанные на укрепление разгибателей спины. В конце первого периода вводят упражнения для более активной тренировки мышц спины и брюшного пресса, вводят некоторые силовые упражнения для верхних конечностей, «полуножницы», и ходьбу на месте» и т. п.
Второй период комплексного функционального лечения охватывает" небольшой промежуток времени, необходимый для осуществления внутренней фиксации поврежденного отрезка позвоночника оперативным путем металлическим фиксатором-«стяжкой».
Фиксатор-«стяжка» состоит из соединительной муфты и двух крючьев. Соединительная муфта представляет собой цилиндрическую трубку длиной 50 мм. Ее внутренний диаметр равен 4,5 мм, наружный - 6 мм.
Обезболивание, как правило, производят по типу местного послойного инфильтрационного 0,25% раствором новокаина и дополняют введением 1% раствора новокаина к телу сломанного позвонка. Вполне допустим, а у особо реактивных больных предпочтителен эндотрахеальный наркоз. В этих случаях в определенные моменты вмешательства производят релаксацию мускулатуры. На этот период больного переводят на управляемое дыхание.
Используют универсальный хирургический операционный стол, на который пострадавшего укладывают в положении на животе.
Руководствуясь анатомическими ориентирами, сопоставляемыми с имеющейся передне-задней спондилограммой, локализуют остистый отросток сломанного позвонка, который и маркируют металлической инъекционной иглой, введенной в его верхушку. Следует иметь в виду, что не всегда легко и просто определить остистый отросток сломанного позвонка, так как обычно к моменту оперативного вмешательства осевая деформация позвоночника устраняется и исчезает болевая реакция па давление.
Техникa oпeрации внутренней фиксации поврежденного отрезка позвоночника заключается в следующем. Срединным линейным разрезом по линии, соединяющей верхушки остистых отросков, послойно рассекают кожу, подкожную клетчатку, поверхностную фасцию. Обнажают верхушки остистых отростков, покрытые надостистой связкой. Справа или слева, в зависимости от характера деформации позвоночника в мосте повреждения, у боковой поверхности остистых отростков на 0,5 см от средней линии рассекают пояснично-грудную фасцию. Выбор стороны рассечения фасции, а в конечном итоге стороны установки фиксатора-"стяжки" зависит от того, имеется ли угловая деформация позвоночника в сторону. Если таковая имеется, то выгоднее устанавливать фиксатор на выпуклой стороне деформации; если же угловая деформация отсутствует, то безразлично, на какой стороне устанавливать фиксатор.
Величина кожного разреза примерно соответствует протяженности 4-5 позвонков. С помощью скальпеля, ножниц и позвоночного распатора частично острым, частично тупым путем от боковой поверхности остистых отростков и дужек отделяют длинные мышцы спины на протяжении сломанного выше- и нижележащего позвонков. Неизбежно возникающее кровотечение довольно быстро останавливается тампонадой марлевыми салфетками, смоченными горячим физиологическим раствором. В ране становятся видимыми основания трех остистых отростков и межостистые промежутки, выполненные межостистыми связками.
Одни из крючьев фиксатора-«стяжки» откручивается от соединительной муфты. Крючья фпксатора-«стяжки», один из которых оставлен в связи с соединительной муфтой, острым изогнутым концом вводят в межостистый промежуток, они охватывают верхнюю поверхность остистого отростка позвонка, расположенного над сломанным позвонком. Соединительная муфта ложится у основания остистых отростков по их боковой поверхности. Открученный ранее второй крючок острием вводят в межостистое пространство, он охватывает нижнюю поверхность остистого отростка позвонка, расположенного под сломанным позвонком, его конец, несущий резьбу, контактирует с соединительной муфтой. Фиксации обычно подлежат три позвонка: поврежденный, выше- и нижележащий. Соответственно этому и устанавливают крючья фнксатора-«стяжки». Производят контрольную рентгенографию в передне-задней проекции, при помощи которой хирург убеждается, что фиксатор введен правильно.
Убедившись в точности расположения фиксатора-«стяжки», хирург производит обезболивание области сломанного тела введением 10 мл 1 % раствора новокаина. Естественно, что эту манипуляцию осуществляют только в том случае, если вмешательство производят под местным обезболиванием!
Больному придают положение разгибания. Если сломан поясничный позвонок, то большую гиперэкстензию придают ножному концу туловища; если поврежден нижний грудной позвонок, то придают переразгибание головному концу туловища. Это положение придают больному с помощью троса, закрепляемого при помощи кожаной манжетки или на голенях пострадавшего или на груди и положением операционного стола.
В положении переразгибания фиксатор-«стяжка» скручивается и стабилизирует поврежденный отдел позвоночника в положении достигнутой коррекции. При недостаточно полном расправлении компрессированного позвонка дополнительное расправление его тела происходит при натяжении фиксатора. В положении гиперэкстепзин основная нагрузка вышележащего отдела позвоночника приходится на задний, не поврежденный отдел позвоночника, что способствует быстрейшему заживлению перелома.
Следует знать, что при осуществлении оперативного вмешательства под местным обезболиванием приданное пострадавшему положение гиперэкстензии является довольно неприятным для него. Поэтому в таком положении он должен находиться минимальное время.
В процессе операции производят тщательный гемостаз. Послойно ушивают операционную рану. В подкожную клетчатку вводят резиновую полоску па 24 часа. Накладывают асептическую повязку.
После приобретения некоторого навыка при тщательном, последовательном и педантичном выполнении операции осуществление ее не составляет трудностей и занимает минимальное время.
Третий период комплексного функционального лечения является наиболее длительным. Начинается он фактически с момента окончания оперативного вмешательства, а заканчивается по выздоровлении больного.
Задачей третьего периода является максимально ранняя реабилитация пострадавшего и возвращение его к полезному труду.
Наличие прочной и надежной фиксации поврежденного отрезка позвоночника, достигнутой при помощи фиксатора-«стяжки», создает оптимальные условия для проведения активной функциональной терапии, способствующей быстрейшему заживлению перелома и созданию «мышечного корсета».
Вследствие надежной внутренней фиксации поврежденного отдела позвоночника через 14-16 суток после оперативного вмешательства можно поставить пострадавшего на ноги и проводить активную лечебную гимнастику в положении стоя. Эффективность раннего проведения лечебной гимнастики в положении стоя при отсутствии ограничения функции в неповрежденных отделах позвоночника совершенно очевидно.
Больного укладывают на кровать со щитом в положении на спине. Под спину на уровне поврежденного отдела позвоночника подводят гамачок с грузами на его концах по 3-5 кг с каждой стороны. В течение первых послеоперационных дней пострадавший обычно получает обезболивающие и антибиотики. В случае необходимости проводят соответствующее симптоматическое лечение.
С первого дня после операции пострадавший начинает заниматься лечебной гимнастикой. Комплекс гимнастических упражнений в 1 - 3-й сутки рассчитан на 10-15 минут и строится из общегигиенических к общеукрепляющих упражнений. Это преимущественно статические и динамические дыхательные упражнения (полное дыхание, брюшное дыхание по И. М. Саркизову-Сиразини). Упражнения подбирают строго индивидуально с учетом состояния больного.
На 2-е сутки после оперативного вмешательства пострадавшему разрешается осторожно повернуться на бок. Сменяют повязку, удаляют резиновый выпускник, ревизуют рану. Накладывают асептическую повязку.
На 4-е сутки после операции вводят комплекс упражнений, рассчитанных на укрепление мышц нижних конечностей и разгибателей спины. Продолжаются дыхательные упражнения. Этими гимнастическими упражнениями пострадавший постепенно подготавливается к переходу из горизонтального в вертикальное положение. Комплекс упражнений рассчитан на 15-20 минут и повторяется в течение дня 5-6 раз.
Начиная с 7-х суток вводят третий комплекс гимнастических упражнений. Этот комплекс предусматривает еще более интенсивную тренировку мышц спины и нижних конечностей. Дополнительно включают упражнения в положении на животе. На 8-9-е сутки снимают швы. На 4-16-е сутки пострадавшему разрешают встать. Гимнастические упражнения этого периода объединены в четвертый комплекс. Он обычно начинается серией упражнений предыдущих комплексов, после чего пострадавшего переводят в вертикальное положение. В первый день по страдавший обычно осваивается с вертикальным положением, стоит у кровати, пытается ходить по палате. Гимнастика заканчивается рядом динамических дыхательных упражнений в положении лежа.
Через 3-4 суток после перехода пострадавшего в вертикальное положение гимнастические упражнения проводят в основном из положения стоя. Дополнительно к силовым упражнениям предыдущих комплексов включают упражнения для нижних конечностей и таза, для разгибателей спины. Отдыхом между упражнениями служат свободная ходьба и дыхательные упражнения. Этот пятый комплекс рассчитан на 35-40 минут.
Обычно к концу 3-й - началу 4-й недели после операции внутренней фиксации пострадавшего в хорошем состоянии выписывают на амбулаторное лечение. В домашних условиях он продолжает заниматься лечебной гимнастикой в основном из пятого комплекса. Продолжительность занятий гимнастикой по 30-40 минут 3-4 раза в день.
Примерно к концу 2-го месяца после операции разрешается работа, не связанная со значительным физическим напряжением. В последующем крайне желательно систематическое постоянное занятие лечебной гимнастикой.
Такова общая схема комплексного функционального лечения неосложненных клиновидных компрессионных переломов тел позвонков поясничной и нижней грудной локализации. Естественно, что в зависимости от индивидуальных особенностей пострадавшего, характера и локализации повреждения, возраста и т. п. эта схема может варьировать.
Описанный комплексный функциональный метод лечения с применением фиксатора-«стяжки» методом выбора при лечении различных видов неосложненных компрессионных клиновидных переломов тел поясничного и грудного отделов позвоночника, в частности компрессионных клиновидных неосложненных переломов тел поясничных и грудных позвонков с различной степенью снижения их высоты, неосложненных компрессионных клиновидных переломов тел поясничных и грудных позвонков с отрывом краниовентрального угла, компрессионных переломов поясничных позвонков с разрывом замыкатслыюй пластинки - так называемых проникающих переломов.
С. С. Ткаченко (1970) модифицировал фиксатор-«стяжку», назван ее «специальной», и видоизменил методику ее наложения. Модификация «стяжки» состоит в некотором изменении угла наклона крючьев. По нашему мнению, ото несколько снижает возможность ее «работы» на скручивание. Более серьезные возражения имеются по рекомендуемой С. С. Ткаченко технике вмешательства. Крючья-«стяжки» крепятся по за остистые отростки, а за полудужкп, для чего предварительно отслаивают желтые связки, производят «частичную резекцию части дужки» вблизи ее корня. В образованные при частичной резекции дужек дефекты вводят крючья-«стяжки». Таким образом, в просвет позвоночного капала вводят инородные металлические тела, на прерывание которых эпидуральная клетчатка безусловно будет реагировать. Трудно сказать, какое влияние с последующем окажут все эти моменты на взаимоотношения спинного мозга со стенками позвоночного канала.
Рекомендации автора при переломе тела одного позвонка фиксировать не 3, а 4 позвонка едва ли являются оправданными.
Передний спондилодез при лечении закрытых неосложненных, «проникающих» переломов тел грудных позвонков
Закрытые компрессионные клиновидные переломы тел грудных позвонков возникают при сгибательном механизме насилия. В случаях повреждения краниальной или, реже, каудальной замыкательной пластинки поврежденным оказывается и межпозвонковый диск - такой перелом следует отнести к группе более тяжелых «проникающих».
Компрессионные переломы поясничных позвонков с отрывом кранио-вентрального угла также являются по существу своему «проникающими». Однако при этих повреждениях мощный поясничный межпозвонковый диск или не страдает, или его повреждение в последующем в известной степени компенсируется рубцовым заживлением диска. В грудном отделе межпозвонковые диски маломощны и, как правило, их повреждение влечет за собой последующее возникновение межпозвонковых остеохондрозов.
Известно, что всякий патологический процесс в передних отделах позвоночника влечет за собой развитие кифотической деформации. Особенно это свойственно грудному отделу позвоночника, анатомической нормой которого является умеренный физиологический кифоз. Как правило, этот кифоз увеличивается и принимает характер патологического после компрессионных переломов тел грудных позвонков. Возникает это вследствие почти неизбежного вторичного снижения высоты тела сломанного позвонка. Некоторые хирурги считают, что клиновидная компрессия одного позвонка и даже осевая деформация позвоночника не влияют на его функцию и не вызывают патологических явлений. Наши многочисленные наблюдения пе подтверждают этого. Относительно небольшая клиновидная деформация тела только одного позвонка, без грубой осевой деформации позвоночника, может привести к болям, функциональной несостоятельности позвоночника, а в ряде случаев и к инвалидности.
Существующие методы лечения этих повреждений позвоночника не всегда в состоянии предотвратить возникновение указанных патологических явлений. Опыт показывает, что даже ранний задний спондилодез в этих случаях может быть несостоятельным,
Показанием для переднего спондилодеза грудных позвонков являются «проникающие» компрессионные переломы тел грудных позвонков у молодых пациентов.
Основной задачей переднего спондилодеза является сохранение нормальной высоты переднего отдела поврежденного отрезка позвоночника, предотвращение вторичной компрессии тел поврежденных позвонков и осевой деформации позвоночника, предупреждение развития межпозвонкового остеохондроза в поврежденных дисках. Наиболее благоприятные сроки вмешательства при отсутствии противопоказаний - 5-7-е сутки после повреждения. Обезболивание - эндотрахеальный наркоз с управляемым дыханием.
Пострадавшего укладывают на операционный стол на левый бок и слегка развертывают на спину. Правая рука вытянута кверху. Левая нога согнута в коленном и тазобедренном суставах.
Оперативный доступ. Предпочтение следует отдать правостороннему чресплевральному доступу, однако при необходимости может быть использован и левосторонний доступ. В зависимости от уровня повреждения выбирают и уровень доступа: для нижних грудных - уровень IX ребра, для средних грудных - уровень VI ребра.
Кожный разрез ведут по ходу соответствующего ребра от паравертебральной до передней подмышечной линии. Послойно рассекают кожу, подкожную клетчатку, поверхностную фасцию. Рассекают поверхностный листок надкостницы по ходу ребра, намечаемого к резекции. Ребро выделяют поднадкостнично и резецируют на протяжении от шейки до передней подмышечной линии. Рассекают глубокий листок надкостницы и париетальную плевру. Вскрывают плевральную полость и производят ее осмотр.
При наличии внутриплевральных сращений их разделяют тупым или острым путем в зависимости от характера их. При помощи винтового ранорасширителя разводят края раны грудной клетки. Легкое смещают к корню - становится видимой и доступной для манипуляций передне-боковая поверхность грудных позвонков. Через просвечивающую медиастинальную плевру видны межреберные сосуды, проходящие по передней поверхности тел грудных позвонков, веточки большого внутренностного нерва и выстоящие в виде валиков межпозвонковые диски. Вдоль левой осевой поверхности позвоночника хорошо видна пульсирующая грудная аорта. Справа, ближе к задней боковой поверхности тел грудных позвонков, просвечивает непарная вена. Поврежденный позвонок легко определяется по снижению высоты его вентральной стенки, по суженным, потерявшим характерную для них форму валиков дискам или диску. Часто помогает в ориентировке субплевральное кровоизлияние.
При малейшем затруднении в локализации области повреждения следует прибегать к контрольной рентгенографии с предварительной маркировкой предполагаемого места повреждения инъекционными иглами.
Линейным разрезами длинной оси позвоночника, несколько правее сродной линии, рассекают медиастинальную плевру.
Разрез медиастинальной плевры следует вести правее средней линии для того, чтобы не войти в конфликт с грудным протоком. Медиастинальную плевру отслаивают в стороны. При необходимости из правостороннего доступа можно подойти к аорте, левой боковой поверхности тел позвонков и левой паравертебральной области. После рассечения медиастинальной плевры обнажают переднюю продольную связку и лежащие на ней образования. Выделяют, перевязывают и рассекают межреберные артерии и вены, проходящие по передней поверхности тел позвонков. Выделяют и отводят в сторону к боковым поверхностям веточки большого внутренностного нерва. Обнажают передне-боковую поверхность тел позвонков, переднюю продольную связку и межпозвонковые диски. Протяженность обнажения передней поверхности позвоночника зависит от количества поврежденных позвонков.


 [
[