Медицинский эксперт статьи
Новые публикации
Материалы по теме
Холангит
Последняя редакция: 17.10.2021

Весь контент Web2Health проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Холангит - воспалительный процесс в желчных протоках (холангиолит - поражение мелких желчных протоков; холангит или ангиохолит - поражение более крупных внутри- и внепеченочных желчных протоков; холедохит - поражение общего желчного протока; папиллит - поражение области фатерова соска). Как правило, возникает оно на фоне нарушений проходимости желчевыводящих путей. Спровоцировать воспаление может инфицирование желчи. Часто патология встречается вместе с кистами общего желчного протока, а также раком желчных протоков. Возникает болезнь на фоне попадания возбудителей бактериальной инфекции в желчные протоки.
Код по МКБ-10
Данное заболевание относится к циклу - другие болезни желчевыводящих путей (K83). Правда, в этом случае исключены состояния, которые относятся к желчному пузырю (K81-K82),пузырному протоку (K81-K82) постхолецистэктомический синдром (K91.5).
K83.0 Холангит. Холангит: восходящий, первичный, рецидивирующий, склерозирующий, вторичный, стенозирующий и гнойный. Полностью исключены: холангитический абсцесс печени (K75.0) холангит с холедохолитиазом (K80.3-K80.4) хронический негнойный деструктивный холангит (K74.3).
K83.1 Закупорка желчного протока. Окклюзия, стеноз желчного протока без камней, сужение. Полностью исключен: с холелитиазом (K80).
K83.2 Прободение желчного протока. Разрыв желчного протока. K83.3 Свищ желчного протока. Холедоходуоденальный свищ. K83.4 Спазм сфинктера Одди. K83.5 Желчная киста. K83.8 Другие уточненные болезни желчевыводящих путей. Спайки, атрофия, гипертрофия желчного протока, язва. K83.9 Болезнь желчевыводящих путей неутонченная.
Код по МКБ-10
Причины холангита
Главной причиной данного недуга является наличие конкремента в желчных протоках. Помимо этого, особую роль играет и этиологический фактор, к которому относят ятрогении, паразитные инвазии, инородные тела, кисты общего желчного протока и болезнь Кароли.
На сегодняшний день полностью не исключается вероятность появления паразитного холангита в результате проникновения в организм фасциолеза, клонорхоза, аскаридоза. Важным условием появления болезни является застой желчи, а также наличие инфекции. Есть несколько причин, которые препятствуют оттоку желчи. Обтурация способна стать результатом первичного патологического процесса. Именно он провоцирует развитие желчной гипертензии, которая приводит к появлению изменения физико-химических свойств желчи.
Частой причиной является наличие доброкачественных структур поджелудочной железы, болезнь Кароли, дискинезии сфинктера. Привести к болезни может заброс содержимого тонкой кишки в желчевыводящих путях, а также осложнения, возникшие вследствие реконструктивных операций на желчных протоках. Есть несколько путей, по которым инфекция попадает в желчные протоки. Зачастую все происходит гематогенным путем, или же лимфогенным. Возбудителями способны стать микроорганизмы кишечной микрофлоры, которые встречаются в ассоциациях. Чаще всего болезнь имеет бактериальную природу. Спровоцировать ее могут представители семейства энтеробактерий, грамположительные микроорганизмы, неспорообразующие анаэробы.
Патогенез
Главной причинной болезни является сочетание ее с нарушением оттока желчи. В чистом виде встречается она не так часто, в основном она комбинируется вместе с холециститом или гепатитом. В основном проблема вызывается бактериальной инфекцией. Проникнуть в желчные ходы она может через кишечник или вместе с током крови. Чаще всего возбудителем является кишечная палочка. Крайне редко это энтерококк, стафилококк и анаэробная инфекция.
Механизм развития кроется в застои желчи. Наблюдается это при закупорке ходов камнем. Спровоцировать явление способна киста желчного протока, язва, эндоскопические манипуляции на общем желчном протоке. В общем, любые проблемы, связанные с оттоком желчи. Поэтому вовремя устраненные проблемы, способны снизить риск развития болезни. По характеру воспаление заболевание подразделяется на несколько видов. Так, холангит может быть катаральным, гнойным и дифтерическим.
Симптомы холангита
Острая форма заболевания способна возникнуть на фоне осложнения при тотальной обструкции желчного пузыря. Крайне редко все происходит как осложнение холедоха. Клиническая картина проявления включает в себя недомогание, желтуху, болевой синдром в лопатке, предплечье. Все это способно перетечь в лихорадку, тошноту, рвоту. Человека донимает спутанность сознания, наблюдается артериальная гипотензия. У больных наблюдается тромбоцитопения. Она является проявлением внутрисосудистой коагулопатии.
Острая форма заболевания имеет несколько другую симптоматику. Точнее она обладает более острым течением. В большинстве случаев человека донимают диспепсические расстройства, которые протекают без лихорадки и желтухи. Болевой синдром отсутствует. В промежутках между обострениями, симптоматика способна полностью отсутствовать. Если поражена еще и печень, то ко всем признакам прибавляются еще и те, которые соответствуют паренхиматозной желтухе.
Порой болезнь может начаться подобно сепсису. Так, человека донимают чередующийся между собой озноб и лихорадка. Тяжелая форма сопровождается септическим шоком и почечной недостаточностью. Периодичность лихорадки зависит от возбудителя, который спровоцировал заболевание. Крайне сложно проходят пневмококковые холангиты. Как только желчная гипертензия снижается, симптоматика исчезает. Во время обострения печень способна увеличиваться в размерах.
При хроническом течении все сопровождается тупыми болями, чувством давления, зудом, легкой желтушностью слизистых оболочек. Часто проявляет себя немотивированный субфебрилитетом. У пожилых людей наблюдается выраженный астенический синдром. Для него характерна лихорадка и боли.
Первые признаки
Многое зависит от того, какая форма недуга присутствует у человека. Так, для хронического холангита характерно бессимптомное течение, которое сопровождается острой формой, но лишь изредка. Для этого состояния характерно наличие повышенной температуры, сильных схваткообразных болей в области живота и грудной клетки. Особо выражено проявляет себя слабость, тошнота, рвота и резкое понижение артериального давления. По этим симптомам, возможно, поставить диагноз.
Хронический холангит не имеет первых симптомов, так как протекает практически бессимптомно. В этом и заключается основная опасность. Болезнь способна привести к почечной коме. Поэтому при появлении какого-либо дискомфорта или наличии проблем сопутствующих развитию холангита, стоит обратиться за помощью в медицинское учреждение. Для хронической формы характерно появление болевого синдрома различной интенсивности. Человек чувствует усталость, его донимает кожный зуд, а также повышение температуры. Нередко наблюдается покраснение ладоней. Концевые фаланги пальцев способны утолщаться.
Триада шарко при холангите
Для острой формы заболевания характерно наличие триады шарко. Заключается она в наличии трех основных симптомов. Как правило, это боль в правом верхнем квадранте живота, лихорадка и желтуха. Определить наличие двух последних признаков очень просто. Для этого достаточно осмотреть печень, она явно увеличена и это заметно при пальпации.
Имеется еще и симптом Мерфи. Для него характерно наличие точечной чувствительности в области желчного пузыря. Определить это просто при проведении пальпации. Наблюдается чувствительность в правом подреберье. Обычно она распространяется по всей ширине печени. Отек печени может иметь разную степень выраженности. Поэтому определить наличие данного симптома просто. Если правильно расценить клинические проявления, то лечение будет не только правильным, но и эффективным.
Поэтому больных с наличием холецистита или желчной колики направляют на УЗИ. Это позволит подтвердить или опровергнуть факт наличия проблемы. При несвоевременном определении патологии, она способна активно прогрессировать. При этом добавляется еще пара симптомов, а именно спутанность сознания и септический шок. Эти признаки вместе с триадой Шарко способны привести к летальному исходу. Принять решение по госпитализации и лечению нужно принять за час.
Склерозирующий холангит
Первичный склерозирующий холангит (ПСХ) это состояние, для которого характерна выработка антител к желчным протокам. Все это сопровождается нарушением оттока желчи. Причины данной формы заболевания неизвестны. Предполагают, что проблема связана с наличием инфекционного агента, который является провоцирующим фактором у людей, с генетическим предрасположением.
Мужчины подвержены данному явлению намного чаще, нежели женщины. Развивается патология в возрасте 25-45 лет. В некоторых случаях это случается у деток раннего возраста. Практически в 70% холангит сопровождается неспецифическим язвенным колитом. Может сочетаться он с сахарным диабетом, а также тиреоидитом.
Болезнь ярко себя не проявляет. Симптоматика простая, она заключается в изменение биохимических показателей. Чаще всего сопровождается отсутствие признаков. В начале заболевания человек начинает резко худеть, у него наблюдается кожный зуд, боли в правом подреберье, а также желтуха. Если симптомы начали себя проявлять, значит, процесс имеет тяжелое течение. Лихорадка не специфична.
Диагностика болезни заключается в исследовании сыворотки крови. Для состояния характерно повышение щелочной фосфатазы, а также билирубина, уровня γ-глобулинов, IgM. Во время проведения УЗИ наблюдается утолщение стенок желчных протоков. Для болезни характерно развитие поражения печени, которое сопровождается циррозом и печеночно-клеточной недостаточностью.
Острый холангит
Острое течение болезни характеризуется ознобом, а также лихорадкой. Не исключен обильный пот, появление горечи во рту, а также рвоты. Нередко встречаются боли в области правого подреберья. Иногда болевой синдром слишком интенсивный. Печень способна увеличиваться в размерах, сопровождаться желтухой и кожным зудом.
Иногда встречается повышенная температура, ноющие боли в области правого подреберья. Бывает слабость, утомляемость. Человек быстро устает, его знобит. Печень и селезенка характеризуются немалым размером. Заболевание может нести за собой осложнения. Для них характерно наличие нагноения, некрозов.
Болезнь нередко приводит к склерозированию желчных протоков. Все это со временем перетекает к развитию гепатита. Исход ситуации – цирроз печени. Диагноз ставится по симптоматике. При пальпации печень значительно увеличена. Для подтверждения диагноза проводится ряд рентгенологических и лабораторных исследований. В анамнезе – заболевание желчного пузыря.
 [12], [13], [14], [15], [16], [17], [18], [19], [20]
[12], [13], [14], [15], [16], [17], [18], [19], [20]
Хронический холангит
Для данного заболевания характерен озноб, которые сопровождается или чередуется лихорадкой. Человека донимает обильное потоотделение, горечь во рту, а также рвота и болевой синдром в правом подреберье. Печень может значительно увеличиваться. Нередко возникает желтуха, а также кожный зуд. В крови наблюдается повышенный уровень лейкоцитов.
Хроническая форма болезни возникает на фоне ранее имеющегося острого периода. Клиническая картина схожая. Человека донимает повышенная субфебрильная температура, а также желтизна склер. Появляются ноющие боли в области правого подреберья. Пострадавший быстро устает, у него проявляется слабость, резкое похудание. Печень и селезенка скорее увеличены.
Хроническая форма способна привести к ряду осложнений. Может возникнуть нагноение, гепатит и даже цирроз печени. Поэтому допускать данное заболевание, тем более его прогрессирование – нельзя. При пальпации ощущается резкое увеличение печени. Важно вовремя диагностировать болезнь и приступить к ее лечению.
 [21], [22], [23], [24], [25], [26], [27]
[21], [22], [23], [24], [25], [26], [27]
Бактериальный холангит
Чаще всего проявляется себя классическая форма, а именно Триада Шарко. Человека донимает боль, сопровождается все желтухой и лихорадкой. Болевые ощущения локализуются в основном в эпигастральной области. Чаще всего пациенты жалуются на интенсивные или коликообразные боли. В редких случаях ощущается дискомфорт.
Данная патология характеризуется повышением температуры, до 39 градусов. Иногда она значительно выше. Помимо этого наблюдается головная боль, озноб. Во время осмотра, врач замечает увеличенную печень, а также боли в правом боку. Практически во всех случаях наблюдается лейкоцитоз.
Диагностика проводится путем сдачи лабораторных анализов. Активно проводятся инструментальные исследования. Обычно, достаточно сдачи крови. Дополнительно можно сдать копрограмму и анализ мочи, но после одобрения врача. Проводится УЗИ, ЭКГ и КТ. Важно вовремя диагностировать проблему и начать лечение.
 [28], [29], [30], [31], [32], [33], [34], [35], [36]
[28], [29], [30], [31], [32], [33], [34], [35], [36]
Лямблиозный холангит
Данное заболевание вызывают обыкновенные лямблии. Встречается патология как у взрослых, так и детей. Передается в основном через немытые руки, путем проникновения в рот. Живут бактерии в двенадцатиперстной кишке, а также верхних отделах кишечника. Иногда встречаются в желчном пузыре.
Определить наличие проблемы не так просто, ведь она тесно связана с иными болезнями кишечника, а также желчевыводящих путей. Диагностировать патологию можно исключительно при обнаружении простейших лямблий. Несмотря на это, симптоматика все же наблюдается. Так, человека донимает боль в правом подреберье, тошнота, головокружение, а также проблемы с желудочно-кишечным трактом. Может появиться изжога, понос или запор. Иногда встречается повышение температуры, а также болевые синдромы в области печени. Устранить проблему можно исключительно путем соблюдения особого питания. Наблюдение у гастроэнтеролога является обязательным.
Гнойный холангит
Клинически проявляется данная патология в виде лихорадки и желтухи. У человека может быть спутанное сознание, а также артериальная гипотензия. Со временем может развиваться почечная недостаточность, как следствие из этого – тромбоцитопения. Состояние должно быть устранено врачебным вмешательством.
Диагностировать все можно с помощью сдачи лабораторных исследований. Обычно, направляют человека на посев крови, количество лейкоцитов. Рассматривают показатели функциональности почек. Проводится УЗИ. Даже при отрицательных его результатах, рекомендуется провести эндоскопическую холангиографию.
Лечение заключается в использовании антибиотиков широкого спектра. Подробная информация о медикаментах данного типа будет предоставлена ниже. Устранить проблему не так сложно, но работа кропотливая. Поэтому желательно при появлении первой симптоматики обращаться за помощью к врачу. Комплексное устранение проблемы поможет раз и навсегда убрать заболевание.
Холангит после удаления желчного пузыря
Из печени желчь должна поступать в желчный пузырь. Здесь она скапливается и доходит до определенной концентрации. Как только пища будет поступать в организм, концентрированная желчь отправляется в двенадцатиперстную кишку и после участвует в переваривании и усвоении жиров.
Когда проводится операция по удалению желчного пузыря, желчь начинает напрямую поступать в двенадцатиперстную кишку. Это происходит непосредственно из печени. Но желчь менее концентрированная, она просто неспособна выполнять свою основную функцию. В процессе пищеварения она не участвует, точнее не дает необходимого результата.
Для того чтобы не было осложнений, человек должен соблюдать особую диету. Иначе произойдет застой желчи в печени. Опасность развития воспалительного процесса находится на высоком уровне. Первым может появиться холангит. Больной должен кушать понемногу и часто, раз 6-7. В таком случае осложнений не будет.
 [37], [38], [39], [40], [41], [42], [43], [44], [45], [46], [47], [48]
[37], [38], [39], [40], [41], [42], [43], [44], [45], [46], [47], [48]
Калькулезный холангит
Данная патология не возникает просто так. Для ее развития должен произойти специальный толчок. Как правило, заключается он в наличии инфекционного очага в организме. Для того чтобы победить иммунную систему, инфекция должна быть очень сильной, а функции организма значительно ослабленными. Только лишь, таким образом, возможно развитие заболевания.
Зачастую все возникает на фоне наличия холецистита. Дело в том, что очаг инфекции расположен слишком близко к печени и протокам. Поэтому проникновение ее в желчные пути вполне вероятно. Плюс к этому, наблюдается застой желчи, что значительно усугубляет ситуацию. Застой всегда приводит к развитию сильной инфекции.
Воспаление способно привести к отеку и покраснению. Именно они являются спутниками воспаления. Важно вовремя обратить внимание на основные симптомы и начать лечение. Для человека страдающего холангитом на данном этапе характерно наличие высокой температуры, желтухи и тупой боли в области печени.
 [49], [50], [51], [52], [53], [54], [55]
[49], [50], [51], [52], [53], [54], [55]
Аутоиммунный холангит
Заболевание по своим гистологическим признакам напоминает первичный биллиарный цирроз. Однако, для него характерно наличие антимиохондриальных антител, а также антинуклеарные антитела и/или антитела к гладкой мускулатуре. Таким образом, заболевание считается идиопатическим, с присутствием смешанной картины проявления гепатита и холестаза.
Основные симптомы заключаются в иммунном холангите. Однако определение заболевания неоднозначно. Ведь не ясно, по каким причинам оно развилось. Точнее, каким образом заболевание пересекается с синдромом первичного биллиарного цирроза, а также гепатита. Холангит этого типа может иметь форму самостоятельного заболевания. Увидеть эту тонкую грань не так просто. Встречается проблема не так часто, а только лишь в 5-10% случаев.
Важно вовремя начать диагностировать заболевание. Более того, нужно правильно определить в какой форме находится патология. Правильная диагностика и лечение помогут справиться с проблемой.
 [56], [57], [58], [59], [60], [61], [62], [63], [64], [65], [66], [67]
[56], [57], [58], [59], [60], [61], [62], [63], [64], [65], [66], [67]
Билиарный холангит
Заболевание является идиопатической патологией печени. В основном поражает проблема исключительно взрослых людей. Страдают им преимущественно женщины среднего возраста. Подвержены ему и молодые мужчины. Заболеванию присущи диффузные воспалительные и фиброзные изменения всего билиарного дерева.
Основная причина появления проблемы до сих пор не была выявлена. Есть несколько основных признаков, которые свидетельствуют о наличии болезни. Так, зачастую холангит связан с иными аутоиммунными заболеваниями. Наличие циркулирующих в крови антител часто провоцируют развитие патологии. Во время него поражаются желчные протоки. Спровоцировать болезнь способна семейная предрасположенность.
Обнаружить проблему не так просто. Обычно она идет в сочетании с другой проблемой. Необходимо сдавать анализы крови и исследовать печень. Это поможет отследить уровень лейкоцитов, а также другие основные показатели. Затем назначается качественное лечение.
 [68], [69], [70], [71], [72], [73], [74], [75], [76], [77]
[68], [69], [70], [71], [72], [73], [74], [75], [76], [77]
Стенозирующий холангит
Начало заболевания бессимптомное. Все развивается постепенно, поэтому долгое время человека ничего не беспокоит. Первое проявление заключается в повышении активности g-глутамилтранспептидазы (ГГТП) и щелочной фосфатазы (ЩФ) сыворотки. То бишь, никаких визуальных проявлений нет. Выявить проблему можно только лишь путем сдачи крови.
Бессимптомное течение особо опасное, потому как способно привести к развитию цирроза печени, а также портальной гипертензии. Но при этом признаков холестаза не наблюдается. Чаще всего диагностируется непосредственно «криптогенный цирроз».
Намного лучше, когда болезнь начинает себя проявлять. Это позволит избежать возможных осложнений и спасти человека. Проявляется все в виде лихорадки, быстрой утомляемости, постоянных болевых ощущений. Возможно изменение массы тела, а также кожный зуд. На прогрессирующей стадии развивается желтуха. Постепенно появляется печеночноклеточная недостаточность, как следствие из этого – формируется биллиарный цирроз.
Диагностировать патологию можно исключительно благодаря лабораторным исследованиям. Заболевание проявляется незначительной гипербилирубинемией и увеличением уровня IgМ, повышением уровня ЦИК (70 % случаев).
Рецидивирующий холангит
Если отток желчи нарушается постоянно, то болезнь прогрессирует и переходит в хроническую форму. Многократное повторение данного процесса приводит к тому, что патология постоянно присутствует и донимает человека повсеместно. Естественно, все чередуется периодами затишья и серьезного проявления заболевания.
Для периода обострения характерно наличие острой боли в правом подреберье. Все это сопровождается лихорадкой, желтухой и кожным зудом. Отток желчи способен самопроизвольно восстановится. Но это происходит в так называемые периоды затишья. Тогда боль постепенно утихает, состояние человека улучшается, признаков желтухи не наблюдается. Человек чувствует себя намного лучше. Но такое состояние ненадолго. Со временем наступит фаза активного проявления патологии. Симптоматика постоянно повторяется. Важно поддерживать состояние человека. Ведь в противном случае состояние значительно ухудшится. Постоянно возникающие рецидивы пророчат развитие хронической формы.
Гематогенный холангит
Он характеризуется гематогенным распространением возбудителя инфекции. Болезнь может протекать по-разному. Так, формы ее могут быть разнообразными. Вариант развития зависит от причины, по которой появился холангит.
В основе всех форм развития лежат бактерии или простейшие микроорганизмы, проникающие в организм. Чаще всего это условно-патогенная микрофлора, лямблии, гельминты. Послужить фоном для развития болезни могут воспаления желчного пузыря, наличие камней в нем, а также глистная инвазия. Застой желчи провоцирует развитие холангита.
Для патологии характерно острое начало. Обычно фиксируется резкий подъем температуры, до 40 градусов. Параллельно с этим человек чувствует болевые ощущения в правом боку. Причем болевой синдром может быть различной интенсивности. Иногда он просто напоминает колику. Тянуть может вся правая половина, бок, плечо, шея и область лопатки. В этих местах находятся пучки нервных окончаний. При прогрессировании появляется кожный зуд, тошнота, рвота, а также нарушение аппетита.
Холангит у детей
Острая форма заболевания у деток встречается крайне редко. В основном оно несет вторичную форму. Изначально малыш может перенести стрептококковую этиологию, а затем уже возникнет данная патология. Иногда она несет тяжелые последствия. Так, не исключен плеврит, абсцесс легкого, сепсис и панкреатит. Если методика лечения будет выбрана неправильно, возможно развитие токсической дистрофии печени.
Первичная патология имеет острую симптоматику. Если же она хроническая, то никаких признаков нет. Лишь изредка малыш чувствует боль в правом подреберье, его донимает слабость, озноб и температура. Обычно такое проявление характерно для острой фазы. При вторичной развитии не исключен биллиарный цирроз печени. Провести диагностику очень тяжело, а сама по себе болезнь имеет сложное течение.
Повлиять на развитие патологии у ребенка могут: застой желчи, наличие рубцов на внутренних поверхностях желчных протоков, наличие паразитов, а также нарушение целостности оболочки желчного протока. При этом страдает не только желчный пузырь, а также легкие, ткани печени, поджелудочная.
Лечить данную форму лучше хирургическим путем. Потому как от этого зависит дальнейшее состояние ребенка. Допускать хроническую форму не стоит. Последствий может быть много. Важно соблюдать правильное питание.
 [78], [79], [80], [81], [82], [83], [84], [85], [86], [87], [88], [89], [90]
[78], [79], [80], [81], [82], [83], [84], [85], [86], [87], [88], [89], [90]
Где болит?
Что беспокоит?
Классификация холангита
По этиологии:
- Бактериальный.
- Гельминтозный.
- Токсический и токсико-аллергический.
- Вирусный.
- Аутоиммунный.
По течению:
- Острый.
- Хронический.
По патогенезу:
Наиболее часто холангиты имеют бактериальную природу и возбудителями чаще всего являются кишечная палочка, энтерококки, бацилла Фридлендера, пневмококки, стрептококки.
Первичный (бактериальный, гельминтозный, аутоиммунный).
Вторичный и симптоматический:
- На почве подпсченочного холсстаза:
- Камни гепатохоледоха.
- Рубцовые и воспалительные стриктуры магистральных желчных протоков и большого дуоденального соска.
- Злокачественные и доброкачественные опухоли с окклюзией гепатохоледоха или большого дуоденального соска.
- Панкреатиты со сдавлением холедоха.
- На почве заболеваний без подпеченочного холестаза:
- Билиодигестивные анастомозы и свищи.
- Недостаточность сфинктера Одди.
- Послеоперационный холангит.
- Холестатические гепатиты и билиарный цирроз печени.
По типу воспаления и морфологических изменений:
- Катаральный.
- Гнойный.
- Обструктивный.
- Деструктивный негнойный.
По характеру осложнений:
- Абсцессы печени.
- Некроз и перфорация гепатохоледоха.
- Сепсис с внепеченочными гнойными очагами.
- Бактериально-токсический шок.
- Острая почечная недостаточность.
 [91], [92], [93], [94], [95], [96], [97], [98], [99], [100], [101], [102], [103]
[91], [92], [93], [94], [95], [96], [97], [98], [99], [100], [101], [102], [103]
Последствия
Если своевременное лечение отсутствует, то воспалительный процесс может стать более серьезным. Постепенно он перекидывается на брюшину, из-за этого возможно развитие перитонита. Патология способна «перебросится» на окружающие ткани. В результате начинают формироваться поддиафрагмальные и внутрипеченочные абсцессы. Нередко возникает сепсис, а также токсический шок. Последнее осложнение развивается на фоне бактериальной формы холангита.
Состояние больных становится крайне тяжелым. Иногда невозможно обойтись без реанимационных мероприятий. Воспалительный процесс на протяжении длительного времени способен привести к склеротическим изменениям. В результате этого болезнь принимает хроническую форму и приводит к развитию биллиарного цирроза печени.
Самолечение и попытки устранить патологию народными средствами, наоборот усугубит ситуацию. Да и в целом, такое вмешательство недопустимо. Ведь может быть потеряно время, и патология примет более серьезный характер. На поздних стадиях прогноз далеко не самый благоприятный.
 [104], [105], [106], [107], [108], [109], [110], [111], [112], [113]
[104], [105], [106], [107], [108], [109], [110], [111], [112], [113]
Осложнения
Если человеку не будет назначено своевременное лечение, осложнения могут быть отягощающими. Чаще всего все заканчивается циррозом печени. Дабы не допустить такого развития событий, достаточно вовремя начать лечение. Нередко холангит приводит к перитониту. Брюшина воспаляется, окружающие ее ткани также поражаются. Как следствие из этого возможно развитие токсического шока. Больной тяжело переносит всю симптоматику, ему необходима помощь в виде реанимационных мероприятий.
Длительный воспалительный процесс приводит к появлению хронической формы заболевания. Это способно повлечь за собой изменения в тканях печени. В конечном итоге берет свое развитии биллиарный цирроз печени.
Заниматься самостоятельным устранением проблемы в данном случае глупо. Пока человек будет пытаться убрать все признаки, болезнь начнет прогрессировать и не всегда можно спасти пострадавшего. К этому стоит относиться с полной серьезностью.
Диагностика холангита
Заподозрить наличие проблемы просто по триаде Шарко. Так, диагностика осуществляется на фоне проведения лабораторных и инструментальных исследований. Биохимические пробы способны свидетельствовать о холестазе. При наличии холангита отмечается увеличение уровня билирубина, а также а-амилазы и щелочной фосфатазы.
Для выявления возбудителей заболевании проводится фракционное дуоденальное зондирование вместе с бактериологическим посевом желчи. Практически в 60% случаев для патологии характерна смешанная бактериальная флора. Чтобы исключить наличие паразитов, проводится исследование кала на наличие в нем яиц гельминтов и других простейших.
Имеются визуализирующие методы оценки состояния. Как правило, это УЗИ брюшной полости и печени. Оно позволит определить наличие воспалительного процесса, увеличения органов. Не так часто проводится компьютерная томография. Это позволят увидеть точное изображение желчных протоков и расширение их, а также наличие очаговых изменений.
Широко применяется и инструментальная диагностика. Она занимает ведущую позицию в определении патологии. Так, в качестве ее выступает эндоскопическая ретроградная панкреатохолангиография, а также магнитно-резонансная панкреатохолангиография. На полученных снимках можно увидеть желчевыводящие пути и причину их обструкции.
Дифференциальная диагностика необходимо только лишь при наличии вирусного гепатита, правосторонней пневмонии, а также первичного биллиарного цирроза.
 [122], [123], [124], [125], [126], [127], [128], [129]
[122], [123], [124], [125], [126], [127], [128], [129]
Анализы при холангите
Опытный специалист способен поставить диагноз по одному лишь обследованию. Ведь стоит выслушать пациента и провести пальпацию, чтобы картина стала более и менее понятной. Но, тем не менее, анализы необходимы для того, чтобы уточнить в какой фазе находится заболевание. Это позволит выявить сопутствующие ему процессы и оценить ситуацию в целом. Ведь важное место в этом деле отводится функциональности печени и иных органов.
Первым делом пациенту предлагают сдать анализ крови. Благодаря нему определяется уровень лейкоцитов. Значительное их повышение свидетельствует о воспалительном процессе в желчном пузыре. Сдается также анализ мочи. Для данной патологии характерно наличие положительной реакции на билирубин.
Проводится биохимический анализ крови. Он показывает уровень билирубина, а также гамма-глобулинов, амилазы, щелочной фостфазы и альфа-2 глобулинов. Рекомендуется сдать анализ крови на стерильность. Это позволит исключить или подтвердить наличие бактерий. Данный анализ проводится исключительно в специализированных заведениях, потому как требует соблюдения определенных правил. Назначают и дуоденальное зондирование. Эта процедура позволит сделать забор желчи и изучить ее.
 [130], [131], [132], [133], [134], [135], [136], [137], [138], [139], [140], [141], [142], [143], [144]
[130], [131], [132], [133], [134], [135], [136], [137], [138], [139], [140], [141], [142], [143], [144]
Инструментальная диагностика
Данная методика исследования включает в себя несколько основных направлений. Так, первое из них – ультразвуковое исследование, проще говоря, обычно УЗИ. Благодаря нему можно выявить увеличение размеров печени и заметить расширение желчных протоков.
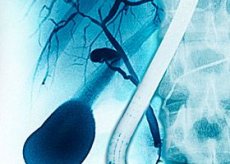
Второй вариант инструментальной диагностики заключается в ретроградной холангипанкреатографии (ЭРХПГ). Именно этот метод является основным. Он представляет собой рентгенологическое исследование желчных протоков путем введения в них специального контрастного вещества с помощью эндоскопа. Методика позволяет изучить изменения в желчных путях. При первичном холангите изменения особы видны.
Широко применяется и магнитно-резонансная холангиография. Особое место отводится компьютерной томографии. Применяется также дуоденальное зондирование. Оно позволяет исследовать желчь и увидеть в ней какие-либо изменения. Все методики могут использоваться как самостоятельно, так и в совокупности. Многое зависит от состояния самого пациента.
УЗИ-диагностика
Заметить изменения в печени и брюшной полости можно с помощью ультразвукового исследования. Очаги инфекций, изменения размеров и форм сразу же должны натолкнуть специалиста на мысль о том, что у пострадавшего наблюдается холангит. Естественно, все сочетается вместе с лабораторными анализами и проявляющейся симптоматикой.
При исследовании отчетливо видна неравномерная ширина просвета желчных протоков. Они значительно увеличиваются внутри почек или снаружи, кроме того они эхогенны. Неравномерность отчетливо видна. Портальные артерии занимают выступающее положение. При осложнениях видны изменения контуров печени. Наблюдается эхогенный материал в просвете протока.
Ультразвуковое исследование позволяет поставить точный диагноз. Подтвердить его можно с помощью эндоскопической ретроградной холангиографии. Естественно, подкрепляется все биопсией и клиническими данными. На основании полученных данных ставится диагноз и человеку назначается качественное лечение.
Дифференциальная дианостика
Данная методика включает в себя анализ крови. Благодаря нему можно выявить наличие воспалительного процесса в организме. Обычно об этом свидетельствует увеличение СОЭ и лейкоцитов. Не последняя роль отводится биохимическому анализу крови. Это исследование показывает уровень билирубина, особенно прямой фракции. Определяется уровень щелочной фостфазы и гама-глютамилтранспептидазы. Эти показатели тесно связаны с оттоком желчи. Любые изменения в них свидетельствуют о наличии нарушений во время данного процесса. Повышение активности трансаминаз свидетельствует о токсическом поражении печени. Без дифференциальной диагностики в принципе обойтись невозможно. Лабораторные анализы особо важны.
Проводится также общий анализ мочи. Здесь можно заметить появление желчных пигментов. Кал сдается на наличие в нем яиц гельминтов и прочих простейших организмов. Дифференциальная диагностика строго взаимодействует с инструментальной.
Что нужно обследовать?
К кому обратиться?
Лечение холангита
Пациенты, у которых наблюдается нарушение оттока желчи, должны быть немедленно госпитализированы. Естественно, госпитализация проходит исключительно в условиях стационара, имеющего хирургический профиль. Такая помощь может понадобиться в любой момент. Ведь процесс устранения патология несет как консервативный, так и оперативный характер. Способ лечения напрямую зависит от стадии болезни.
При консервативном устранении пациент на протяжении первых трех дней должен отказаться от пищи, а затем приступить к щадящей диете. Это позволит подавить жизнедеятельность возбудителей. Ведь получать подпитку им неоткуда. Вместе с особым питанием применяются антибиотики широкого спектра. Обычно используется Метронидазол. Для того чтобы снизить болевой синдром, применяют спазмалитики и анальгетики. Рекомендуется обратить внимание на Дротаверин и Меверин. Если у человека отмечается сильная интоксикация, ему вводится глюкозо-солевой раствор.
Если патологию спровоцировали паразиты, то особое внимание уделяется противогельминтным средствам. Это может быть Альбендазол, Мебендазол. Чтобы уберечь печень при застое желчи рекомендуется употреблять Адеметионин. Более подробная информация о данных медикаментах будет представлена ниже.
Оперативное вмешательство представляет собой трансплантацию печени. Обычно это применяется при циррозе, рецидивирующем бактериальном холангите и персистирующей желтухе.
Лекарства
Как указывалось выше, широко применяются препараты, которые снижают болевой синдром, устраняют инфекцию и способствуют быстрому восстановлению организма. Самыми востребованными препаратами являются: Дротаверин, Меверин, Альбендазол, Адеметеонин, Холлестирамин, Урсодезоксихолевая кислота и Рифампицин. Антибиотики рассматриваются отдельно.
- Дротаверин. Препарат обладает спазмолитическим действием. Он позволяет снять болевой синдром и улучшить состояние пациента. Применять средство необходимо по 1-2 таблетки, 2-3 раза в сутки. Все зависит от интенсивности болевого синдрома. Длительность приема индивидуальная. Принимать медикамент нельзя людям с повышенной гиперчувствительностью, беременным, а также пациентам с печеночной и почечной недостаточностью. Побочные действия: тахикардия, тошнота, рвота, головная боль.
- Меверин. Средство обладает спазмолитическим действием. Применяется для симптоматической терапии болевого синдрома. Средство сильное, поэтому достаточно использовать одну капсулу с периодичностью в 12 часов. Для достижения максимального эффекта рекомендуется применять его за 20 минут до употребления пищи. Противопоказания: детский возраст до 15 лет, беременность, гиперчувствительность. Побочные действия: не отмечалось.
- Альбендазол. Препарат применяется для удаления из организма паразитов. Достаточно 400 мг в сутки для активного устранения проблемы. В целом, доза назначается индивидуально. Противопоказания: беременность, период лактации, гиперчувствительность и детский возраст до 2-х лет. Побочные реакции: головокружение, тошнота, рвота, диспепсия, нарушение работы почек.
- Адеметеонин. Препарат обладает гепатопротекторной (защищающей ткани печени) активностью. Он позволяет защитить печень от негативного влияния на нее. Принимать средство нужно по 400-800 мг в сутки. Поддерживающая терапия – 2-3 таблетки в день. Длительность приема назначается индивидуально. Противопоказания: гиперчувствительность. Побочные действия: болевой синдром за грудиной, в животе.
- Холестирамин. Данное средство обладает сродством к желчным кислотам. Оно способно связывать их в виде прочного комплекса в кишечнике. Выводится медикамент вместе с фекалиями, что значительно снижает кожный зуд. Ежедневно достаточно применять по одной чайной ложке препарата 3 раза в сутки. Желательно делать это за 40 минут до приема пищи, или через такое же время после употребления ее. Курс лечения может варьироваться в зависимости от состояния человека. Минимум составляет один месяц. Препарат применяется в пониженных дозах. Он способен вызвать плохое всасывание витаминов и кальция. Беременным женщинам принимать его нельзя. Аналогичное требование выдвигается к людям, с повышенной гиперчувствительностью. Побочные реакции: тошнота, рвота, расстройства кишечника.
- Урсодезоксихолевая кислота. Она позволяет значительно снизить зуд и уменьшить количество образовавшихся токсичных желчных кислот. Ежедневно назначают по 15-20 мг на килограмм веса. Максимальная дозировка не должна превышать 1200 мг в сутки. К противопоказаниям относят беременность, гиперчувствительность и период кормления грудью. Возможны побочные реакции в виде тошноты, рвоты, усиления симптоматики.
- Рифампицин. В последнее десятилетие он широко применяется для снятия зуда у больных с холангитом. Он способен повысить активность печеночных микросомальных ферментов. Таким образом, ускоряется сульфоксидации ди- и моногидроксильных желчных кислот. Рекомендуется принимать по 10 мг на килограмм веса. Курс лечения длительный и затягивается на несколько месяцев. Все зависит от состояния самого больного. Применять при беременности, в детском возрасте и в период кормления грудью не рекомендуется.
Антибиотики при холангите
Для подавления инфекции применяются антибиотики широкого спектра. К их числу относят Метронидазол, Тетрациклин и Левомецитин. Принимать их можно не более 2-х недель в индивидуальной дозировке.
- Метронидазол. Это противомикробный препарат. Применяют его по одной таблетке 2-3 раза в сутки. В особых случаях дозировка увеличивается до 4-5 таблеток. Самостоятельно вносить корректировки не стоит, средство обладает рядом побочных действий. Так, возможна тошнота, рвота, слабость, наличие металлического привкуса во рту, головокружение. При появлении симптоматики стоит обратиться к врачу. Противопоказания: беременность, детский возраст, гиперчувствительность и период кормления грудью.
- Тетрациклин. Данный препарат оказывает бактериостатическое действие. Применять его нужно по 200 -250 мг 2-3 раза в сутки. Для деток достаточно – 20-25 мг/кг. Длительность лечения назначается в индивидуальном порядке. Противопоказания: гиперчувствительность, беременность, период лактации, нарушение функции печени и почек. Побочные действия: пигментация кожи, воспаление слизистых оболочек, дисбактериоз, аллергические реакции. Обычно препарат переносится хорошо.
- Левомецитин. Медикамент активно уничтожает бактерии. Применять его необходимо по 250-500 мг 3-4 раза в сутки. Суточная доза не должна превышать 2 грамм. Характер лечения и дозировка назначается лечащим врачом. Противопоказания: беременность, период лактации, псориаз, экзема, гиперчувствительность. Побочные действия: анемия, тошнота, рвота, лихорадка, аллергические реакции.
Народное лечение
Стоит сразу отметить, что при наличии такой болезни прибегать к помощи народной медицины не стоит. Ведь пока человек будет подбирать себе оптимальное лечение, патология начнет прогрессировать. Цирроз печени и прочие осложнения несут колоссальную угрозу жизни человека. Этот факт нужно понимать и самостоятельно не пытаться устранить проблему. Да, существуют народные методы лечения, но все же без специализированных препаратов обойтись нельзя.
- Рецепт 1. Для его приготовления нужно взять 6 столовых ложек крапивы двудомной, 3 столовые ложки травки репешки и цветков бессмертника песчаного. В размере 2-х столовых ложек берутся рыльца кукурузные и трава зверобоя. Все это перемешивается между собой. Для приготовления достаточно взять всего лишь 2 ложки сбора и смешать их с медом. После чего все заливается кипятком в размере 500 мл. Настаивать средство нужно на протяжении 2-х часов. Затем применять 3-6 раз в сутки по половине стакана.
- Рецепт 2. Для приготовления универсального средства стоит взять полкилограмма меда и 500 мл оливкового масла. Все это перемешивается между собой и для эффективности добавляется 2 лимона, точнее их сок. Все продукты перемешиваются между собой и принимаются по одной столовой ложке 3 раза в сутки за 40 минут до приема пищи.
 [155], [156], [157], [158], [159], [160], [161], [162], [163]
[155], [156], [157], [158], [159], [160], [161], [162], [163]
Лечение травами
Травы способны помочь во многих ситуациях и даже справится с проблемами оттока желчи. Правда, они могут быть использованы исключительно в качестве поддерживающей терапии. Самостоятельно применять их не стоит.
- Рецепт 1. Необходимо взять столовую ложку травы зверобоя и залить ее стаканом кипятка. После чего поставить на огонь и прокипятить около 15 минут. Полученное средство принимается по четверти стакана 3 раза в сутки. Отвар способен оказать выраженное противовоспалительное действие, а также спровоцировать отток желчи.
- Рецепт 2. Ложку травы душицы стоит залить стаканом кипятка. Настаивается средство на протяжении 2-х часов. Принимать его необходимо по четверти стакана 3 раза в сутки. Средство действительно эффективное, но беременным девушкам его принимать нельзя.
- Рецепт 3. Берется 100 грамм рылец кукурузных и смешивается с 75 граммами ноготков и тысячелистника. Все это заливается двумя стаканами кипятка (сбора достаточно взять 2 столовые ложки). На ночь средство оставляется в покое. Утром все процеживается и употребляется по 100 мл до 4-х раз в сутки.
Гомеопатия
Гомеопатические средства давно успели получить популярность и особое распространение. Но все же, рекомендуется прибегать к помощи стандартных методов лечения. Если говорить о гомеопатии, она эффективна, но подходит не всем. Для борьбы с холангитом используются разнообразные средства.
- Арсеникум альбум. Является отравляющим веществом. Назначают его людям, которые страдают кожным зудом, усиливающимся в ночные часы. Нередко препарат вызывает аллергическую реакцию, тошноту и расстройство желудка.
- Baptisia tinctoria (дикое индиго семейства бобовых). Препарат широко применяется при хронической форме течения болезни. Особенно если она протекает вместе с повышенной температурой, яркими сновидениями и ощущениями жара по утрам.
- Берберис вульгарис (барбарис). Применяется при наличии горечи во рту, ноющих болях, а также сухости в ротовой полости. Возможно развитие болевого синдрома при движении.
- Бриония альба (переступень белый). Назначается средство при очень болезненной пальпации и наличии патологического процесса в печени.
- Купрум (медь) и цинкум (цинк). Широко применяются при выраженных спазмах желчного пузыря. Способны оказать противовоспалительное действие.
- Ликоподиум клаватум. Используется при холангите, сопровождающимися болезнями печени. Особенно когда наблюдается ярко выраженная симптоматика. В данном случае имеется в виду горечь во рту, нарушение аппетита, изжога.
С полным списком медикаментов можно ознакомиться у врача гомеопата. Именно он назначает то или иное средство в зависимости от состояния человека и симптоматики.
Диета при холангите
Когда болезнь протекает в острой форме, рекомендуется прислушиваться меню под номером 5а. Если течение хроническое, то прекрасно подойдет диета 5. Теперь стоит рассмотреть их более подробно.
- Диета №5. Употреблять пищу необходимо 5 раз в сутки, небольшими порциями. Кушать перед сном запрещено, во всяком случае, сильно наедаться. Острые и пряные блюда находятся под запретом. Отказаться придется от чеснока, хрена и редьки. Спиртное категорически запрещено. Жирное мясо и рыбка должны отложиться до лучших времен. В день человек потребляет до 3500 килокалорий. Ежедневная норма 90-100 грамм протеинов, 100 грамм липидов и 400 грамм углеводов. Включить в рацион стоит гречку, постное мясо, рыбку, творог и овсянку. Как только состояние улучшиться можно перейти на овощные и молочные супы. Разрешено постное мясо и рыба. Можно кушать печенье, пресные овощи (капуста, морковь и картофель). Разрешен хлеб, но слегка подсушенный. Мед, сахар и настои из ягод очень полезны. Составить рацион можно самостоятельно, отталкиваясь от списка разрешенных продуктов.
- Диета №5а. Кушать можно абсолютно любые крупы, но их нужно сильно разваривать. Мясо и рыбка употребляются в паровом виде. Ничего жарить нельзя! Не стоит кушать сырые фрукты и овощи. Под запретом находится ржаной хлеб. Желательно проводить монодиетические дни на яблоках или твороге. Для исключения запоров, рацион разбавляется сухофруктами, свеклой и овощными соками. Когда состояние улучшиться, можно переходить на диету под номером 5.
Профилактика
Профилактика при наличии хронического воспалительного процесса заключается в недопущении развития сильных обострений. Добиться этого позволит борьба с застоем желчи. Для этого человеку нужно правильно питаться и заниматься утренней гимнастикой. Опорожнение кишечника также должно быть нормальным. Нужно кушать продукты, которые предотвратят запоры. При наличии желудочно-кишечных заболеваний с ними нужно бороться. Помогает укрепление нервной системы. Важно организовать правильное питание, исключить вредные привычки, в том числе курение и алкоголь.
Все больные, которые страдают хронической формой патологии, должны всегда находиться под диспансерным наблюдением. Важно проводить противорецидивное лечение, это делается 1-2 раза в год, в зависимости от состояния человека и прогрессирования патологии. Необходимо постоянно употреблять минеральную воду, желчегонные средства и лечебное питание. Целесообразно периодически направлять пациентов на оздоровительные курорты и профилактории.
Прогноз
Прогноз при заболевании полностью зависит от состояния человека и формы течения, а также оттока желчи. Если лечение было проведено своевременно, то никаких осложнений быть не должно. Быстрое вмешательство приводит к положительному результату. Но, важно поддерживать организм, чтобы не возник рецидив. Постоянное повторение картины патологии приводит к хроническому течению. В таком случае прогноз может быть крайне неблагоприятным.
Если говорить о поздних стадиях патологии, то здесь все зависит от лечения. Но все, же вероятность неблагоприятного прогноза в несколько раз выше. Спасти человека удается не всегда, особенно если у него цирроз печени. Здесь нужна исключительно трансплантация органа. Ухудшить прогноз способны дополнительные симптомы, относящиеся к острой печеночной недостаточности, циррозу и абсцессу печени. В группе риска находятся женщины в возрасте старше 50 лет. Поэтому важно проходить обследования и реагировать на любые симптомы своевременно.

