Медицинский эксперт статьи
Новые публикации
Митральная регургитация
Последняя редакция: 17.10.2021

Весь контент Web2Health проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Митральная регургитация - несостоятельность митрального клапана, приводящая к возникновению потока из левого желудочка (ЛЖ) в левое предсердие во время систолы. Симптомы митральной регургитации заключается в сердцебиении, одышке и голосистолическом шуме на верхушке сердца. Диагноз митральной регургитации устанавливают при физикальном обследовании и эхокардиографически. Пациенты с умеренной, бессимптомной митральной регургитации должны находиться под наблюдением, но прогрессирующая или симптоматическая митральная регургитация - показание к восстановлению или замене митрального клапана.
Код по МКБ-10
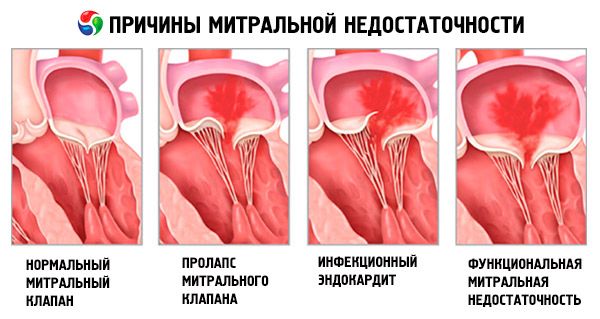
Причины митральной регургитации
Частые причины включают пролапс митрального клапана, ишемическую дисфункцию сосочковых мышц, ревматическую лихорадку и расширение кольца митрального клапана, вторичное по отношению к систолической дисфункции и расширению левого желудочка.
Митральная регургитация может быть острой или хронической. Причины острой митральной регургитации включают ишемическую дисфункцию сосочковых мышц или их разрыв; инфекционный эндокардит, острую ревматическую лихорадку; спонтанные, травматические или ишемические разрывы или отрывы створок митрального клапана или подклапанного аппарата; острое расширение левого желудочка из-за миокардита или ишемии и механический отказ протезированного митрального клапана.
Частые причины хронической митральной регургитации идентичны причинам острой митральной регургитации, а также включают пролапс митрального клапана (ПМК), расширение кольца митрального клапана и неишемическую дисфункцию сосочковых мышц (например, из-за дилатации левого желудочка). Редкими причинами хронической митральной регургитации бывают миксома предсердия, врожденный дефект эндокарда с расщеплением передней створки клапана, СКВ, акромегалия и кальциноз митрального кольца (главным образом у пожилых женщин).
У новорожденных наиболее вероятные причины митральной регургитации - дисфункция сосочковых мышц, эндокардиальный фиброэластоз, острый миокардит, расщепленный митральный клапан с эндокардиальным дефектом основания (или без него) и миксоматозная дегенерация митрального клапана. митральная регургитация может сочетаться с митральным стенозом, если утолщенные створки клапана не смыкаются.
Острая митральная регургитация способна вызвать острый отек легких и недостаточность обоих желудочков с кардиогенным шоком, остановкой дыхания или внезапной сердечной смертью. Осложнения хронической митральной регургитации включают постепенное расширение левого предсердия (ЛП); дилатацию и гипертрофию левого желудочка, которая первоначально компенсирует поток регургитации (сохраняя ударный объем), но в конечном счете наступает декомпенсация (уменьшение ударного объема); мерцательную аритмию (МА) с тромбоэмболией и инфекционный эндокардит.
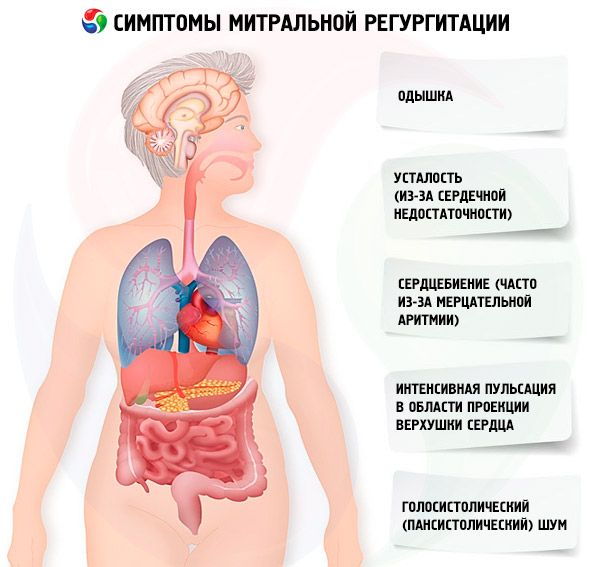
Симптомы митральной регургитации
Острая митральная регургитация вызывает такие же симптомы, как острая сердечная недостаточность и кардиогенный шок. Большинство больных с хронической митральной регургитацией сначала не имеют симптомов, и клинические проявления появляются постепенно, по мере увеличения левого предсердия, нарастания легочного давления и ремоделирования левого желудочка. Симптомы включают одышку, усталость (из-за сердечной недостаточности) и сердцебиение (часто из-за мерцательной аритмии). Иногда у больных развивается эндокардит (лихорадка, потеря в массы тела, эмболия).
Симптомы появляются, когда митральная регургитация становится умеренной или тяжелой. При осмотре и пальпации можно выявить интенсивную пульсацию в области проекции верхушки сердца и выраженные движения левой парастернальной области из-за увеличенного левого предсердия. Сокращения левого желудочка, которые усилены, увеличены и смещены вниз и влево, свидетельствуют о гипертрофии и дилатации левого желудочка. Разлитой прекардиальный подъем тканей грудной клетки встречается при тяжелой митральной регургитации вследствие увеличения левого предсердия, вызывающего смещение сердца кпереди. Шум регургитации (или дрожание) может ощущаться в тяжелых случаях.
При аускультации I сердечный тон (S1) может быть ослабленным или отсутствовать, если створки клапана ригидны (например, при сочетанном митральном стенозе и митральной регургитации на фоне ревматической болезни сердца), но обычно он есть, если створки мягкие. II сердечный тон (S2) может быть расщеплен, если не развилась тяжелая легочная артериальная гипертензия. III сердечный тон (S3), громкость которого на верхушке пропорциональна степени митральной регургитации, отражает выраженную дилатацию левого желудочка. IV сердечный тон (S4) характерен для недавнего разрыва хорд, когда левый желудочек не имел достаточно времени для дилатации.
Главный признак митральной регургитации - голосистолический (пансистолический) шум, который слышен лучше всего на верхушке сердца через стетоскоп с диафрагмой, когда больной лежит на левом боку. При умеренной митральной регургитации систолический шум имеет высокую частоту или дующий характер, но по мере увеличения потока он становится низко- или среднечастотным. Шум начинается с S1 в условиях, вызывающих несостоятельность створок в течение всей систолы (например, деструкция), но часто начинается после S (например, когда расширение камеры в систолу искажает аппарат клапана, а также когда ишемия миокарда или фиброз изменяют динамику). Если шум начинается после S2, он всегда продолжается до S3. Шум проводится вперед к левой подмышечной впадине; интенсивность может оставаться такой же или изменяться. Если интенсивность изменяется, шум имеет тенденцию к нарастанию в объеме к S2. Шум митральной регургитации усиливается при рукопожатии или приседании, потому что периферическое сопротивление сосудов нарастает, увеличивая регургитацию в левой предсердие. Интенсивность шумов уменьшается, когда больной стоит или при пробе Вальсальвы. Короткий неопределенный средний диастолический шум, возникающий из-за обильного митрального диастолического потока, может следовать сразу за S2 или казаться его продолжением.
Шум митральной регургитации можно спутать с трикуспидальной регургитацией, однако при последней шум увеличивается на вдохе.
Где болит?
Диагностика митральной регургитации
Предварительный диагноз ставят клинически и подтверждают эхокардиографией. Допплеровскую эхокардиографию используют для обнаружения потока регургитации и оценки степени ее выраженности. Двухмерную эхокардиографию применяют для выявления причины митральной регургитации и обнаружения легочной артериальной гипертензии.
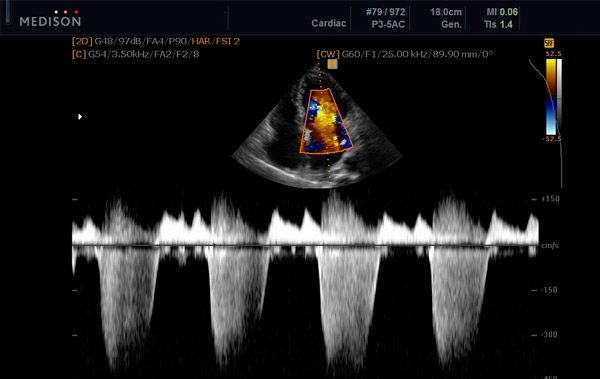
При подозрении на эндокардит или клапанные тромбы чреспищеводная эхокардиография (ЧПЭ) может обеспечить более детальную визуализацию митрального клапана и левого предсердия. Также ЧПЭ назначают в тех случаях, когда планируют пластику митрального клапана вместо его замены, поскольку исследование позволяет подтвердить отсутствие тяжелого фиброза и кальциноза.
Первоначально обычно выполняется ЭКГ и рентгенография грудной клетки. При ЭКГ можно выявить расширение левого предсердия и гипертрофию левого желудочка с ишемией или без нее. Обычно присутствует синусовый ритм, если митральная регургитация острая, поскольку времени для растяжения и ремоделирования предсердия не было.
Рентгенография грудной клетки при острой митральной регургитации может продемонстрировать отек легких. Изменения тени сердца не обнаруживают, если нет сопутствующей хронической патологии. Рентгенография грудной клетки при хронической митральной регургитации может показать расширение левого предсердия и левого желудочка. Также возможны сосудистое полнокровие и отек легких при сердечной недостаточности. Сосудистое полнокровие в легких ограничивается правой верхней долей приблизительно у 10 % больных. Вероятно, такой вариант связан с расширением правых верхнедолевых и центральных легочных вен вследствие избирательной регургитации в эти вены.
Перед хирургическим вмешательством выполняют катетеризацию сердца, главным образом, чтобы выявить ИБС. Выраженную предсердную систолическую волну выявляют при определении давления окклюзии легочной артерии (давление заклинивания в легочных капиллярах), во время систолы желудочков. Вентрикулографию можно использовать для количественного определения митральной регургитации.
Что нужно обследовать?
К кому обратиться?
Лечение митральной регургитации
Острая митральная регургитация - показание к экстренной пластике митрального клапана или его замене. Больные с ишемическим разрывом сосочковых мышц могут также нуждаться в коронарной реваскуляризации. Перед выполнением хирургического вмешательства можно ввести нитропруссид натрия или нитроглицерин для уменьшения постнагрузки, таким образом улучшая ударный объем и уменьшая объем желудочка и выраженность регургитации.
Радикальным лечением хронической митральной регургитации служит пластика или протезирование митрального клапана, но в отношении больных с бессимптомной или умеренной хронической митральной регургитации и отсутствием легочной артериальной гипертензии или МА можно ограничиваться периодическим контролем.
В настоящее время не определено идеальное время для хирургического вмешательства, но проведение операции до развития желудочковой декомпенсации (определяемый во время эхокардиографии конечный диастолический диаметр > 7 см, конечный систолический диаметр > 4,5 см, фракция выброса < 60 %) улучшает результаты и уменьшает вероятность ухудшения функций левого желудочка. После развития декомпенсации функционирование желудочка зависит от уменьшения постнагрузки при митральной регургитации, и приблизительно у 50 % больных с декомпенсацией замена клапана приводит к заметному понижению фракции выброса. У пациентов с умеренной митральной регургитацией и значительно выраженной ИБС периоперационная смертность составляет 1,5 % при изолированном аорто-коронарном шунтировании и 25 % при одновременном протезировании клапана. Если существует техническая возможность, предпочтительна пластика клапана вместо протезирования; периоперационная смертность составляет 2-4 % (по сравнению с 5-10 % при протезировании), и отдаленный прогноз достаточно хорош (80-94 % выживаемость в течение 5-10 лет по сравнению с 40-60 % при протезировании).
Антибиотикопрофилактика показана перед процедурами, способными вызвать бактериемию. При ревматической митральной регургитации, которая бывает умеренно тяжелой, рекомендованы препараты пенициллина постоянно до достижения приблизительно 30 лет для профилактики повторной острой ревматической лихорадки. В большинстве западных стран ревматизм встречается крайне редко после 30 лет, что ограничивает длительность необходимой профилактики. Поскольку длительная антибиотикотерапия может привести к развитию устойчивости микроорганизмов, способных вызвать эндокардит, пациентам, постоянно получающим препараты пенициллина, можно назначать дополнительно другие антибиотики для профилактики эндокардита.
Для предотвращения тромбоэмболии применяют антикоагулянты у больных с сердечной недостаточностью или МА. Хотя при тяжелой митральной регургитации имеется тенденция сепарировать предсердные тромбы и таким образом в какой-то степени предотвращать тромбоз, большинство кардиологов рекомендуют применение противосвертывающих средств.
Прогноз
Прогноз зависит от функций левого желудочка, серьезности и продолжительности митральной регургитации, от остроты и причины митральной регургитации. Как только митральная регургитация становится выраженной, каждый год после этого приблизительно у 10 % больных появляются клинические проявления митральной регургитации. Приблизительно 10 % больных с хронической митральной регургитацией, вызванной пролапсом митрального клапана, нуждаются в хирургическом вмешательстве.
 [39]
[39]

