Медицинский эксперт статьи
Новые публикации
Очаговое облысение
Последняя редакция: 23.04.2024

Весь контент Web2Health проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
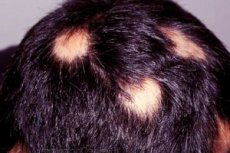
Очаговая алопеция (alopecia areata) - довольно редкое заболевание, которое, тем не менее, привлекает внимание многих ученых. Интересно оно тем, что выпадение волос, начинаясь среди полного благополучия, так же внезапно останавливается. Оно может продолжаться длительное время и приводить к полному облысению на отдельных участках головы или даже тела, а может достаточно быстро прекращаться.
Очаговая алопеция обычно начинается с небольшого пятна облысения, которое может перерасти в полную потерю волос на голове (alopecia totalis) или на всем теле (alopecia universalis). Обширная потеря волос наблюдается лишь у небольшой части людей, пораженных очаговой алопецией, которая составляет примерно 7 %, хотя в недалеком прошлом эта часть больных составляла 30 %.
Различают три типа волос по краю пятна облысения - конусовидные, булавовидные и в виде восклицательного знака. Восстанавливающиеся волосы тонкие и непигментированные, и лишь позже они приобретают нормальные цвет и структуру. Восстановление волос может происходить на одном участке головы, тогда как на другом участке потеря волос может продолжаться.
По разным оценкам, от 7 до 66 % (в среднем 25 %) людей, страдающих очаговой алопецией, имеют также отклонения в формировании ногтей. Дистрофия ногтей может колебаться от слабовыраженной (шероховатость, щербатость) до крайней степени.
Причины различных проявлений болезни изучены недостаточно хорошо. Долгое время оставалось под вопросом, являются ли разные формы потери волос одной и той же болезнью. В возникновении и развитии болезни, по всей видимости, существуют некоторые различия, которые ученым пока не известны. В этом направлении ведутся интенсивные исследования, и кое-что уже удалось выяснить.
Кто подвержен очаговой алопеции?
Демографические исследования показали, что 0,05–0,1 % населения подвергается алопеции по крайней мере один раз. В Англии больные очаговой алопецией составляют 30–60 тыс., в Америке - 112–224 тыс. и во всем мире - 2,25–4,5 млн человек. Первые признаки алопеции появляются у большинства людей в возрасте 15–25 лет.
Показано, что в 10–25 % случаев болезнь имеет семейное происхождение. Бoльшая часть людей, страдающих от очаговой алопеции, здоровы, за исключением случаев алопеции, вызванных синдромом Дауна, болезнью Аддисона, нарушениями в работе щитовидной железы, витилиго и рядом других заболеваний.
Существует две точки зрения по поводу частоты поражения очаговой алопецией мужчин и женщин: либо считается, что болезнь поражает мужчин и женщин в равной степени (1:1), либо в большей степени женщин (2:1). При многих аутоиммунных заболеваниях воздействию болезни подвергается еще большее число женщин (10:1 при системной красной волчанке).
Предполагают, что это обусловлено различиями в гормональном уровне мужчин и женщин.
Гуморальный и клеточный иммунитет женщин в среднем активнее, чем у мужчин, он лучше противостоит бактериальным и вирусным инфекциям. Но такой высокомобильный иммунитет более подвержен развитию аутоиммунных процессов. Известно, что многие гормоны, включая половые стероиды, адреналин, глюкокортикоиды, гормоны тимуса и пролактин, воздействуют на активность лимфоцитов. Но все же самым мощным гормоном, влияющим на иммунную систему, является эстроген - женский половой гормон.
Стратегия лечения очаговой алопеции
Волосы способны к восстановлению даже после многих лет заболевания. У значительного числа пациентов, особенно у тех, у кого болезнь протекает в мягкой форме, возможно спонтанное восстановление волос. При правильном лечении ремиссия может возникать даже при тяжелом протекании болезни. Конечно, существуют и неизлечимые формы, и случаи, когда рост волос восстанавливается только при постоянном лечении, а при его прекращении волосы опять выпадают в течение нескольких дней.
У некоторых пациентов, несмотря на лечение, происходит возобновление болезни. К сожалению, универсальных средств и методов лечения очаговой алопеции не существует. Вот несколько полезных практических советов:
- чтобы максимально повысить косметический эффект лечения интенсивной, бросающейся в глаза очаговой алопеции, необходимо обрабатывать поверхность всей головы, а не только очевидно пострадавшие участки;
- не стоит ожидать каких-либо положительных изменений раньше чем через три месяца;
- косметическое восстановление роста волос может происходить в течение года и более, постоянное лечение повышает вероятность постоянного роста волос, но отдельные пятна облысения могут то появляться, то исчезать;
- у пациентов с периодической потерей волос эффект лечения улучшается при профилактическом приеме антигистаминных препаратов;
- росту волос также способствует профилактический прием поливитаминов, в тяжелых случаях болезни рекомендуются инъекции витаминов группы В;
- важную роль для эффективности лечения играет психологический фактор. Существует ряд способов лечения, которые позволяют достичь некоторого успеха, но при их отмене болезнь возвращается. Все используемые в настоящее время методы наиболее эффективны при слабовыраженных формах болезни и менее эффективны при тяжелых поражениях. Различные методы лечения можно разделить на несколько групп:
- неспецифические раздражители: антралин, кротоновое масло, дитранол и др.;
- агенты, вызывающие контактный дерматит: динитрохлорбензол, дифенилцикло-пропенон, дибутиловый эфир квадратной кислоты и др.;
- неспецифические иммуносупрессоры: кортикостероиды, 8-метоксипсорален в сочетании с УФА ( ПУВА-терапия);
- специфические иммуносупрессоры: циклоспорин;
- методы прямого воздействия на волосяные луковицы: миноксидил;
- нетрадиционные способы лечения;
- экспериментальное лечение: неорал, такролимус (FK506), цитокины.
Медикаментозные средства для борьбы с облысением
До недавнего времени ученые только поражались легковерию людей, готовых пробовать любые средства, обещающие восстановление волос. Однако, как показали исследования, человек настолько хорошо внушаем, что рост волос у него может быть вызван и инертным веществом.
Различные эмоции, душевный настрой могут сильно воздействовать на волосы, вызывая их рост или выпадение. Все это затрудняет объективную оценку эффективности различных средств от облысения. Дополнительные трудности возникают оттого, что облысение может начаться по разным причинам. Соответственно при одном виде облысения вещество может действовать, а при другом - нет.
Для лечения алопеции используют следующие вещества, относящиеся к лекарствам:
- миноксидил и его аналоги;
- блокаторы дигидротестостерона и другие антиандрогены;
- противовоспалительные вещества (кортикостероиды);
- раздражающие вещества с иммуносупрессивным действием;
- вещества, регулирующие пролиферативные процессы в эпидермисе;
- фотосенсибилизаторы, применяемые в фотохимиотерапии. Хорошим подспорьем в комплексном лечении алопеции являются физиотерапевтические методы и так называемые средства альтернативной медицины - препараты на основе природных соединений и экстрактов растений, использующихся у разных народов с целью укрепления и роста волос.
Фотохимиотерапия очаговой алопеции
Значительное место в лечении алопеции занимает УФ-облучение. Известно, что кратковременное пребывание больных в солнечных регионах оказывает положительное действие на рост волос.
Однако бывает и так, что часть больных испытывает обострение алопеции в летний период. ПУВА-терапия (фотохимиотерапия) - это сокращенное название метода, использующего фотосенсибилизаторы ( псоралены) и длинноволновое УФ-излучение диапазона А. Разделение ультрафиолетовой области спектра на диапазоны А (320–400 нм), В (280–320 нм) и С (<280 нм) введено в медицине на основе различной чувствительности кожи к этим видам излучения.
Наименее чувствительна кожа к УФА-излучению.
В настоящее время применяют локальную (при легкой и среднетяжелой формах очаговой алопеции) и общую (при тяжелых формах болезни) ПУВА-терапию, используя псоралены наружно в виде растворов (при легких формах), перорально в виде таблеток или сочетанно (при тяжелых формах). Курс лечения состоит из 20–25 процедур облучения при легких формах или 25–30 процедур при среднетяжелых и тяжелых формах болезни, проводимых 4–5 раз в неделю. Курсы повторяют через 1–3 месяца в зависимости от клинического эффекта.
Используют следующие группы псораленов:
- для перорального приема - 8-метоксипсорален, 5-метоксипсорален;
- для местного применения - 1 %-ная масляная эмульсия 8-метоксипсоралена ("Oxoralen-Ultra") и синтетический препарат 4,5,8-триметилпсорален (используется в виде ванн).
Основное преимущество местного применения псораленов - исключение тошноты, головных болей (побочный эффект, наблюдающийся у значительной части больных, принимающих псоралены перорально).
Псоралены оказывают на кожу действие лишь при облучении ультрафиолетом. В процессе фотосенсибилизации в эпидермисе избирательно подавляется синтез клеточной ДНК за счет ее фотохимического связывания с псораленом, что оказывает непосредственный эффект на иммунную систему кожи, без угнетения функции эпидермальных клеток. Предполагается, что ПУВА-терапия воздействует на функцию T-клеток и представление антигена, подавляет местную иммунологическую атаку на волосяной фолликул за счет своего истощающего воздействия на клетки Лангерганса. ПУВА-терапия обеспечивает общую иммуносупрессию посредством прямой или непрямой (через интерлейкин 1) стимуляции простагландинов E2, в результате которой возникает эфферентная лимфатическая блокада.
ПУВА-терапия проводится только в условиях медицинского учреждения врачом, имеющим специальную подготовку и опыт. Пациент принимает псорален вместе с нежирной пищей или молоком за 1,5–2 часа до облучения. При первом сеансе дается средняя доза от 0,5 до 3,0 Дж/см2 (в зависимости от типа кожи) или минимальная фототоксическая доза. Количество времени для каждого пациента, проводимое в лечебной кабинке, различно. Время облучения регистрируется и увеличивается с каждым сеансом. Местное использование масляной эмульсии 8-метоксипсоралена (1 мг/л) при 37 °C и УФ-облучения с однократными дозами от 0,3 до 8,0 Дж/см2 в течение 20 минут 3–4 раза в неделю дает хороший результат. Через 24 недели при суммарной дозе облучения от 60,9 до 178,2 Дж/см2 наблюдается практически полное восстановление роста волос у 8 из 9 пациентов.
У некоторых пациентов может наблюдаться рецидив болезни при поэтапном сокращении ПУВА, в среднем через 10 недель после прекращения лечения. Также наблюдается зависимость эффективности ПУВА-терапии от клинической формы облысения, давности заболевания, стадии процесса и длительности последнего рецидива. ПУВА-терапию комбинируют с топическими кортикостероидами, антралином, кальципотриолом, ароматическими ретиноидами (ацитретином, этретинатом). Эта комбинация дает возможность использовать меньшую общую дозу УФ-облучения.
Противопоказаниями для использования ПУВА-терапии являются: индивидуальная непереносимость препаратов, острые желудочно-кишечные заболевания, сахарный диабет, тиреотоксикоз, гипертоническая болезнь, туберкулез, беременность, кахексия, катаракта, опухоли, заболевания печени, почек, сердца, нервной системы, заболевания, характеризующиеся повышенной чувствительностью к свету. Нецелесообразно проводить терапию детям и лицам моложе 18 лет, а также пациентам старше 55 лет.
Сравнительный анализ научных публикаций за последние 10 лет позволяет предположить меньшую эффективность ПУВА-терапии по сравнению с топической иммуносупрессивной терапией больных очаговой алопецией.


 [
[