Медицинский эксперт статьи
Новые публикации
Декальвирующий фолликулит Кэнко, как причина облысения
Последняя редакция: 19.10.2021

Весь контент Web2Health проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
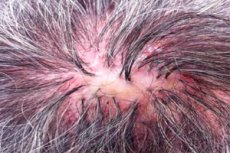
Декальвирующий фолликулит (cиноним: сикозиформный атрофирующий фолликулит головы (folliculitis sycosiformis atrophicans capitis, Hoffmann E. 1931) был впервые описан Кэнко (Quinquaud Ch.E. 1889). Этот очень редкий дерматоз представляет собой хронически протекающий бактериальный фолликулит волосистой кожи головы, который завершается атрофическим облысением (состоянием псевдопелады; decalvo (лат.) - делать лысым); могут поражаться и другие участки кожи, в особенности покрытые щетинистыми и длинными волосами. Описанный в эти же годы аналогичный процесс на лице, в области роста бороды, получил другие наименования: люпоидный сикоз (sycosis lupoides, Вrocq L., 1888); рубцующая сикозиформная эритема (ulerythema sycosiforme, Unna P., 1889; ovkr (греч.)= ule (лат.)= рубец); сикозиформный атрофирующий фолликулит (folliculitis sycosiforme atrophicans barbae, Hoffmann E., 1931).
Таким образом, одному и тому же дерматозу разные учёные дали различные названия, в которых были выделены главные, с их точки зрения, характерные для него черты: хронический фолликулит, имеющий сходство в течении и исходе с дискоидной красной волчанкой (атрофия); эритема с сикози-формными проявлениями и рубцеванием; хронический фолликулит, похожий на сикоз, но приводящий к атрофии. Уже в первых описаниях декальвирующего фолликулита и люпоидного сикоза выявились общие для обоих дерматозов черты, определяющие их клинические проявления: хронические фолликулиты, приводящие без пустулизации и изъязвления к атрофии и стойкому облысению, высокая резистентность к терапии. Различия заключаются в распределении хронических фолликулитов (фолликулиты, сгруппированные в мелкие очаги, - в сравнении с образовавшимися крупными отдельными очагами) и их преимущественном расположении (на скальпе или коже лица). В дальнейшем оказалось, что помимо кожи лица люпоидный сикоз (ЛС) может поражать и кожу волосистой части головы, а также кожу лобковой и подмышечной областей. Только много лет спустя стало окончательно ясно, что описанный Броком люпоидный сикоз не является самостоятельной нозологической формй а дублирует одно и то же заболевание - декальвирующий фолликулит представляет собой своеобразный и редкий его клинический вариант.
Причины декальвирующего фолликулита
Возбудителем считают золотистый стафилококк, дополнительно возможна также колонизация волосяных фолликулов грамотрицательной микрофлорой. Однако лечение антибиотиками с широким спектром действия даёт лишь временный терапевтический эффект, чётко ограниченный длительностью курса. Это подтверждает доминирующую роль макроорганизма, изменения его реактивности и снижения иммунной защиты.
Патогенез
Предрасполагать к этому дерматозу могут себорейное состояние, cниженная резистентность, обусловленная сахарным диабетом, хронические нефритом, диспротеинемией, другими факторами, приводящими к подавлению иммунной системы. Описаны случаи спонтанного излечения декальвирующего фолликулита (ДФ) после удаления кариозных зубов, осложнившихся периодонтитом. Колонизация бактериями волосяных фолликулов является по всей вероятности, только патогенетическим звеном. До сих пор остаётся неясной причина, по которой хронический фолликулит завершается атрофией кожи и стойким облысением. У пациентов с декальвирующим фолликулитом, или люпоидным сикозом, современными методами исследований всегда удаётся обнаруживать конкретные и значимые нарушения в функции иммунной системы, внутренних органов и других систем организма.
Симптомы декальвирующего фолликулита Кэнко
Декальвирующий фолликулит обычно возникает изолированно на волосистой части головы, преимущественно в височной и теменной областях, лобной области очаги поражения располагаются на границе роста волос и напоминают офиаз. В некоторых случаях поражаются также подмышечные и лобковая области. Высыпания воспалительных фолликулярных узелков реже - пустул обычно не вызывают субъективных ощущений и поэтому часто просматриваются. Величина элементов сыпи колеблется от булавочной головки до чечевицы. В центре папулёзные и пустулёзные элементы пронизаны неизменёнными или обломанными волосами, а в их окружности виден небольшой венчик гиперемии. Характерно крайне медленное развитие фолликулитов; они длительно существуют без заметной динамики и часто не завершаются формированием пустулы. Отдельные фолликулярные пустулу появляются только после длительной эволюции фолликулярных папул («вторичная пустула» по Машкиллейсону Л.Н., 1931). В центре мелких сгруппированных очажков постепенно образуется нежная рубцовая атрофия со стойким облысением. При слиянии нескольких рядом расположенных очажков формируются более крупные очаги рубцовой алопеции, в их пределах иногда сохраняются отдельные волосы. В пограничной зоне продолжают появляться новые фолликулярные узелки и пустулы, чешуйки, корочки, обусловливая медленный периферический рост. Так декальвирующий фолликулит приводит к формированию разных по величине и форме очагов атрофического облысения (состоянию псевдопелады). Течение дерматоза хроническое, продолжающееся в течение многих лет и даже десятилетий. Временами количество новых фолликулитов, появляющихся в окружности очагов атрофи-ческого облысения, сводится до минимума. Декальвирующий фолликулит волосистой части головы может сочетаться с очагами люпоидного сикоза (ЛС) на коже лица или других локализаций.
Люпоидный сикоз поражает в основном мужчин среднего и пожилого возраста. Обычной локализацией одного-двух очагов ЛС являются боковые поверхности покрытых волосами щёк, виски, реже - подбородок и верхняя губа (Мильман И.С., 1929). Поражение чаще бывает односторонним и располагается в области роста волос в височной области или на щеке над горизонтальной и восходящей ветвями нижней челюсти. Очаг ЛС может возникать изолированно в виде крупного одиночного поражения и на волосистой части головы. Вначале на фоне гиперемии на одном и том же участке возникают группирующиеся воспалительные фолликулярные узелки и пустулы, а также мелкие фолликулярно расположенные светло-жёлтые корочки и сероватые чешуйки, которые легко снимаются при поскабливании. Эти элементы сливаются и образуют чётко ограниченную круглую или овальную воспалительную бляшку диаметром 2-3 см и больше, винно-красного цвета (как при эризипелоиде) с плоским безболезненным инфильтратом в основании. Постепенно в её центральной части кожа бледнеет, истончается, становится гладкой, лишённой волос и слегка западает: развивается характерная черта сформировавшегося очага люпоидного сикоза - центральная атрофия. В её пределах больше не возникают новые высыпания и могут ешё сохраняться единичные волосы или пучки волос, растущих из одного или нескольких фолликулов. Периферическая зона очага шириной около 1 см слегка возвышена, более насыщена красным цветом и умеренно инфильтрирована. В ней располагаются многочисленные фолликулярные папулы с редкими фолликулярными пустулами, часть которых воспринимается как пузырьки. В центре этих элементов имеются ещё сохранившиеся волосы, часть из которых обломана, а также значительное количество легко снимающихся фолликулярно расположенных корочек и чешуек. Очаг медленно увеличивается в размерах благодаря появлению в периферической зоне новых фолликулитов и отдельных фолликулярных пустул. Иногда рост очага превалирует в одном из его очагов, что изменяет круглые очертания. При диаскопии края очага симптом «яблочного желе» не определяется. ЛС протекает хронически в течение многих месяцев и лет. Клинические проявления люпоидного сикоза волосистой части головы более сглажены. В сформировавшемся очаге доминирует гладкая, лишённая волос атрофическая зона. В периферической часе возвышенный валик отсутствует, имеются лишь отдельные, длительно существующие фолликулиты и пустулы, окружённые узким венчиком гиперемии а также единичные мелкие чешуйки и корочки. Таким образом, на волосистой части головы проявления люпоидного сикоза и декальвирующего фолликулита практически неразличимы. Общее состояние пациентов не нарушается, субъективные ощущения обычно отсутствуют, жалобы ограничиваются лишь косметическим дефектом.
Гистопатология
В эпидермисе небольшой очаговый гиперкератоз, разволокнённые роговые массы, выраженный акантоз. Клетки шиповатого слоя резко изменены, особенности в нижних рядах, где имеются признаки выраженной вакуольной дистрофии. Устья волосяных фолликулов значительно расширены, выполнены роговыми массами. В дерме густой периваскулярный и перифолликулярный лимфогистиоцитарный инфильтрат, реже встречаются плазматические тучные клетки и нейтрофилы. В отдельных случаях инфильтрат почти полностью состоит из плазматических клеток. В конечной атрофической стадии, патоморфологическая картина мало отличается от изменений, характерных для состояния псевдопелады в поздней стадии.
Диагностика декальвирующего фолликулита Кэнко
На волосистой коже головы проявления декальвирующего фолликулита или люпоидного сикоза, дифференцируют прежде всего с теми заболеваниями, которые проявляются хроническими фолликулитами и фолликулярными пустулами и приводят к состоянию псевдопелады. Поэтому при не сформировавшейся в центральной части очага атрофии ДФ (или ЛС) дифференцируют с микозом волосистой части головы, включая и скутулярнук форму фавуса, вульгарным сикозом, позже - с некротическими угрями, фолликулитом и перифолликулитом абсцедирующим и подрывающим головы Гоффманна, гистиоцитозом из клеток Лангерганса и эрозивным пустулёзным дерматозом. Так как фолликулярные папулы и бугорки на волосистой части головы могут напоминать хронические фолликулиты и пустулы. Дифференцируют также с фолликулярной формой красного плоского лишая, красной волчанкой, люпозным туберкулёзом, люпоидной формой лейшманиоза и бугорковым сифилидом. Существенную помощь в установлении окончательного диагноза оказывает гистологическое исследование типичных элементов сыпи (фолликулитов, пустул и др.) из активной периферической зоны очага.
Дифференциальная диагностика с микозом волосистой части головы. Поводом для проведения микологических исследований является наличие на коже волосистой части головы шелушения, изменённых волос, жёлтых чешуек-корочек, фолликулярных пустул, воспалительных фолликулярных узелков и узлов, гнойно-кровянистых корок с обломками волос и очагов рубцового облысения разной величины. При наличии этих проявлений, в особенности у детей и пациентов преклонного возраста, целесообразно исключить микоз волосистой части головы. При осмотре других участков кожи обращают внимание на состояние ногтевых пластинок кистей и стоп. Необходимо провести люминесцентное исследование волос, микроскопическое и культуральное исследование изменённых волос, кожных и ногтевых чешуек, корочек, гнойного отделяемого. Наиболее быстрым и информативным является микроскопическое исследование изменённых волос (обломанных на уровне кожи, имеющих вид «чёрных точек», и на высоте 3-5 мм, с чехликом у оснований, серых, тусклых, деформированных в виде «запятных», «восклицательного знака»). Обнаружение элементов гриба, выяснение особенностей поражения им волоса позволяют врачу диагностировать микоз волосистой части головы и получить представление о роде возбудителя и вероятной эпидемиологии заболевания.
От вульгарного сикоза люпоидный сикоз (ЛС, или - ДФ) отличается доминированием длительно существующих фолликулитов, лишь небольшая часть которых завершается формированием фолликулярных пустул, наличием 1 или 2-х (при ДФ - больше) чётко ограниченных очагов с медленным периферическим ростом и существованием в них 2-х зон (кроме очагов на волосистой коже головы): центральной, широкой зоны рубцовой атрофии, и периферической - узкой, серпигинирующей в виде красного валика, где образуются новые фолликулиты. Характерная локализация ЛС также другая -височная область и боковая поверхность щеки, волосистая часть головы и гораздо реже - область подбородка и верхней губы, которые являются излюбленными для вульгарного сикоза. Следует также учитывать большую резистентность ЛС (или ДФ) к лечению, по сравнению с вульгарным сикозом, а также различия в патоморфологическои картине. Важная для клинической и гистологической диагностики активная периферическая зона при ДФ (или ЛС) волосистой части головы слабо выражена и представлена лишь отдельными фолликулитами и фолликулярными пустулами. Этим декальвирующий фолликулит, или люпоидный сикоз, отличается от многих других дерматозов волосистой кожи головы, приводящих к состоянию псевдопелады.
Декальвирующий фолликулит (или люпоидный сикоз) волосистой части головы нужно дифференцировать с некротическими угрями (НУ), или некротическими фолликулитами этой локализации. При общем первично высыпном элементе (фолликулите) и хроническом течении этих редких дерматозов, они различаются по локализации и распределению фолликулитов, также по темпу и особенностям их эволюции. Для ДФ ,или ЛС, в отличие с некротических угрей, характерны длительно существующие фолликулярные папулы диаметром 2-5 мм, которые медленно трансформируются в единичные пустулы без центрального некроза и грязно-бурых некротических кopочек. При ДФ ,или ЛС, хронические фолликулиты группируются, периферически растут и сливаются без пустулизации, центрального некроза и зуда, приводя к образованию гладких очагов атрофического облысения (состоянию псевдопелады). При НУ, например, излюбленной локализацией являются кожа лба по границе роста волос (зона шириной в несколько сантиметров снаружи и внутрь от линии роста волос), височные области, задняя поверхность шеи, редко высыпания могут распространяться на ушные раковины, нос, центральные участки груди и спины. При некротических угрях фолликулиты возникают у пожилых лиц обычно на фоне себорейного статуса, сопровождаются зудом и быстро трансформируются в папуло-пустулёзные, затем и в папуло-некротические элементы. Они всегда располагаются изолированно, отграничены друг от друга, не растут периферически и поэтому не сливаются в более крупные очаги. При НУ багрово-красные фолликулярные папулы и папуло-пустулы диаметром в 2-4 мм быстро некротизируются в центре и покрываются грязно-бурыми некротическими корочками. Они плотно прикреплены, длительно сохраняются, поэтому доминируют в клинических проявлениях и являются наиболее характерными для некротических угрей, или некротических фолликулитов. После отхождения корочек на кожи остаются изолированные штампованные, оспенноподобные рубчики, которые напоминают рубчики после папулонекротического туберкулёза или cгруппированного бугоркового сифилида. На волосистой части головы рубчики после НУ малозаметны и не приводят к образованию быстро обнаруживаваемых очагов рубцовой атрофии. Различаются и гистологические изменение при этих дерматозах. Особенностью гистологической картины при некротических угрях является расположение внутри фолликула гранулоцитарного абсцесса с некрозом эпителия воронки волосяного фолликула. Перифолликулярный инфильтрат состоит из нейтрофилов, лимфоцитов и тучных клеток, в периферической воспалительной зоне имеются тромбозы сосудов.
Начальные проявления фолликулита и перифолликулита абсцедируюшего и подрывающего Гоффманна (ФПАП) волосистой части головы могут напоминать декальвирующий фолликулит (ДФ, или люпоидный сикоз). Однако при сформировавшихся клинических проявлениях эти дерматозы имеют мало сходства, которое ограничивается лишь хроническим воспалением волосяного фолликула и длительным персистирующим течением, приводящим к рубцовому облысению. Глубина поражения, воспалительные изменения в области волосяного фолликула, основной высыпной элемент и его эволюция различны. При ДФ (или ЛС) поверхностные хронические фолликулиты волосистой части головы группируются и сливаются в очаги без пустулизации, без образования подкожных абсцедирующих узлов и без образования свищевых отверстий с гнойно-кровянистым отделяемым и корками. В центральной, наиболее крупной по площади, зоне очага формируется гладкий, блестящий, тонкий атрофический рубец (состояние псевдопелады). В краевой зоне очага доминируют фолликулярные папулы с единичными пустулами и венчиком гиперемии в их окружности, а также легко отделяющиеся чешуйки и корочки. При ФПАП, в отличие от ДФ (или ЛС), доминирующим высыпным элементом являются глубокие узлы диаметром от 0,5 до 1,5 см, которые сливаются, абсцедируют и перфорируют ткани. Они возникают в результате эволюции глубоких абсцедирующих и подрывающих фолликулитов и перифолликулитов. При абсцедировании узлов образуются многочисленные подкожные свищевые ходы, которые как бы подрывают кожу и открываются на поверхности многочисленными отверстиями. При давлении на инфильтрированный участок с бугристой поверхностью из нескольких отстоящих друг от друга фистулёзных отверстий одновременно выделяется гнойное и кровянистое отделяемое, что считают характерным для этого редкого дерматоза. Примечательно, что глубоко (до сухожильного шлема) проникающее поражение не сопровождается выраженной гиперемией кожи волосистой части головы и остаётся мало болезненным. ФПАП возникает только у мужчин в возрасте 20-30 лет с выраженным себорейным статусом. В ряде случаев этот дерматоз сочетается с шаровидными и инверсными угрями. После рубцевания отдельных очагов ФПАП остаётся не только атрофическое облысение, но и гипертрофические, неровные рубцы, особенно в затылочной области.
В некоторых случаях гистиоцитоз из клеток Лангерганса кожи волосистой части головы клинически весьма напоминает проявления девальвирующего фолликулита, или люпоидного сикоза, этой локализации. Эти заболевания протекают хронически, неуклонно прогрессируют и приводят к состоянию псевдопелады, в пределах которой не сохраняются характерные проявления предшествовавшего дерматоза. У некоторых больных поражение кожи волосистой части головы гистиоцитозом бывает изолированным, но чаще является фрагментом системных изменений, обуслоленных пролиферацией клеток Лангерганса в коже и видимых слизистых оболочках или пролиферацией макрофагов в других тканях (в костях, центральной нервной системе, в печени, интраорбитально и др.). В этих случаях помимо распространённых проявлений гистиоцитоза на коже (они могут напоминать также проявления других дерматозов: болезни Дарье, декальвирующего фолликулита, некротических угрей и др.) имеются и другие характерные проявления этого весьма редкое заболевания. Так, наиболее часто обнаруживают поражение лёгких, очаги деструкции в костях (особенно черепа), поражение задней доли гипофиза (что проявляется симптомами несахарного диабета), экзофтальм, обусловленный ретробульбарной инфильтрацией жировой клетчатки, поражение слизистой оболочки рта (инфильтрация и отёк дёсен, изъязвления, расшатывание и выпадение зубов). В отдельных случаях клинические проявления ДФ и гистиоцитоза кожи волосистой части головы бывают весьма сходны.
При большом сходстве клинических проявлений этих дерматозов на волосистой части головы, можно выделить отдельные симптомы, которые не характерны для ДФ. Наиболее существенным отличием является наличие при гистиоцитозе кожи волосистой части головы в активной зоне папуло-пустулёзных и пустулёзных элементов, не связанных с волосяными фолликулами, а также отдельных поверхностных эрозий и язв удлинённой формы, которые выявляются после отхождения корок. Эти малоболезненные поверхностные дефекты имеют вытянутую форму (до 0,5 см - шириной, и до 1 см - длиной), неровную поверхность и несколько выступают над уровнем кожи. Эволюция этих элементов приводит к развитию участков атрофии кожи разной величины и формы, располагающихся в окружности сплошного атрофического очага облысения, иногда в виде кружев, что обусловливает: значительное разрежение волос в этой зоне. Возможно, у некоторых больных ДФ. которым диагноз был поставлен без гистологического подтверждения.
К состоянию псевдопелады кроме декальвирующего фолликулита (ДФ) приводит также дискоидная красная волчанка. В активной стадии дерматозы отличаются разными видами первичного высыпного элемента. При ДФ первичным высыпным элементом является мелкая фолликулярная воспалительная папула (2-5 мм диаметром), эволюция которой не всегда завершается образованием фолликулярной пустулы. В центре эти элементы пронизывает волос (иногда - обломанный), а в окружности имеется узкий венчик гиперемии. Поскабливание высыпаний не вызывает выраженной болезненности, а сероватые чешуйки и светло-жёлтые фолликулярные корочки легко отделяются от поражённой поверхности. В центральной части очага возникает поверхностная атрофия кожи с выпадением волос без образования новых высыпаний в её пределах. Для ДФ характерно длительное, хроническое течение вне связи с временем года и отсутствие обострений после инсоляции. Поражение располагается чаще изолированно, без очагов в других локализациях. В типичных случаях дискоидной красной волчанки первичным высыпным элементом является воспалительное пятно, трансформирующееся в бляшку с гиперкератозом, приводящую к атрофии. На её поверхности имеются крепко прикрепляющиеся гиперкератотические чешуйки с неравномерно расположенными роговыми пробочками. Поскабливание очагов болезненно, чешуйки отделяются от поверхности с трудом. По периферии растущих очагов имеется гиперемический венчик, а в центре сравнительно быстро развивается атрофия кожи с телеангиоэктазиями и выпадением волос. Рецидивы дерматоза часто возникают на старых атрофированная участках кожи. Помимо скальпа очаги красной волчанки обычно возникают на ушных раковинах, спинке носа, скуловой части щёк и др. При этих дерматозах гистологические изменения в очагах поражения также существен различаются.
Декальвирующий фолликулит (или люпоидный сикоз) отличается oт фолликулярного декальвирующего красного лишая внешним видом первичного высыпного элемента, что можно заметить лишь в активной стадии заболевания. По краям очага атрофического облысения при ДФ имеются мелкие фолликулярные воспалительные папулы с длительной эволюцией, приводящие к единичным фолликулярным пустулам. Поражение волосистой части головы этими дерматозами обычно бывает изолированным, изредкa люпоидный сикоз (или ДФ) может также поражать височную область и боковую поверхность щёк. При фолликулярном декальвирующем красном лишае первичным высыпным элементом является мелкая, фолликулярная, конусовидная папула с роговым шипиком в центре, приводящая к атрофическом облысению. Обнаружение на других участках кожи (включая подмышечны и лобковую области), на слизистой оболочке рта и ногтях характерных для красного плоского лишая поражений облегчает предварительный диагноз. Важно его подтвердить с помощью гистологического исследования поражёной кожи; патоморфологические изменения при этих дерматозах были приведены ранее.
От люпозного туберкулёза кожи (серпигинирующей формы) очаг декальвирующего фолликулита (ДФ, или люпозного сикоза-ЛС) отличается первичным элементом сыпи. Для люпозного туберкулёза (ЛТ), который редко поражает волосистую кожу головы, характерны плоские сливающиеся бугорки, желтовато-красного цвета, мягкой консистенции с положительные симптомом «яблочного желе» при диаскопии. Бугорки не связаны с волосяными фолликулами, отсутствуют также пустулы. При ДФ (или ЛС) в noгpaничной зоне очага вокруг фолликулярных папул и единичных пустул более выражена гиперемия в виде узкой каёмки, а в центральной зоне имеется гладкая, поверхностная атрофия кожи с облысением без новых активных высыпаний. При ЛТ, который часто локализуется на лице, на фоне атрофии кожи возникают свежие бугорки (рецидивы на рубце), возможно также их изъязвление, чего не бывает при ДФ (или ЛС). У дерматозов различна гистологическая картина. При ДФ характерны внутрифолликулярные микроабсцессы и перифолликулярные, преимущественно лимфогистиоцитарные инфильраты в дерме. При ЛТ туберкулёзная гранулёма залегает в дерме и состоит из скоплений эпителиоидных клеток с очагами некробиоза, нескольких гигантских клеток, расположенных среди эпителиоидных, и вала лимфоидных клеток в окружности.
Кожа волосистой части головы практически не поражается лейшманиозом, так как волосяной покров предохраняет от укусов москитов. Однако на границе роста волос может произойти заражение и развиться поздно изъязвляющийся (антропонозный) лейшманиоз, резке - остро некропшзирую-щийся (зоонозный) его тип, и ещё реже - хронически протекающий люпоидный (бугорковый) лейшманиоз кожи (ЛЛК). Все формы заболевания приводят к образованию рубца и стойкому облысению в его пределах. Проявления люпоидной формы лейшманиоза кожи могут напоминать очаг декальвирующего фолликулита (или люпоидного сикоза). При их дифференцировании следует определить вид первичного высыпного элемента, выяснить из анамнеза проживание ранее в эндемичных для лейшманиоза местах и перенесенный в прошлом лейшманиоз кожи. В отличие от ДФ (ЛС), для ЛЛК характерны мелкие желтовато-бурые бугорки, не связанные с волосяными фолликулами и возникающие вокруг рубцующейся или зарубцевавшейся лейшманиомы. Бугорки обычно локализуются на лице и величиной, цветом, консистенцией и положительным симптомом «яблочного желе» полностью идентичны клиническим проявлениям плоской формы люпозного туберкулёза кожи. Поэтому ДФ (ЛС) в остальном дифференцируют с люпоидный лейшманиозом кожи так же, как и с люпозным туберкулёзом. С помощью гистологического исследования в очаге ЛЛК обнаруживают гранулёму, однако малое количество возбудителя при этой редкой форме заболевания затрудняет диагностику. Обнаружить лейшмании в очаге ЛЛК можно при повторных бактериоскопических исследованиях тонких мазков, приготовленных из соскобов ткани бугорков и окрашенных по методу Гимза-Романовского.
От серпигинирующего бугоркового сифилида волосистой части головы (БС) декальвирующий фолликулит (или ЛС) отличается первичным высыпным элементом и разной его эволюцией. При ДФ в периферической зоне очага имеются мелкие (2-5 мм) воспалительные фолликулярные папулы и отдельные фолликулярные пустулы, чешуйки, корочки. При бугорковом серпигинирующем сифилиде в периферической части очага видны бугорки величиной с чечевицу, тёмно-красного цвета, гладкие, полушаровидные, плотные, не связанные с волосяными фолликулами. По краям очага они тесно группируются и сливаются, часть из них изъязвляется, образовывая круглые И овальные язвы с валикообразными. круто обрывающимися краями, сальным дном или кровянистыми корками на поверхности. Таких проявлений не бывает при ДФ (или ЛС), равно как и остающегося после рубцевания сифилида сплошного, неровного, ячеистого атрофического рубца с фестончатыми очертаниями и пигментацией по периферии. Различаются и патоморфологические изменения в очагах поражения. При бугорковом сифилиде, в отличие от ДФ, в дерме обнаруживают гранулёматозный инфильтрат.
Эрозивный пустулёзный дерматоз ножи головы представляет собой очень редкое заболевание невыясненной этиологии, описанное недавно у старых женщин. Дерматоз имеет длительное хроническое рецидивирующее течение и также приводит к состоянию псевдопелады. Однако клинические проявления ЭПД и ДФ отличаются. Так, при ЭПД на коже головы возникают плоские пустулы, не связанные с волосяными фолликулами, эрозивно-язвенные дефекты кожи и гнойно-кровянистые корки. Следует также учитывать, что ДФ, или ЛС, болеют после полового созревания как женщины, так и мужчины. Различна и патоморфологическая картина этих дерматозов. В отличие от внутрифолликулярных микроабсцессов с перифолликулярными и периваскулярными лимфгистиоцитарными инфильтратами в дерме, характерными для ДФ, при ЭГ, неспецифическое воспаление в дерме сопровождается некрозом эпидермиса и его придатков, акантозом и субкорнеальными пустулами. В дермальном инфильтрате преобладают плазматические клетки; в начальной фазе имеются признаки лейкоцитокластического васкулита. Однако прямая иммунофлюоресценция обычно отрицательная.
Лечение больных декальвирующим фолликулитом
Пациентов с подозрением на декальвирующий фолликулит (или люпоидный сикоз) нужно подробно обследовать для верификации диагноза (включая биопсию поражённой кожи) и выяснения конкретного патогенеза сниженной резистентности (хронические очаги инфекции, декомпенсированнй сахарный диабет, хронический нефрит, диспротеинемия и др.). Общее и наружное лечение больных этим дерматозом принципиально мало отличается от лечения вульгарного (стафилококкового) сикоза. Назначают системно антибиотики с учётом переносимости больным и чувствительности бактериальной флоры. Наружно применяют антисептические, дезинфицирующй противомикробные средства: 0,1% раствор хлоргексидина биглюконата, раствор диоксидина, 0,01% раствор мирамистина, раствор «Фукорцин», а также 2% мупироцин или 10% мафенид в форме мази и др. В активной периферической зоне очага проводят эпиляции волос из поражённых волосяных фолликулов. При недостаточной эффективности этих средств показано назначение комбинированных препаратов антибиотика с глюкокортикостероидом в форме спрея, лосьона, крема. Лечение назначают больным при обострениях, проводят его длительно, курсами, со сменой препаратов. Сейчас почти не назначают на очаги поражения рентгенотерапию, применявшуюся раньше с хорошим, хотя и не всегда длительным терапевтическим эффектом. Сравнение рисунков-копий очагов в динамике позволяет своевременно определить прогрессирование заболевания и назначить рациональную терапию.
Тактика врача при псевдопеладе
При обследовании пациента с псевдопеладой первоочередной задачей является установление нозологической формы дерматоза, который привёл к очаговому атрофическому облысению. Рационально вначале исключить те заболевания, которые наиболее часто приводят к состоянию пседопелады: атрофирующие формы красного плоского лишая, дискоидную или диссеминированную красную волчанку, склеродермию, декальвирующий фолликулит, атрофирующие формы микоза кожи и др. На пути к диагнозу врача ожидают трудности, обусловленные рядом объективных факторов. Так, в ряде случаев активные проявления дерматоза на коже волосистой части головы отсутствуют или мало информативы. Это может быть связано с наступившей ремиссией заболевания или скрытым («тлеющим») его течением. При преимущественном поражении глубоких слоев дермы волосистой части головы воспалительные изменения на поверхности кожи мало заметны. Поэтому характерные проявления разных атрофирующих дерматозов в этой локализации сглаживаются, что обусловливает уменьшение их клинических различий. Общим и доминирующим высыпанием становится очаговая атрофия кожи с облысением. Это объективно затрудняет диагностику дерматоза, приведшего к развитию псевдопелады, особенно в тех случаях, когда он ограничен скальпом.
Для установления диагноза, необходимы данные анамнеза, объективное исследование не только волосистой части головы, но и остальной поверхности кожи, а также волос, ногтей, видимых слизистых оболочек и лабораторное обследование (прежде всего - микологическое и гистологическое). На основании данных анамнеза устанавливают возраст пациента, в котором было замечено очаговое атрофическое облысение. Так. существование дефекта кожи на волосистой части головы с рождения и отсутствие прогресси-рования в дальнейшем, позволяют заподозрить порок развития - врождённую аплазию кожи. Некоторые генодерматозы часто возникают у детей и могут приводить к состоянию псевдопелады (например, врождённый и вульгарный ихтиоз, врождённый буллёзный дистрофический эпидермолиз, недержание пигмента (у девочек) или фолликулярный кератоз Сименса (у мальчиков) и др.
При обследовании поражённой кожи волосистой части головы особое внимание обращают на зону, пограничную с атрофическим очагом облысения, а также на сохранившиеся пучки волос в области псевдопелады. В активной стадии заболевания в этих участках можно обнаружить типичный первичный элемент сыпи и вторичные высыпания. Врач последовательно должен установить морфологию первичного и вторичных элементов сыпи и их характеристики (цвет, величину, форму, связь с волосяным фолликулом, наличие в центре рогового шипика, возможное изменение волос и др.). В тех случаях, когда первичный высыпной элемент не удаётся обнаружить, важно исследовать вторичные высыпания (эрозии или язвы, корки - гнойные, кровянистые, серозные или некротические и др.), являющиеся следствием эволюции первичного элемента и поэтому косвенно помогающие его определению. С учётом вида первичного элемента сыпи проводят дифференциальную диагностику среди дерматозов, которые проявляются одинаковыми или сходными высыпаниями (смотри алгоритмы диагностики дерматозов, приводящих к состоянию псевдопелады).
После завершения объективного исследования области псевдопелады и формирования предварительного мнения относительно генеза исходного дерматоза, врач переходит к тщательному осмотру больного. Осматривают всю поверхность кожи, состояние её придатков и видимых слизистых оболочек. При обнаружении высыпаний в других локализациях (кроме волосистой части головы) последовательно устанавливают их морфологию и нозологию, Вне волосистой части головы атрофирующие дерматозы сохраняют свои xaрактерные клинические черты. В равной степени это относится и к патоморфологическим изменениям кожи. В зависимости от клинических проявлений проводят необходимые лабораторные исследования (микологическое, бактериологическое, гистологическое, иммунологическое и др.).
В подавляющем большинстве случаев состояние псевдопелады и поражение кожи в других локализациях вызваны одним и тем же дерматозом. Поэтому выяснение морфологии и нозологии высыпаний на гладкой коже (или слизистой оболочке) практически предопределяет диагностику исходного заболевания, приведшего к псевдопеладе. В каждом случае пpoгрессирующеи псевдопелады необходимо гистологическое исследование поражённой кожи, так как только на основании клинической картины установить достоверный диагноз нереально. Биопсию кожи целесообразно делать в зоне, где имеются характерные первичные элементы сыпи. Заключение о патоморфологическом строении первичного высыпного элемента является важным и решающим звеном при верификации диагноза.

